この記事では、近位脛腓関節・遠位脛腓関節のモビライゼーションについて記載してく。
また記事の後半では、腓骨神経麻痺についても言及していく。
遠位脛腓関節のモビライゼーション
遠位脛腓関節のモビライゼーションには背側モビライゼーションと腹側モビライゼーションがある。
遠位脛腓関節:背側モビライゼーション
※ここでは、足関節の背屈制限に対する、遠位脛腓関節のモビライゼーションを記載
- 対象者は背臥位で足部も完全にベッドへ乗せる。
療法士は対象者の尾側に位置し、療法士の大腿前面を対象者の足部に押し当てることで、対象者の足関節を治療肢位まで背屈しておく。
- 療法士は一側手で脛骨を固定し、反対側の手で腓骨外果を背側へ可動する
※母指球を腓骨外果に当てて背側へ押す。
※「点」ではなく「面」で外果へ接触させているため不快感を起こしにくい(また、セラピストの体も傷めにくい)。
※可動方向と療法士の前腕長軸を平行にすることで、体重移動で関節モビライゼーションを行う。
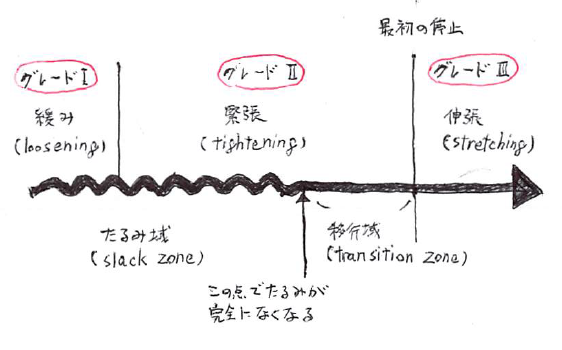
※カルテンボーンのグレードを確認しながら、慎重に可動させていく。
遠位脛腓関節:腹側滑りモビライゼーション
腹側滑りモビライゼーションも(背側滑りと同様に)足関節の背屈制限に有効な場合がある。
少しイメージがわきにくいかも知れないが、足関節背屈(距腿関節の背屈)には遠位脛腓関節の離開(厳密には他にも要素がある)が必要であり、「離開という副運動」を獲得するためには、背側滑りのみならず、腹側滑りも有効との考えがある。
ちなみに足関節の底屈は脛腓関節が閉じる方向に作用するため、底屈制限には遠位脛腓関節のモビライゼーションは必要ない。
(学派によって意見が分かれる。カパンジーの機能解剖にも、この様には書かれていないが、シンプルな考えとして記載しておく)。
- 対象者は腹臥位で、足部をベッドから出しておく
- 療法士は一側手で脛骨を固定し、反対側の手で外果を腹側へ可動する
※手掌(母指球と小指球の間)を腓骨外果に当てて腹側へ押す。
※「点」ではなく「面」で外果へ接触させているため不快感を起こしにくい(また、セラピストの体も傷めにくい)。
※可動方向と療法士の前腕長軸を平行にすることで、体重移動で関節モビライゼーションを行う。
※可動は、以下の「カルテンボーンのグレード」を確認しながら、慎重に実施する。
遠位脛腓関節の腹・背側モビライゼーション動画
ここまで解説てきた遠位脛腓関節のモビライゼーションの方法とは若干異なるが、以下の動画で何となくイメージをつかんでいただければと思う。
動画では足部をベッドに乗せているが、出来れば出しておいたほうが良い。
ベッドの上に足部を載せていたら、外果を可動する際に足関節底屈方向へ足部が押し付けられてストレスが加わっている。
※可動の強さ次第では不快感を伴ったり、リラックスが出来なかったりに繋がる可能性がある。
また、脛骨(内果も含めて)の下にクッションを入れ込んでおいたほうが良い(外果はクッションに乗せないように)。
そうすれば、療法士の左手で外果を可動する際に、クッションが固定の役割を果たしてくれるため右手は下腿がぶれないようにそえるだけで良い(右手で脛骨を引き上げるようなカウンターに労力を割くと、グレードの把握や、可動への集中力を分散させてしまう)。
遠位脛腓関節モビライゼーションの重要性
遠位脛腓関節の副運動は「足関節の底屈・背屈」にも関与するため、必要に応じて実施する。
遠位脛腓関節の治療面に関して、純粋に脛骨に対して背・腹側方向への可動でOK。
脛腓関節に痛みが無ければ、相当なストレスをかけても問題になることが少ない関節の一つである(伸びしろなくてゴツイ印象ななエンドフィール)。
従って、通常の関節モビライゼーション(持続的伸長)では7~10秒が一般的だが、靭帯性の結合が非常に強いため長めの時間実施する。
※滑膜関節ではないので滑液包があるわけではない。
少し話が脱線するが、関節は多様な収縮組織・非収縮組織が張り巡らされており、遠位脛腓関節も例外ではない。
そして、これら軟部組織の中には解剖学的な名称が与えられていないようなマニアックな組織も存在する。
つまり、(すべての関節に言えることだが)エンドフィールが「靭帯性」や「関節包性」などと言っても、厳密には「それらが優位な状態」であるだけということにある。
つまり、関節モビライゼーションではそれらマニアックな組織(収縮性組織であったり、非収縮性だが可塑性に富んだ組織であったりも含む)も伸張されており、関節モビライゼーションの効果は、実はこれらマニアックな組織に変化を起こした結果という解釈も成り立つ。
・・・・・・話を遠位脛腓関節に戻すと、先ほど「ゴツいエンドフィール」などと表現したが、関節モビライゼーションと言っても厳密には様々な組織に伸張を加えていることとなる。
そして、遠位脛腓関節のジョイントプレイの即時的な改善は、どちらかというと大きな靭帯よりも他の組織への刺激によるものだという解釈のほうが正しいかもしれない。
※ただ、動きの少ない関節なので、そんなに目に見えた即時的効果は感じられないかもしれない。
※なので、脛腓関節の副運動ではなく、アプローチ後の足関節の可動域で効果判定をするというのも良いかもしれない。
※骨模型をみると、脛骨の凹に腓骨が挟まりこんだ形で動きそうもないと感じるかもしれない。
※しかし、実際の機能解剖では靭帯や線維性脂肪組織などの入る隙間がある。
※骨模型を見る際に注意しないといけないのは、軟骨や線維性の組織が除外されていることである。
※遠位脛腓関節も含めた足関節の可動域制限は、マリガンコンセプトのMWMSが有効なことも多く、特に内反捻挫に対しては実施してみる価値があるテクニックと言える。
近位脛腓関節のモビライゼーション
まずは、近位脛腓関節のモビライゼーションを実施するにあたっての肢位を記載していく。
- 対象者は背臥位・下肢屈曲位(膝を立てる)でリラックスする。
- 療法士は一側手で脛骨を固定し、反対側の手で腓骨頭を把持して可動する。
『カパンジー機能解剖学』には近位関節の治療面は「外側・後方・下向き」となっている。
そして、「治療面が若干後方へ向いている」という点に考慮するため、屈曲した下肢(立てた膝)の下腿を若干内旋位にポジショニングする。
すると、(外・後方に向いていた治療面が、純粋な外向きへ変化するため)意味で療法士が純粋に前後へ体重移動するだけで、滑りモビライゼーションが可能となる。
近位脛腓関節のモビライゼーションには「背側滑りモビライゼーション」と、「腹側滑りモビライゼーション」があり、腓骨頭の把持の方法は以降の記事や動画を参照。
近位脛腓関節:背側滑りモビライゼーション
- 手掌(母指球と小指球の間)を腓骨前面に当てて背側へ押す。
- 「点」ではなく「面」で腓骨へ接触させているため不快感を起こしにくい。
- 可動方向と療法士の前腕長軸を平行にすることで、体重移動で関節モビライゼーションを行う
近位脛腓関節:腹側滑りモビライゼーション
- 3本くらいの指を腓骨後面に当てて、背側へ可動(療法士側へ引く)。
- 3本指にすることで「点」ではなく「面」で腓骨へ接触させているため不快感を起こしにくい。
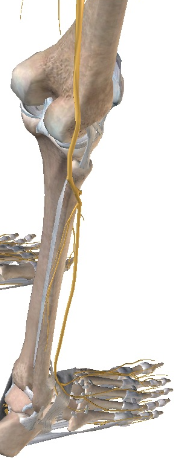
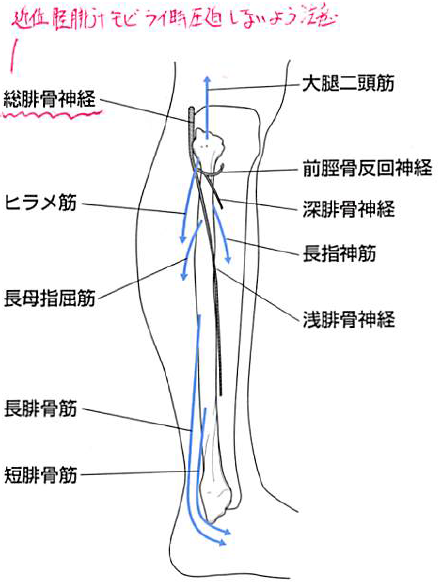
- 特に、腓骨頭の後方には総腓骨神経が走行(腓骨頭より尾側で浅・深腓骨神経に分かれる)しているので、ソフトに触れることで不快感や知覚異常が起こらないよう注意する(腓骨神経は以下の画像も参照)。
- 可動方向と療法士の前腕長軸を平行にすることで、体重移動で関節モビライゼーションを行う。
腓骨頭を可動させる際に注意すべき腓骨神経は以下の画像を参照
近位脛腓関節のモビライゼーション動画
近位脛腓関節のモビライゼーションは以下の動画を参照
この動画は、あくまで「関節モビライゼーション時」の操作方法である。
そして、前述したように近位脛腓関節は十分な可動性を有している場合も多い(特に背側滑り)ので、まずはジョイントプレイテスト実施して、過少運動性と判断した場合に、上記動画のような関節モビライゼーションを施行するということになる。
関連記事⇒『関節副運動テストを補足します』
でもって、関節副運動を評価するのであれば、腓骨頭を前後からつまんで治療面と平行に動かしてみれば確認できる。
ちなみに、近位脛腓関節は、遠位脛腓関節と異なり、動きは分かりやすい。
※腓骨頭を前後につまんで動かすと、よく動く場合も多いので、是非同僚と検証してみてほしい。
※「つまむ」という表現は少し御幣を招く表現かもしれない。患者が不快にならないよう、腓骨神経を刺激しないよう操作出来てれば、どんな方法でも良いという意味で「つまむ」と表現してみた。
あまり力むと逆に動きが分かりにくくなるので注意。
動きが感じられない場合は、すぐに過少運動性と判断するのではなくて、「力み過ぎて関節を上手に動かせていないのではないか?」「治療面と平行に可動出来ているだろうか?」といった自身の操作を疑うように。
近位脛腓関節モビライゼーションの重要性
近位脛腓関節の副運動は「足関節の底屈・背屈」にも関与するため、必要に応じて実施する。
※距腿関節の動きには、遠位脛腓関節の副運動も必要であり、遠位脛腓関節の副運動は近位脛腓関節の副運動にも影響を受ける。
また、腓骨頭には膝関節の機能障害にも間接的に関与する可能性がある点にも留意しておく。
総腓骨神経麻痺に注意せよ!
少しだけ、余談話を記載する。
上記の図でもわかるように、膝関節の後方で坐骨神経から腓骨神経が分岐した総腓骨神経は、膝外側にある腓骨頭の後方を走行している。
そして、この部分は、神経の移動性が乏しく、骨と皮膚・皮下組織の間に神経が存在するため、外部からの圧迫により容易に麻痺が生じやすいと言われている。
例えば術後などで背臥位での長期臥床を強いられる場合、腓骨神経も圧迫されることで麻痺が起こる可能性がある。
あるいは、ギプス固定しているときに、腓骨頭部が後ろから圧迫されるとでも麻痺が起こる可能性がある。
腓骨神経麻痺の症状としては、「下腿の外側~足背」・「第5趾を除いた足趾背側」にかけて感覚が障害される。
また、足関節や足趾が背屈困難となり、下垂足(drop foot)が起こる。
総腓骨神経麻痺の症状で顕著なのは、前脛骨筋、長趾伸筋、長母趾伸筋、腓骨筋などの麻痺による足関節の背屈や外反運動の不能である。足関節や足趾を反らすことができず、歩行時に膝を高く上げなくてはならなくなるので、これをその動きから「鶏歩」と呼ぶこともある。
多くは保存療法で改善するが、3か月を経過しても改善しない場合は、手術が必要なケースもある。
保存療法としては「圧迫の回避・除去」「局所の安静」「薬剤内服」「運動療法」などが挙げられ、ここで述べた関節モビライゼーションや、神経系モビライゼーションを試験的に実施してみても良いかもしれない。
関節モビライゼーション関連記事
関節モビライゼーションに関しては以下の記事でも包括的に解説しているので、こちらも参考にしてみてほしい。