この記事では、脊柱の痛み(腰痛や頸部痛など)に対する神経ブロック療法(ブロック注射)について解説していく。
神経ブロック療法(ブロック注射)とは?
神経ブロックは、外科手術で用いられている麻酔を応用した治療法である。
神経ブロックによって、痛みを伝える神経をブロック、すなわち遮断することで鎮痛を図ることが可能となる。
※痛みを大脳に伝達する神経の働きを麻酔薬によって一時的に遮断することで、患者は痛みを感じなくなる。
神経ブロックで得られる即自的効果は一時的であり、つまりは『麻酔が効いている時間だけしか効果が無い』ということになる。
ただし、定期的に繰り返し行うことで、麻酔が効いていない時間帯の痛みも徐々に軽くなっていくことを狙って実施されることも多い。
※病態の種類によって1~2週間に1度の頻度で実施される。
※繰り返し行うことで「痛みの悪循環」による負のスパイラルが断ち切れるといった側面がある。
通常、神経ブロックは、整形外科や(麻酔科から派生した)ペインクリニックで受けることができる。
神経ブロック(麻酔)による鎮痛
私たちは、体のどこかが傷つくと痛みを感じる。
これは、傷ついた場所にある神経からの刺激の情報が脳に送られるためである。
刺激の情報は、まず末梢神経の末端部(侵害受容器)で受け取られ、末梢神経⇒脊髄神経⇒脳へと向かう。
そして、大脳で初めて刺激情報が痛みと解釈される。
つまり、私たちは痛みを脳で感じているので、刺激情報が(神経ブロックによって)脳に達しなければ、体がどんなに傷ついていようが痛みを認識しないという事になる。
これが神経ブロックによって鎮痛が起こる理由であり、もし神経ブロックによって鎮痛が起こらないのであれば、ブロックした経路以外を痛み刺激情報が通っていないということになる。
診断的治療としての活用法
神経ブロック療法を行っても、麻痺させた神経の支配領域に痛みの原因が無ければ痛みは治まらない。
逆に言うと、神経ブロックを行っても痛みが治まらないのであれば、神経ブロックを施行した組織・領域を痛みの原因から除外することが出来る。
この様に、神経ブロックに反応を示せば原因をその組織(領域)に求める、反応を示さなければその組織(領域)を原因の可能性から除外するといった具合にして痛みの原因を突き止めていく場合がある。
これは、診断的治療とも呼ばれ、以下の記事でも詳しく解説しているので合わせて観覧してもらうと理解が深まると思う。
⇒『診断的治療と試験的治療』
神経ブロック(麻酔)による鎮痛 その②
先ほど、「痛みの経路を神経ブロックによって遮断することにより鎮痛が起こる」と記載した。
しかし、神経ブロックによる鎮痛機序はそれだけではない。
末梢神経には感覚神経だけでなく運動神経、自律神経(交感神経・副交感神経)も存在しているのだが、
たとえば患部(傷ついた部位)の血管や筋肉が交感神経の興奮によって緊張した結果、血管が収縮して血流が悪くなり、患部に痛みを生じる物質(発痛物質・疼痛増強物質⇒カリウムイオン、ヒスタミン、セロトニン、ブラジキニンなど)が溜まることもある。
関連記事⇒『HP:一般的な痛みの伝達経路/発痛・発痛増強物質』
この様な形での「痛みに伴う筋緊張亢進」は悪循環を形成し、慢性疼痛を生み出す原因になってしまう。
つまり、神経ブロックによって、麻酔薬を神経やその周囲に注入することにより、感覚神経から脳に送られる痛みの信号を遮断するだけでなく、神経ブロックによって交感神経の活動も和らげることによる鎮痛効果も期待できる。
神経ブロックは交感神経の異常な緊張を取り除くので、痛みによる反射的な結果の収縮や筋肉の緊張を緩め、血流を改善させ、発痛物質が体内から運び出される事でも、慢性的な痛みの解消が期待できるというわけだ。
この様な考えの下でのアプローチはブロック注射だけでなく、徒手療法・運動療法でも活用される。
そんな痛みの悪循環については以下でも解説しているので参考にしてみてほしい。
ブロック療法を施行する部位
神経ブロックには様々な種類があり、どの神経をブロックするかは痛む場所によって異なる。
また、神経に直接注射をする方法(神経根ブロックなど)と、神経の周囲に麻酔薬を注射して神経線維に吸収させる方法(硬膜外ブロック)があるなどの違いもある。
あるいは、神経に炎症がある時は、麻酔薬と一緒にステロイド薬も注射することもある。
どの神経ブロックをどのように用いるかは医師の裁量によって判断される。
この記事では、脊柱の痛みに対して施行されるメジャーな神経ブロックとして以下の5つを記載していく。
- 硬膜外ブロック
- 神経根ブロック
- トリガーポイントブロック
- 関節ブロック
- 末梢神経ブロック
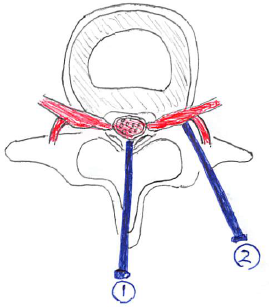
①⇒硬膜外ブロック
②⇒神経根ブロック
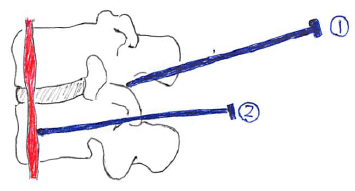
①⇒椎間関節ブロック
②⇒交感神経節ブロック
硬膜外ブロック
対象⇒椎間板ヘルニア・脊柱管狭窄症・頸椎症など
硬膜は脊髄を包んで保護している3枚の膜のの一番外側の膜である。
※硬膜の更に外側には黄色靭帯がある。
硬膜外ブロックでは、硬膜と黄色靭帯の間(硬膜外腔)に麻酔薬やステロイド薬などを注射し、神経組織に吸収させる。
硬膜外ブロックは神経に麻酔薬を直接注入するわけではないため、神経根に直接注射する神経根ブロックより効果は低くなる。
※特に仙骨の孔から行う神経ブロックは麻酔薬の吸収率が低いため、効果が得られないこともあるようだ。
神経根ブロック
対象⇒椎間板ヘルニア・脊柱管狭窄症・頸椎症など
脊髄からは神経が何本も枝分かれしており、この枝分かれした直後の部分は神経根と呼ばれている。
※腹側に向かう神経(前根)は体の運動を制御し、背中に向かう神経根(後根)は感覚情報を伝えている。
神経根ブロックを行うには、痛みを感じている部分の神経根(後根)に麻酔薬を直接注入する。
直接神経に針を刺すので比較的強い痛み起こるため、他のブロック療法(例えば硬膜外ブロックやトリガーポイントブロックなど)で痛みが改善されない場合に行われることが多い。
その他のケースとしては、痛みの領域が限定されているか、(その逆で)どこから痛みが発しているのか分からないときの診断目的(前述した診断的治療)といて用いる場合もある。
特定の神経根の正確な位置に注入しなくてはならないため、X線の透視画像を確認しながらブロックを行う。
また、造影剤を一緒に注射して神経根の状態を観察することもある(神経根造影)。
トリガーポイントブロック
体のある一か所を指などで押すと、急に痛みが広がることがあり、この位置をトリガーポイントと呼ぶ。
トリガーポイントは硬く凝っていることが多く、痛みを感じる領域内に存在することもあるが、遠く離れた部位に見つかることもある。
トリガーポイントブロックは、痛みを引き起こす起点となるこのトリガーポイントに薬剤を注入する方法である。
トリガーポイントに関る基礎知識や徒手療法に関しては以下の記事でもまとめているので参考にしてみてほしい。
⇒『HP:トリガーポイント圧迫&リリース法(マイオセラピー)』
関節ブロック
関節内に麻酔薬を注入する方法である。
椎間関節へのブロック療法や、仙腸関節へのブロック療法がある。
関連記事⇒『仙腸関節障害を治療(モビライゼーション情報含む)』
末梢神経ブロック(星状神経節ブロックなど)
対象⇒坐骨神経痛・腕神経叢、星状神経節など
※星状神経節は頸椎の前面に存在する(末梢神経の中の)交感神経節のこと。
体の中を通る各部の神経の周りに薬を注入する。
首の痛みなどに効果のある腕神経叢ブロック、坐骨神経痛を対象とする坐骨神経ブロックなどがある。
関連記事⇒『坐骨神経痛ってなんだ?』
ブロック療法の副作用
神経ブロックの副作用としては、しびれ、脱力感、排尿障害、立ちくらみ、めまい、けいれん、吐き気、頭痛などがある。
他に免疫が低下している場合には感染症の恐れがある。
※なので、定期的に神経ブロック療法を受けている場合においても、風邪症状(などで免疫が低下している際は)、ブロック療法を断れらる場合もある。
もう少し具体的に、神経ブロック療法を受けれないケースは以下の通り。
- 局所麻酔や副腎皮質ステロイド薬に対するアレルギーがある
- 血液凝固薬を服用しているなど、血液が凝固しにくい
- 糖尿病を患っている、免疫抑制剤を服用しているなどで、免疫機能が低下しており、細菌に感染しやすい。
※免疫抑制剤については『リウマチの治療』も参照
- 間欠性跛行や排尿障・排便障害がみられる。
※間欠性跛行については『脊柱管狭窄症に効果的な運動と対策』を参照
- 注射針を刺す部位に皮膚病や炎症がある
関連記事
神経ブロック療法って何だ?概要を解説します!