この記事では、下肢(股・膝・足関節)に対する関節モビライゼーションのポイントを記載していく。
四肢関節のモビライゼーションは脊柱に関しては簡単であるが故に、ブログレベルの表現でも臨床で活用しやすいので是非観覧してみてほしい。
※上肢(肩・肘・手関節)に関するモビライゼーションは後述するリンク先を参照してほしい。
※関節モビライゼーションの適応・禁忌・基本的な留意事項に関しては割愛しているため、詳細は以下を参照。
⇒『関節モビライゼーションとは?定義/適応と禁忌/種類とグレード/治療面について解説!』
股関節モビライゼーション
股関節の形状は、「凹側が関節窩+関節唇で深い」という特徴がある。
従って、滑り手技が有効かどうかに関しては議論が分かれることがあり、関節可動域制限に対しては「滑りモビライゼーション」ではなく「離開モビライゼーション」が多用される。
一方で鎮痛目的であれば「グレード1〜2での滑り手技(尾側牽引)」が用いられる場合がある。
以降は、「関節可動域制限」ではなく「鎮痛」にフォーカスを当てて「大腿骨頭の尾側牽引」を記載してみる。
股関節の尾側牽引
荷重により関節窩の頭側部へのメカニカルストレスが加わりやすく、逆の免荷方向へ牽引力を加える手法を「大腿骨頭の尾側牽引」と呼ぶ。
※「大腿骨頭の尾側滑り」とも表現できなくはないが、なぜか「尾側牽引」と表現されることが多い
グレードⅠ~Ⅱの尾側牽引は鎮痛目的に神経生理学的効果を狙って実施されるため、現在の静止肢位(一般的には軽度屈曲・軽度外転・軽度外旋位)で実施する。
また、この手技は滑液の分泌促進も狙っているとされるが、エビデンスについては定かではない。
※ただし、適度な関節への刺激は滑液分泌を促進させることは知られているため、それの延長上として有り得る話ではある。
変形性股関節症で、尚且つ過少運動性が優位なクライアントには即時的効果が示される場合はある(持続性はまちまち)。
一方で、クライアントの中には不安定感を伴っている人も存在し、それらの人にはグレードを低くしても不快感を伴う、あるいは効果がないという人もいる。
従って、適用かどうかは数回の試験的治療の反応で判断することとなる。
尾側牽引の方法
手順1:
対象者は背臥位で、療法士は対象者の尾側へ位置する。
手順2:
現在の静止肢位(股関節を軽度屈曲・外転・外転位)でグレード1~2の範囲で尾側へ牽引する。
※下腿遠位を把持したほうが(療法士の後方への体重移動だけで)容易に牽引力を起こし易いが、これでは膝関節も同時に牽引されることとなる。
※従って、「グレードを厳密に把握したい場合(特に不安定性な関節に配慮する場合)」「膝や足部への牽引力が加わることでの弊害を感じた場合」などでは大腿部を把持して牽引する方法もある。
以下の動画は療法士の姿勢や、体重移動による牽引が視覚的に参考になると思う
※(デモ動画だからか)グレードが意識されていない点には注意してほしい。
※鎮痛目的であればグレード1~2が基本である。
※もちろん、クライアントにあわせて臨機応変に原則から外れても全く問題ないが、最初からグレード3で引っ張るのはよろしくおない(グレードは慎重に移行することが望ましい)。
※グレード3の強度も「対象者の体までズレるレベル」であり、これは実際の患者であればやりすぎなケースも当然出てくる強度となる)。
股関節尾側牽引の種類には以下の2つがあり、どちらを選択するかは患者の反応で判断。
①持続的な牽引⇒3~5分実施することもある。
②間欠的な牽引⇒3~5秒毎に間欠的に
※その他にも、歩行姿位のほうが微妙な力加減を調節し易かったり、(もっと対象者に近づいたポジショニングをとって)対象者の足底を療法士自身の腹部に当てると安定するなど、ツッコミどころは幾つかあるが、ここでは大まかにイメージしてもらえればと思う。
※もし3~5分も実施しようと思うなら、「いかに療法士自身も疲れない姿勢で実施するかはポイントとなるかもしれない)。
股関節モビライゼーションの補足
股関節モビライゼーションを実施するにあたっての補足ポイントは以下の通り。
股関節へのアプローチの注意点として、股関節単独へ着目するより、運動連鎖も考慮し下肢や体幹(腰部)の動きと連動も考慮する必要がある。
股関節は自由度が高いため、一度構造的破綻をきたすと非常に複雑な機能障害を呈し易いイメージがある。
例えば若年者であれば、関節唇の微細損傷であったとしても関節内の陰圧が保てなくなることによって、画像所見とは一致しない様な症状(例えば不安感、痛み、礫音など)を呈したりもする。
また、例えば不安定性が長期化すると「二次的な機能障害」として軟部組織にも様々な変性が生じてくる。
それら機能障害の一部には関節モビライゼーションが適応となる場合もあるが、病態をシンプルにとらえ過ぎないよう注意すべき関節だと感じる。
また、病態がシンプルではないからこそ、丁寧な問診や、そこからの日常生活指導が突破口となる場合も多い。
関連記事⇒『問診』
膝関節モビライゼーション
膝関節は脛骨大腿関節・膝蓋大腿関節で構成され、この記事では脛骨大腿関節にフォーカスを当てていく。
※以降は「脛骨大腿関節のモビライゼーション」を「膝関節モビライゼーション」と略して記載
膝関節に対するモビライゼーションの使い分け
膝関関節のモビライゼーションに関しては、「滑りモビライゼーション」「離開モビライゼーション」ともに用いるが、個人的には以下のような使い分けをする。
膝関節の滑りモビライゼーション:
⇒膝関節軽度伸展制限に対するアプローチ
離開モビライゼーション:
⇒膝関節の荷重時痛へ対するアプローチ
※効果判定を行い、好反応が得られようであれば補助的な手段として継続する
ここでは、「膝関節軽度伸展制限に対する滑りモビライゼーション」の一例を記載していく。
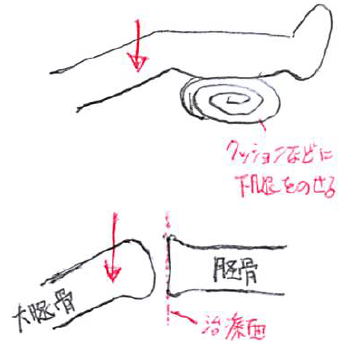
右膝関節軽度伸展制限に対する滑りモビライゼーションの一例
手順1:
対象者は背臥位となり、療法士は膝の右外側に位置する。
手順2:
対象者の膝関節が治療肢位(軽度屈曲位)で安楽となるよう砂袋なり療法士の膝なりの上に下腿を乗せる。
※クッションではブヨブヨして関節モビライゼーションのカウンターとして機能しにくいため砂袋など硬めなものを敷くことが望ましい。
※実際には、砂袋をダイレクトにカウンターとして活用するのではなく、(後述する)右手を介したカウンターとして機能する。
※「膝下」ではなく「下腿近位部の下」に砂袋(や療法士の膝)を入れ込む点がポイント。
※プラットホーム上での治療なら、療法士の膝に乗せた方が効率的かもしれない。
※ただし、以下の場合は砂袋を活用したほうが良いかもしれない。
・厳密な可動方向に慣れていない場合
・体重移動に十分考慮したい場合
手順3:
療法士の左手で右大腿遠位前面(膝蓋骨の直上辺り)を後方(背側)へ押し込むように滑りモビライゼーションを実施。
※治療面(脛骨関節面)に対する並進運動なため、可動方向はどの程度な伸展制限かによって変わってくる)
※療法士の右手は、関節モビライゼーションをした際のカウンターとして右下腿を掬うように把持しておく(詳細な把持方法は、対象者が治療肢位で尚且つリラックスが得られやすいよう臨機応変に)。
※脛骨大腿関節において、大腿骨を後方(背側)へ可動させるということは、相対的に脛骨が腹側へ稼動することを意味する。
※従って、膝関節の最終伸展制限に対して(凹凸の法則から考えて)脛骨の腹側滑りを引き出しているということになる。
※左大腿遠位前方を背側へ押し込む際は、大腿の正中よりやや内側を押すよう留意する。これにより「下腿が固定された状態での大腿の内旋」、つまり「相対的な下腿の外旋」が起こる。
これは膝関節の最終伸展におけるスクリューホームムーブメントを配慮するためである。従って、この関節モビライゼーションはスクリューホームムーブメント不全にも適用となる。
手順4:
複数回モビライゼーションを実施して再評価する。
手順5:
改善が得られた場合、その「得られた可動域」での自動運動を十分に実施してから終了する。
ちなみに、パテラセッティングは上手く利用すれば(あるいは上手く組み合わせることで)セルフモビライゼーションとして活用することも出来る。
※パテラセッティングに関してはこちら
⇒『パテラセッティングって効果ある?』
※個人的には、固定手で脛骨に長軸方向(つまりは治療面に垂直な方向)へ若干の牽引を加えながら、可動手で滑りモビライゼーションを施行することが多い(例えば、ベッドサイドリハなどで自身が密着しやすい環境な際など)。
※手作りな図なので抽象的だが、実際にはもう少し軽度な伸展制限が対象となる。
※伸展制限が軽度でなければ、「大腿骨を背側へ滑らせることで、相対的に脛骨が腹側へ滑る」という手法は難易度が高くなる。
※したがって、(伸展制限が軽度でない場合、)初学者は腹臥位(+治療肢位)で脛骨を腹側へ滑らせるであったり、(腹臥位が取れないのであれば)脛骨の尾側離開(牽引)など、ほかの手法に切り替える必要があるかもしれない。
※「膝関節の軽度な屈曲制限」という限定条件下で、ここで紹介した関節モビライゼーションはおススメできる。
ここまで解説してきたテクニックの動画があったので、ピンとこなかった人は観覧してみて欲しい。
※50秒からが、膝関節モビライゼーションの解説となる
※下腿がベッドと並行ではないため、「治療面を考慮した可動方向」として、この記事のイラストとは異なった微調整が必要である点を理解してもらい易いと思う。
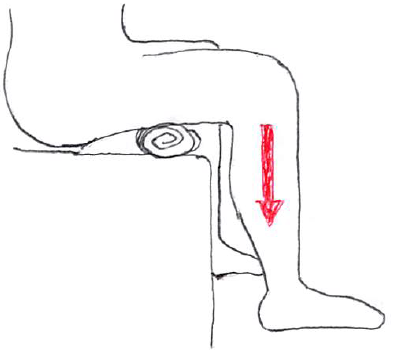
端坐位での関節モビライゼーション(離開手技)
端坐位での膝関節の離開モビライゼーションを以下に示す。
※この方法は、誰でも簡単に実施できる方法で、荷重時痛を訴える患者に対する「鎮痛目的」として即自的な効果を示す場合がある(対処療法的な手法なため、持続性はまちまち)。
方法は以下の通り。
『端坐位で、治療面と垂直な方向(ほぼ下腿長軸方向)に下腿を牽引する』
個人差はあるが、日常で関節が圧迫される環境にさらされ続けており、尚且つ非荷重位でも関節面の離開が起こらない場合において、この様な「関節面が引き離される」という非日常的な感覚が、心地よく感じるケースも存在する。
鎮痛目的なので「現在の静止肢」が基本だが、非荷重位で疼痛が出現しないのであれば「(このイラストとは異なるが)静止肢位」でもOK。
ただし、膝関節静止肢位は「軽度屈曲位」と言われており、座位姿勢で尚且つ軽度屈曲位を膝周囲もリラックスした状態で保持するのは難しい。
なので、膝関節45°~60°屈曲位と少し屈曲角度を増やした状態で牽引することが個人的には多い。
手順1:
療法士は対象者の前面で蹲踞の姿勢をとる。
手順2:
療法士の両膝で対象者の下腿を挟んで程度み、膝関節45°~60°屈曲位を保持する。
手順3:
療法士の両手で下腿近位部を把持し、下腿の長軸方向へ脛骨大腿関節の牽引を実施する。
鎮痛目的なので「グレード1~2の範囲での離開」が基本だが、この手法の場合は多少グレードを高めて「関節面が引き離されている感」があったほうが効奏する印象を受ける。
※もちろんケースバイケースであり、関節不安性を有している場合は注意を要す。
ここでは、一例として「端坐位としてのモビライゼーション」を記載した。
メリットとしては、すぐに治療の効果判定が出来る(起立・立位・歩行などの膝荷重による反応を評価出来る)点にあるが、端坐位で他の徒手療法・運動療法と組み合わせて施行するという考えもある。
一方で、背臥位のほうがクライアントがリラックス出来る場合も多い。
※関節モビライゼーションを施行する前提条件として、患者はリラックスできていなければならない。
また、背臥位であれば膝軽度屈曲位(=LPP)での併進運動(離開のみならず滑りも含めて)が実施しやすいというメリットがある。
補足:膝蓋大腿関節モビライゼーション
膝関節モビライゼーションの補足として、膝蓋大腿関節モビライゼーションに関して、以下のリンク先を紹介しておく。
合わせて観覧すると、膝関節モビライゼーションへの理解が深まると思う。
膝蓋骨(パテラ)の関節モビライゼーションを動画で理解
足関節モビライゼーション
足関節は以下の関節で形成される。
- 距腿関節
- 遠位脛腓関節
※ただし、近位脛腓関節へのアプローチが遠位脛腓関節へ影響を与え、足関節の可動域へ影響をもたらす場合がある。
この記事では、距腿関節にフォーカスしてモビライゼーションの一例を記載していく。
※以降は「距腿関節モビライゼーション」を「足関節モビライゼーション」と略して記載。
右足関節背屈制限に対する滑りモビライゼーションの一例
手順1:
対象者は背臥位で右足関節から遠位をベッドから出す。
※膝下に枕を敷くことで腓腹筋を緩める。
※足関節から遠位(踵など)をベッドから出しておかないと、関節モビライゼーションで距骨を背側へ可動出来ない。
手順2:
療法士は対象者の右外尾側に立ち、療法士の右大腿内側を対象者の足底へ当てることで治療肢位(足関節背屈自動運動の最終域)で保持する。
手順3:
療法士の右手で距骨前面を把持して、後方(つまり背側)へ押し込むように滑りモビライゼーションを実施。
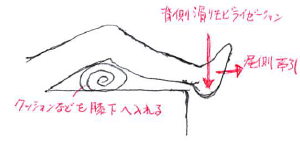
※療法士の左手は、右手で関節モビライゼーション施行時のカウンターとして右下腿を掬うように把持しておく。
※グレード2までジョイントプレイを確認した後に、慎重にグレード3のモビライゼーションへ移行する。
手順4:
複数回モビライゼーションを実施して再評価する。
少し解説とは異なるが、以下に類似した動画をアップしておく。
可動方向(背側)と前腕の長軸が一致していたり、(単なる手押しではなく)体重の落としこみを利用して関節を動かせていたりが参考になるのではないだろうか。
可動の仕方も(股関節の尾側牽引動画と比べれば)ソフトで好感が持てる。カルテンボーンのグレードであれば、もう少し長めな持続的伸長を加えるのが一般的(この人はメイトランドの振幅モビライゼーションを施行しているのかもしれない)。
自身の大腿を利用して、上手に距腿関節を「治療肢位」で保持できているのも参考になる。
一方で、固定手で内外果を把持(or遠位脛腓関節を圧迫させるような把持)しているのであれば、距腿関節の副運動を阻害してしまう可能性があるので、(もしそうだとるすならば)把持の仕方を工夫したほうが良いかもしれない。
右足関節離開モビライゼーションの動画
念のため、距腿関節の離開モビライゼーションの動画もアップしておく。
可動する方向(治療面と垂直な方向=ほぼ下腿の長軸)と療法士の前腕長軸が一致している点は参考になる。
※一致していると、ボディメカニクスを利用しやすく、可動方向もぶれない。
(腕力で操作しようとすると、関節副運動を感知しにくかったり、可動軸がぶれる)
また、把持の仕方も参考になる。(右距腿関節への離開手技の場合)まず右手の小指球が距骨頸に当たるように把持し、そこに左手を重ねるというのが基本となる。
※これは、解剖学的に距骨頸が足部内側に寄っており、(6つのポイントでも示した通り)関節モビライゼーションは関節面の(出来る限り)近くを把持することが基本となることが理由である。
ツッコミどころは色々あるが、動画で「何となくなイメージ」をつかんでいただければと思う。
※(これまでの復習となるが)距腿関節の尾側牽引は「鎮痛目的」であればグレード1~2、「可動域制限」であればグレード3で実施する。
※鎮痛目的であれば「現在の静止肢位(あるいは非荷重位で疼痛が出現しないのであれば静止肢位でOK)」で実施。
※関節可動域改善目的であれば、「治療肢位」あるいは「静止肢位」での牽引となる。ただし、治療肢位を保持しつつ牽引するのは難しいため、「静止肢位」での牽引というのが現実的となる(そして、この動画も静止肢位ではないかと感じる)。
※個人的には「背屈制限」に対して離開モビライゼーションではなく、滑りモビライゼーションのほうが効果的だと感じる。
それは以下の理由から
①治療肢位を保持しやすい
②可動の軸がぶれにくい
③療法士が狙った強度な刺激を入れやすい
※距腿関節の尾側牽引は、(ギプス固定を外して)荷重させる準備段階として用いることもある。
※その際は、「(治療肢位ではなく)現在の静止肢位」で「グレード1~2の範囲内」を意識した牽引となる。
脛腓関節のモビライゼーション
「足関節」は距腿関節のみならず、遠位脛腓関節も含まれると前述した。
そして、近位脛腓関節も含めて足関節の骨運動に影響を与える。
※距腿関節のモビライゼーションを施行する前に、必要に応じて「遠位脛腓関節のモビライゼーション」や「近位脛腓関節のモビライゼーション」を先行して施行しておくこともある。
そんな近位・遠位関節のモビライゼーションに関する記事は以下で詳細しているので興味があれば観覧してみてほしい。
脛腓関節のモビライゼーション(+腓骨神経麻痺)
モビライゼーション(股・膝・足関節):終わりに
最後に、この記事における注意点を記載しておく。
関節モビライゼーションの方法は無限にある
クライアントの状態(疼痛の程度・関節可動域の程度・クライアントがとれる肢位が限られているかなど)や施行する環境(ベッドサイドなどの狭い環境か電動の治療台かなど)によっても方法は異なってくる。
つまり、記事で示した各関節に対する関節モビライゼーションは、単なる一例を示したに過ぎない。
むしろ重要なのは、いかに自分の臨床で「(型に当てはめず)創意工夫していくか」が大切となる。
重複するが、この記事の内容は一つのヒントとして捉えて頂き、自身で臨機応変にアレンジして頂きたい。
関節モビライゼーションに限定して記載
この記事では関節モビライゼーションに関する記事なため、「関節のみ」にフォーカスして、それ以外は割愛して記載している。
ただし実際は、軟部組織や神経系など様々な評価・治療を織り交ぜながらのリハビリとなる点に注意して頂きたい。
運動連鎖にも注目する
この記事では四肢の大関節(股・膝・足関節)のモビライゼーションを中心に述べているが、四肢は脊柱の機能とも密接に絡んでいるため、実際には一見すると四肢の問題であっても脊柱もからめて評価・治療をしていく必要がある(逆もまたしかり)。
関連記事⇒『運動連鎖の魅力と限界』
疾患ではなく機能に着目
関節モビライゼーションの適用としては様々な疾患名が挙げられることがあるが、基本的には「疾患(病理学的な要素)」ではなく、機能を評価して適用かどうかを判断する点には注意して頂きたい。
※関連記事⇒『理学療法士は機能不全(機能異常・機能障害)に着目すべき!』
※つまり同じ「変形性関節症」でも機能を評価した結果、関節モビライゼーションが適用な場合もあるし、非適用な場合もあるということ(関節モビライゼーションが適用かどうかの評価として、例えば『関節副運動テスト』などが挙げられる)
※重複するが、(ここに記載している関節モビライゼーションは評価について記載してないが)上記の関節副運動テストなどの適切な評価をしたうえでの施行となる点には注意して頂きたい
関節モビライゼーションのまとめ記事
冒頭にも記載したが、以下の記事が関節モビライゼーションのまとめ記事で、「適応・禁忌・基本的な留意事項」に関して言及している。
こちらも合わせて観覧すると、モビライゼーションへの理解が深まると思う。
関節モビライゼーションとは?定義/適応と禁忌/種類とグレード/治療面について解説!
また、肩・肘・手関節のモビライゼーションに関しては以下で解説しているので、興味がある方は参考にしてみてほしい。