この記事では、リハビリ(理学療法・作業療法)にとって重要な『クリニカルリーズニング(Clinical Reasoning)』について記載していく。
目次
クリニカルリーズニング(臨床推論)とは
クリニカルリーズニング(Clinical Reasoning)は、日本語で『臨床推論』とも訳される。
クリニカルリーズニング(臨床推論)の意味・表現方法に関しては文献によって異なっているが、以下の表現が用いられている場合が多い。
でもって個人的には以下の表現が、クリニカルリーズニング(臨床推論)を大まかに表現するには分かりやすいと感じる。
臨床では、患者の痛みや機能異常の原因を特定し、適切な治療をすることが求められる。
それには複雑に絡み合った問題を一つ一つ論理的に解決していくプロセスが必要となる。
このようなプロセスをクリニカルリーズニングという。
「クリニカル」は「臨床」を意味し、「リーズニング」は「推論」を意味する。
推論は「論理的に考えること」であり、クリニカルリーズニングは、臨床での諸現象を関連する知識・技術を用いて推論し、未知の事柄を判断し、決定していくプロセスである。
~『文献:系統別・治療手技の展開 改訂第3版
』より引用~
クリニカルリーズニングを一言で表現する場合、上記の様に漠然としたものとなってしまうのだが、皆さんはこの表現だけでクリニカルリーズニング(臨床推論)を何となくでも理解できただろうか?
ここから先は、もう少しクリニカルリーズニング(臨床推論)について深堀して解説していく。
クリニカルリーズニングについて、もう少し深堀
クリニカルリーズニングについてもう少し深堀して解説していく。
クリニカルリーズニングの定義は前述した通りなのだが、臨床においては「以下の作業を繰り返すために必要な洞察プロセス」こそがクリニカルリーズニングと言える。
でもって、ここからはクリニカルリーズニング(洞察プロセス)に必要な要素として以下を紹介していく。
- クリニカルリーズニングに必要な3要素
- 患者との対話
クリニカルリーズニングに必要な3要素
クリニカルリーズニングに必要な要素として以下の3つが有名である。
①知識:
クリニカルリーニングを実践するには、考える材料としての知識が十分にあることが前提となる。でもって、知識は更に以下の2つに分類される。
-
命題的知識:
学問を通じて生み出される知識を指す。
例えば学校で学んだり、教本・文献で学んだりといった「机上の知識」を指す。
セミナーで学んだ知識(や技術)も含まれる。
命題的知識には「エビデンスに関する知識」も含まれており、エビデンスに関しては『エビデンスって必要か?』も参考にしてみてほしい。
- 非命題的知識:
臨床経験を通じて生み出される知識を指す。
臨床場面で学習されるものであり、例えば前述した「命題的知識」を臨床で活用してどうだったか、同じ疾患でも(調べたエビデンスであったり、学んだ治療技術などが)どの様なケースには効果があったのか(あるいは効果が無かったのか)といった経験を通して生み出される知識。
②認知・思考能力:
クリニカルリーズニングを実践するには、前述した①をベースにして「幅広く、また適切な推論が出来る能力」が必要であり、具体的には以下の3つを指す。
- データの統合・分析能力
-
記録や報告情報の収集と分析能力
-
上記の2つを統合する能力
③メタ認知能力:
前述した①②だけでは不十分で、さらに自分の知識や推論過程を適切に判断して、それを問題解決に活かせる「メタ認知能力」が必要となってくる。
メタ認知とは『自分自身が外側から自分の行った治療を自分自身で観察し、批判するもの』を指し、症状と事象の擦り合わせをするために重要な能力でもある。
クリニカルリーズニングをベースにするということは一言で言えば「常に考えながら検査・治療を進めること」である。
ともすると経験や憶測により臨床判断をしがちであるが、メタ認知(セルフモニタリングスキル)によってそうした自分を戒めなければならない。
クリニカルリーズニングの概念を理解し、臨床を経験することによりクリニカルリーズニングスキルが向上し、効率的な検査・治療が行えるようになる。
~『文献:系統別・治療手技の展開 改訂第3版』より引用
~
メタ認知に関してこれ以上は言及しないが、非常に重要な要素である。
でもってメタ認知に関しては以下の記事でフォーカスしているので、興味がある方は参考にしてみてほしい。
患者との対話能力
前述した「クリニカルリーズニングに必要な3要素」は理学療法士・作業療法士が有しておくべき重要な要素ではあるのだが、リハビリはセラピストだけで成せるものではなく、対象者(患者など)が必ず存在する。
でもって、対象者との対話などを通して仮説→検証→証明していく能力が求められる。
この点に関しては以下のサイトも合わせて観覧してもらうと、理解が深まると思う。
⇒『(HP)リハビリ(理学療法・作業療法)に必要な問診技術のポイントを解説』
仮説検証作業の模式図でクリニカルリーズニングを紹介
ここまでのクリニカルリーズニングに関するまとめとなる。
クリニカルリーズニングとは、「評価→解釈→仮説→検証→証明→理学療法介入→再評価」の作業を繰り返すために必要な洞察プロセスである。
また、クリニカルリーズニングに必要な「3要素(知識、認知・思考能力、メタ認知)」や「患者との対話能力」についても前述した。
これらを踏まえた上で、クリニカルリーズニングを模式図にしたものが以下になる(~画像引用:マニュアルセラピーに対するクリニカルリーズニングのすべて~)。
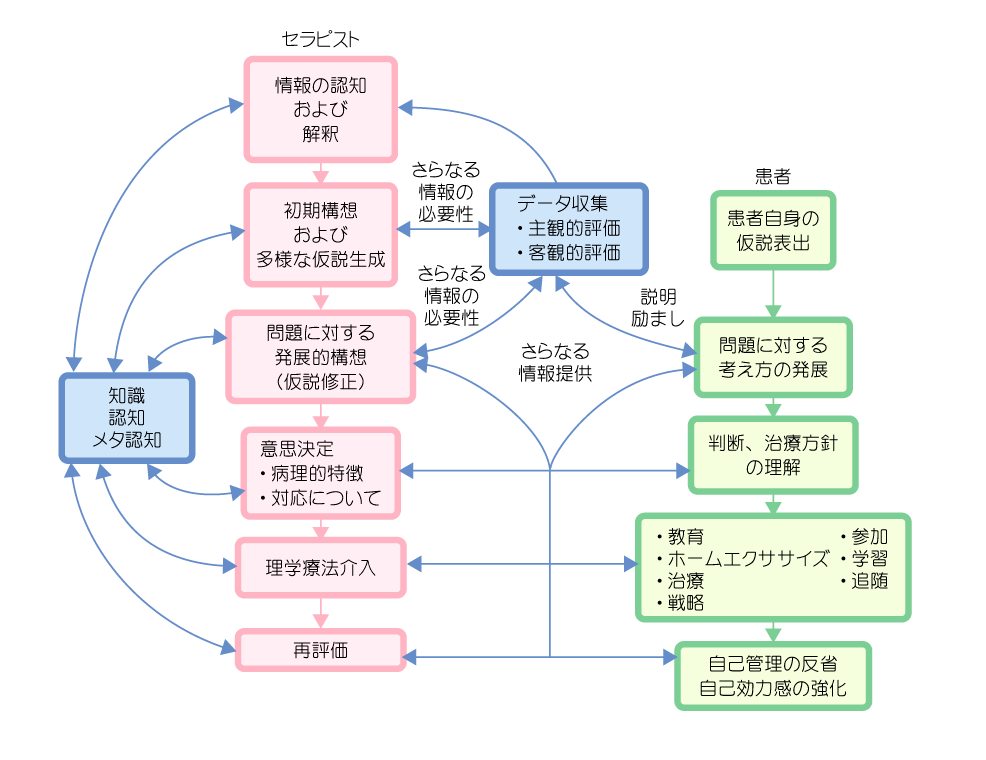
この図で注目してもらいたいのは以下の2つ。
- ・セラピストのみならず患者のフローチャートも存在する(両者とも縦ライン)。
- ・セラピストと患者のフローチャートが双方向性(横ライン)に繋がれている
セラピストのフローチャート
上記の図に関して、左側がセラピストのフローチャート・右側が患者のフローチャートとなっている。
でもって、セラピスト(理学療法士・作業療法士)側のフローチャートは以下の通り。
- 情報の認知及び解釈
↓
- 初期構想および多様な仮説生成
↓
- 問題に対する発展的構想(仮説修正)
↓
- 意思決定(病理の特徴・対応について)
↓
- 理学療法介入
↓
- 再評価
図を見てもらえば分かるように、最初の『情報の認知及び解釈』は収集されたデータ(主観的評価・客観的評価)を基に開始される。
少しゴチャゴチャしているかもしれないが、以下を実施していくと考えてもらえばシンプルで良いと思う。
・検証が正しい→理学療法介入を選択
・検証が誤っている→解釈・仮説を修正→改めて検証作業
仮説検証作業における『患者のフローチャート』
仮説検証作業における『患者のフローチャート』は以下の通り。
- 患者自身の仮説表出
↓
- 問題に対する考え方の発展
↓
- 判断・治療方針の理解
↓
- 教育・ホームエクササイズ・治療・戦略・参加・学習・追随
↓
- 自己管理の反省・自己効力感の強化
患者のフローチャートは横方向の矢印(双方向性の矢印)も踏まえて考えないと(セラピストのフローチャートと異なり)、理解しにくい。

でもって、ここから先は『患者のフローチャート』を参考にすることで「患者との相互関係の重要性」も交えつつ、クリニカルリーズニング(臨床推論)について記載していく。
患者のフローチャート① 自身の仮説の表出
まずは患者のフローチャートの1番目である「患者自身の仮説の表出」から解説していく。
「患者自身の仮説の表出」とは患者が持っている疾患・症状などに対する仮説を指す。
現在は患者であっても多くの情報が簡単に入手できる時代であり、それらを鵜呑みにしていたり、安易に自身へ当てはめて仮説を立てていたりもする。
ただしその仮説は正しいかもしれないし、間違っているかもしれない。
ここで言う「仮説」は、例えば以下などが挙げられる。
- TVを観ていて、私の腰痛は筋膜が原因であると確信した(病理学的な仮説)
- 3週間前に重たいものを持った際にグキッと音が鳴って痛み出したのが原因だ(受傷機転を仮説)
- 腰痛は安静にしている程に治癒が早まるはずだ(自己治療に対する仮説)
- マッサージをしてもらえば腰痛は治るはずだ(治療に対する仮説)
患者のフローチャート② 問題に対する考え方の発展
次に、患者フローチャート2番目の「問題に対する考え方の発展」について記載していく。
前述したように患者は自身の仮説を持っているのだが、(図を見てもらえばわかるように)双方向の矢印が付け加えられている。
つまりは、セラピストが患者と対話をしながら仮説検証を実施していくなかで「患者自身の問題に対する考え方も変わってくる可能性があること」を意味している。
「問題に対する考え方」というのは非常にザックリした表現であるが、例えとしては以下などが挙げられる。
- セラピストに筋膜へ刺激を入れてもらわなくとも症状が緩和された。もしかして、筋膜以外にも原因があるのかも?(病理学的な仮説の発展)
- 確かに3週間前に重たいものを持つことで腰痛が起こったが、よく考えると数日で消失している。もっと最近に因果関係となる事象を見落としているのかも?(受傷機転に対する仮説の発展)
- 腰痛は安静にているほど良いと思っていたが、安静が治癒の弊害になることもあるのだな(自己治療に対する仮説の発展)
- 運動療法で腰が軽くなったな。マッサージも効果的だと思うのだけれど、それだけが治療じゃあないのかもしれない(治療に対する仮説の発展)。
患者のフローチャート③ 判断・治療方針の理解
患者のフローチャート3番目の「判断・治療方針の理解」とは、
セラピストの判断・治療方針を決定する際に、それらを患者に理解しておいてもらった方が良いということ。
誤解しないでもらいたいのは、「理解してもらう」というのは、「納得してもらう」ということであり、単に「説明しておく」という事ではない点だ。
要は、「セラピストが説明をクドクドとしてくれてるな。まぁ自分はセラピストの意見とは違うけど、黙っておこう」と思われていたら意味がないということ。
例えば患者が「自身の腰痛はマッサージで良くなるはずだ」という仮説を持っていたとする。
そして、その信念とセラピストの判断・治療方針が合致していれば問題ないのだが、合致していない場合は、対話による摺合せが大切になる。
ただし、この辺りはセラピストの価値観にも左右されると思うので正解はない。
なのでセラピストの思考が、以下のいずれのパターンであったとしても最終的に結果が出るのであれば問題はない(っと個人的には思う)。
- パターン①:
患者の仮説に対する信念が強すぎる!取り敢えずマッサージも取り入れつつ、自身の仮説検証に基づいたリハビリ(例えば運動療法)を組み入れて、信頼関係の構築することから始めよう。
- パターン②:
「患者の問題に対する考え方の発展」に戻ろう(矢印からも分かるように、更なる情報提供によって戻ることも出来る)。もう少し対話をして運動療法の重要性を理解してもらおう。
- パターン③:
マッサージしなくても(患者の仮説から外れた行為であろうと)、腰痛を軽減させれば(結果が出せれば)問題ないでしょ。
重複するが、この辺りの考えはセラピストの価値観にも左右されると思うので正解はない。
いずれのパターンであったとしても最終的に結果が出るのであれば問題はない(っと個人的には思う)。
ちなみに、ここでは「患者との対話」にフォーカスして解説しているが、「問題に対する考え方の発展」に一番寄与するのは「症状に対する即自的な変化」である。
例えば、不良姿勢で腰痛が生じている人に「姿勢を正すことの重要性」をいくら語っても響かない一方で、その場での姿勢矯正で即自的な変化が実感できれば、姿勢の重要性も理解してもらいやすくなる。
あるいは、「自身の腰痛はマッサージで良くなるはずだ」と思っている人に、筋・筋膜以外の刺激(関節・椎間板など別組織にフォーカスした刺激、あるいは運動療法など)で即自的な変化が起これば、『セラピストの判断・治療方針』を理解してもらえるかもしれない。
これはセラピストのフローチャート④『意思決定(病理の特徴・対応について)』と、患者のフローチャート③『判断・治療方針の理解』が双方向性の矢印で繋がっていることからも理解できる。
セラピストのフローチャート④は『決定(診断的・治療的)』と訳されている文献もあり、要は「試験的治療を試みたうえでセラピストが治療への意思決定をする」なども該当する。
でもって、その際の反応(試験的治療に対する反応)を患者と共有することで『患者の判断・治療方針への理解』も深まるという事になる(なので双方性の矢印で各々が繋がっている)。
ただし、やはり一部には治療に対する強烈な信念を持っている人もおり、即自的な変化すらも受け付けない場合がある。
「とにかく、揉んでくれよ」といった感じの人もいるということだ。
別にマッサージに限ったことではない。
「マッケンジー法を受けに来たのだ」「筋膜リリースを受けに来たのだ」「AKAを受けに来たのだ」といった特定の手技を期待して来院してくる場合は、他の事をされると(変化が起こったかどうかにかかわらず)肩透かしに感じられることもある。
※まぁ、これらの場合は(マッサージと異なり)対話(適用・非適用の解説など)で解消されることがほとんどだし、害がなければ実施してあげれば良いだけの話だが。
※実施してあげるだけで「自身が希望した治療が受けれた」という思いがプラシーボ効果としても実際の治療効果に上乗せられる(逆に、セラピストが頑なに自身の方針を貫こうとすればノーシーボ効果が作動して、中には理屈上考えられないような訴えを起こす人も稀にいる)。
関連記事⇒『理学療法士が知っておくべきプラセボ効果・ノーシーボ効果とは?』
また、運動療法に関しては「必ずしも即自的な効果は無いが、重要なもの」も存在し、これは対話で理解してもらうしかない。
でもって、その場合においても(対処療法ではあっても)特定の即自的効果が出せる引き出し(徒手療法でも何でも良いが)を持っていて組み合わせる方が、信頼関係が築きやすい。
でもって、信頼関係が築けている程に、セラピストの意見にも傾聴してもらいやすい。
※非常にコミュニケーション能力が高い人、あるいは職場にその様な風土(ハンズオフを推奨する風土)が出来上がっているであれば、この様な手法は必要ない場合も多い。
ここまでクドクドと解説してきたが、クリニカルリーズニングを展開していくにあたって、患者の意見を(正しいかどうかは別として)傾聴し、その思いも汲んだ上で治療に活かす(あるいは治療を阻害しないよう工夫する)ことも重要となり、この様な考えは『物語推論(ナラティブリーズニング)』とも呼ばれる。
問診・評価・治療の過程をとおし、セラピストは患者の身体的問題点を把握しようと試みると同時に、単に出来事を年代順に羅列するにとどまらず、患者の個人的な話/語りや問題点の背景などを理解しようとする「物語的推論」とも呼ばれる、この背景を理解する推論を成し遂げるには、患者自身が問題点をどのように考えているか、理解、信条、欲求、モチベーション、感情など患者のこれまでの経験に基づくこと、患者の考えの基盤となっているもの、その問題点が患者の生活にどのような影響を与えているかなどについて、患者を1人の人間として理解することが要求される。
推論と理解をこのレベルまで引き上げるには、高い医学的知識と技術力だけでは不十分である。
その人を理解することを目的とした物語的推論を治療にうまく適用させ、成功裏に進めるには、心理社会的な知識とコミュニケーション能力が高いレベルで系統立てられていることが必要である。
物語的推論は、仮にそれが患者の偏見であったとしても、慢性的な障害や疼痛、文化的な問題などに関する患者自身の考え方などについての話や認識について受け入れるだけの、セラピスト側の寛大さをも要求される。
~『文献:マニュアルセラピーに対するクリニカルリーズニングのすべて
』より引用~
なぜ物語推論(ナラティブリーズニング)が重要なのか?
それはここまで記載された内容を読んでもらえば何となく分かってもらえると思うが、付け加えるとするならば、「情動と身体機能」は密接に結びついているからである。
「病は気から」という諺があるように、身体機能のみならず精神機能(情動)にも配慮する理由はここにある。
例えば、疼痛と情動は密接に関連しており、
この仕組みをうまく活用することで内因性疼痛抑制系の一部を賦活することも出来るし、
逆に関連性を無視することで抑制させてしまうこともあり得る。
そんな『疼痛と情動の関連性』に関しては、以下の記事で深堀しているので、興味がある方は観覧してみてほしい。
⇒『(HP)徒手理学療法におけるクリニカルリーズニングの前提条件とは?』
⇒『(HP)認知動療法とは?痛み治療に対するリハビリへの応用』
ちなみに、ナラティブに基づいた医療は『NBM:Narrative-Based Medicine)』と呼ばれ、『EBM(Evidence-Based Medicine)』すなわち科学的根拠に基づく医療と同様に注目されつつある。
ナラティブベースドメディシンとは?
ナラティブに基づいた医療。
英語Narrative-Based Medicineの頭文字をとってNBMともいう。
病気になった理由、経緯、病気そのものについて現在どのように考えているかなどの物語から、患者が抱える問題を全人的(身体的、精神・心理的、社会的)に把握し解決方法を模索する臨床手法を指す。患者との対話と信頼関係を重視し、サイエンスとしての医学と人間同士の触れあいのギャップを埋めることが期待されている。
~『ヘルスリテラシー』より引用~
ナラティブベースドメディシンに関しては、以下のサイトでも詳しく解説されているので興味がある方は観覧してみて欲しい。
⇒『外部リンク:ヘルスリテラシー ナラティブ(物語り・語り』
・・・・・・少しクリニカルリーズニングとは脱線した内容が入ってしまったが、話をクリニカルリーズニングに戻す。
ここから先は、患者のフローチャート③で「セラピストの判断・治療方針を患者が納得した(摺合せが出来た)」という体で話を進めていく。
患者のフローチャート④ 教育・ホームエクササイズ・治療・戦略・参加・学習・追随
「セラピストの判断・治療方針を患者が納得している(摺合せが出来ている)場合」は、以下などがスムーズに実施できる。
- 教育
- ホームエクササイズ
- 治療
- 戦略
- 参加
- 学習
- 追随
ちなみに、先ほどはマッサージを中心にした例をダラダラと記載したが、これらは「治療(リハビリ・理学療法・作業療法)」を指してはおらず、「試験的治療」を指しているに過ぎない。
つまりはセラピストのフローチャートにおける(仮説を立た後に、それを検証した結果を基にした)『意思決定(病理学的特徴・対応について)』の段階である。
でもって、その次のステップが『理学療法の介入』になるのだが、
それに相当するのが、ここに記載している患者のフローチャートの4番目『教育・ホームエクササイズ・治療・戦略・参加・学習・追随』となる。
『セラピストとの意思決定(病理学的特徴・対応について)』について患者が理解している段階なので、積極的に治療に協力してくれたり、ホームエクササイズをしてくれたり、日常生活におけるアドバイスなども前向きに実践してもらえる。
要は、セラピストと患者が二人三脚でリハビリ(理学療法・作業療法)をしている状態と言える。
※セラピストに依存した状態ではないと言い換えることが出来る。
ただし、フローチャートを見ればわかるように、この時点においても多くの双方向性の矢印が派生しており、ここで仮説検証作業が終了したわけではない。
つまりは、セラピストと実践した治療・ホームエクササイズ・日常生活指導などが妥当であったかどうかを、後日再検証(再評価)し、必要に応じて修正を加えていく必要がある。
あるいは妥当であった場合、次のステップとして別のリハビリ(理学療法・作業療法)内容に移行することもあるだろう。
※例えば、ハンズオンからハンズオフへリハビリ内容を切り替えたり、日常でのトレーニング負荷・頻度を強めたり、日常生活で制限していた動作を許可してみたりなどなど。
患者のフローチャート⑤ 自己管理の反省・自己効力感の強化
前述したように、リハビリ(理学療法・作業療法)を実施して、それで終わりではない。
フォローアップの段階で再評価が必要となる。
でもって、リハビリ(理学療法・作業療法)の後どうだったか(効果の持続時間、活動性への影響、逆に悪化した・・などなど)を問診すると同時に、理学検査も含めて再評価していく。
自主トレーニングや日常生活へのアドバイスに関しては、出来ていたかも聴取する。
※出来ていないのであれば、なぜ出来ていないかも聴取すれば参考になる
そして、その回答をもとにアドバイスにも修正を加えていく。
※「出来ていない=次こそは実施するよう説得する」ではなく、理由いかんでは(ナラティブリーズニングによって)あえて日常生活には口出ししないという選択肢もあり得る。
この点に関しても『理学療法士に大切な問診技術を紹介』で詳しく解説しているので割愛する。
ちなみに、治療が順調であれば自己効力感が高まる。
これは、セラピストに依存した治療では起こりにくい現象である。
「自身も(セラピストとの対話などを通して)一緒に治療へ参加し、前に進めているのだ」という気持ちが自己効力感を高め、更に主体的に治療へ参加するといった好循環が生まれる。
なので、この点が解っているセラピストは「先生のおかげです」などと言われた際は、その言葉にふんぞり返るのではなく、「○○さんが一生懸命取り組んだからですよ。これからも無理せず続けていきましょう(あくまで例え)」などといった様に手柄をなるべく患者側に寄せるようなコメントをする。
セラピストに依存した治療を全否定する気はないし、その様な対処しか選択肢になり得ないケースも有り得る。
あるいは、時としてセラピストにとっても、セラピストに依存させた治療の方が楽である場合もあるだろう。
しかし、可能であればクリニカルリーズニングによって、ここに述べてきた好循環が得られるに越したことはない。
『自己効力感』という用語に関しては以下の記事で深堀しているので興味があれば参考にしてみてほしい。
クリニカルリーズニングの認知・心理過程
リハビリ(理学療法・作業療法)の問題解決プロセスである『クリニカルリーズニング(臨床推論)』の認知・心理的過程は、以下の2つを含む双方向過程モデル(dual processes model)で成立している。
- 直観的思考(intuitive process)
- 分析的思考(analytical process)
直観的思考(intuitive process):
少ない情報を素早くまとめて、結論を導く『パターン認識』による。
熟練者では、得意領域で的確かつ迅速な鑑別と判断が可能となる。
経験が未熟な場合には、認知的バイアスに影響されやすい。
分析的思考(analytical process):
網羅的かつ論理的な要素によって分析的に行われる。
一定の知識を有する諸学から中堅者に用いられ、大きなミスが少ない。
時間がかかるために非効率で、豊富な知識が必要となるため負担が大きい場合がある。
リーズニングにおける思考の統合:
鑑別・判断の過程においては、直観的プロセスと分析的プロセスを意識的に使分けることが大切である。
見立て、暗黙知を含む医療のアートにも関連し、多様性と柔軟性を備えた洗練された思考過程を習得するためには、それぞれの特徴を理解した相補的な思考の統合を図ることが重要である。
~『文献:⽇本理学療法⼠協会 ⽣涯学習資料 2013 クリニカルリーズニング』より~
自身の得意分野は? その分野における知識経験がものを言う!
直感的思考がクリニカルリーズには向いていると前述した。
でもって直感的思考は、自身の得意分野であるほど発揮しやすい。
その分野における知識・経験が十分に蓄積されている程に、直感的思考によるクリニカルリーズニングによって「効率よく、尚且つ正しい手法を選ぶこと」が可能となり易い。
一方で自身が苦手とする分野では、直感的思考によるクリニカルリーズニングは機能しにくく、正しい手法にたどり着ける確率は低くなると言い換えることも出来る。
また、常日頃からクリニカルリーズニングを意識し、仮説証明作業を地道に繰り返しているほうが、ただ漫然とリハビリ(理学療法・作業療法)を提供していたよりも直感的思考に幅を持たせることが出来るようになる。
つまりは、自身の必勝パターンから外れるようなイレギュラーを減らせる、あるいはイレギュラーにも対処しやすくなるという事だ。
人は日々の生活の中で推論をめぐらす。
「ガソリンがなくなった」→「一番近いスタンドはどこにあるか?」推論することは特別な能力ではない。
理学療法場面ではどうか。
問題点追及における推論の難易度は“課題の親近性”に左右される。
つまり、固有領域における推論過程で要求される知識や思考パターンに精通していれば推論は容易となるが、そうでなければ推論そのものが頓挫することとなる。
いかに推論能力を分析し向上させるか、学習することが重要となる。
~『文献:⽇本理学療法⼠協会 ⽣涯学習資料 クリニカルリーズニング』より~
直感的思考は万能ではない
前述したように、直感的思考はクリニカルリーズニングに向いているかもしれない。
しかし万能でもない。
なぜなら、前述したように『熟練者では、得意領域で的確かつ迅速な鑑別と判断が可能となる』一方で、『経験が未熟な場合には、認知的バイアスに影響されやすい』からだ。
でもって、個人的には熟練者であるが故の認知バイアスも存在し、この点にも注意したほうが良いと思っている。
つまりは、『クリニカルリーズニングに重要な3要素(知識、認知・思考能力、メタ認知)』におけるメタ認知の重要性を頭の片隅に入れておいたほうが良いという事だ。
この点に関しては以下の記事でも言及しているので興味があれば観覧してみてほしい。
⇒『確証バイアスに注意せよ!ボトムアップとトップダウン(+違い)』
確証バイアスに注意せよ!
以下は『書籍:完訳 7つの習慣―人格主義の回復』から引用している。
誰しも、自分は物事をあるがままに、客観的に見ていると思いがちである。
だが実際はそうではない。
私たちは、世界をあるがままに観ているのではなく、
私たちのあるがままの世界を見ているのであり、
自分自身が条件付けされた状態で世界を見ているのである。
何を見たか説明するとき、私たちが説明するのは、
煎じ詰めれば自分自身のこと、自分のものの見方、自分のパラダイムなのである。
そして、上記の様に私たちには「認知バイアス(物事の見方や認識の仕方など)」が当然のことながら存在し、特に確証バイアスはリハビリ(理学療法・作業療法)においてセラピストの目を曇らせてしまう可能性を秘めている。
脳血管障害患者の理学療法を行う場合、仮説証明作業を基本とする。という考え方がある。
仮説→実践→証明→作業という手続きを展開するものであり、一見、科学的な手続きのように見える。
しかし、仮説証明作業には大きな落とし穴がある。
仮説には帰無仮説(証明されて欲しくない仮説)と対立仮説(証明されることが歓迎される仮説)がある。
我々は脳血管患者の動作分析から何が問題か仮説を導きだし、治療行為を実践する。
得られた結果から歓迎される変化が見られたら仮説が証明されたと判断し、さらに治療行為を展開していく。
そこが問題となる・・・
人間は自らの出した答えが正しいという思いを持ちながら、それを証明しようとする。
まず、仮説が間違っているという解答につながる行為はしない。
希望的観測や願望に基づく思い込みによって仮説を決め込むと自分の都合のよい解釈になりやすい。
仮説証明作業を実践する場合は相当な根拠を持って客観的な立場で臨む態度が必要である。
~『文献:⽇本理学療法⼠協会 ⽣涯学習資料 2012 クリニカルリーズニング』より~
腰痛を例に考えてみよう。
例えばセラピストが「患者から得られた情報(主観的・客観的評価)」を基に、「腰痛の原因は椎間板の機能障害であり、尚かつ伸展刺激に良い反応を示す可能性が高い」と仮説立てたとする。
でもって仮説証明作業として「腰部への伸展刺激」を何らかの手段によって加え、即自的に腰痛が改善されたとする。
するとセラピストは、この反応を持って「やはり(伸展刺激が効果的な)椎間板の機能障害が原因な腰痛だったのだ」と判断するかもしれない。
そして、自身の仮説に歓迎される変化が見られたことから「仮説が証明された」と判断し、さらに治療行為を展開していく。
そこが問題となる・・・
もう少し厳密に腰痛の原因を精査したいと考えるセラピストであるならば、歓迎されない仮説(自身の仮説が間違っているという解答につながる可能性がある刺激)も検証する。
例えば、(腰痛が改善された方向とは逆の)屈曲刺激を入れてみるなどは、帰無仮説の検証 に該当する行為である。
セラピストの仮説が正しければ、屈曲刺激では症状が悪化する(あるいは、少なくとも症状が改善することはない)。
しかし、この仮説証明作業で「腰痛が改善されてしまった」とするならば、セラピストの「伸展刺激が効果的な、椎間板の機能障害が原因な腰痛な可能性が高い」という仮説は誤りだという事になる(屈曲刺激でも良くなってしまったのだから)。
っとなると、単に腰部を動かすことによる筋・筋筋膜の血流改善・椎間関節の滑走によって起こるゲートコントロール作用という可能性があったり、もう少し白黒はっきりさせるために、屈曲・伸展ともにオーバープレッシャーを加えてもう反応を明確にする様な検証方法も有り得る。
兎にも角にも「腰部の伸展刺激で腰痛が改善した」といった自身の都合の良い情報だけで検証を終わらせてしまっていたら、伸展刺激にばかりこだわった理学療法介入(徒手療法・運動療法・日常生活指導)という誤ったアプローチをしてしまい、腰痛治療の効率が悪くなっていたかもしれない。
ただし、この様に厳密な仮説検証作業を繰り返すべきかはケースバイケース。
※ケースバイケースの具体例までは記載しないが、各々で考えてみてほしい。
ちなみに余談ではあるが、上記は『マッケンジー法』のコンセプトを参考に記載してみた。
ただし、分かり易くするために上記の表現を用いているが、マッケンジー法のクリニカルリーズニングでは「原因(病理)の特定」は重要視しない。
マッケンジー法のクリニカルリーズニング(仮説証明作業のプロセス)として考えた場合は、「腰痛が、整復可能な後方ディレンジメントである可能性」を検証したという事になる。
一つの概念・組織に執着している人は確証バイアスが強いと感じる件
- この様なケースでは「○○という組織が痛みの原因である」
- 筋膜へアプローチしたから改善した。原因は筋膜にあった。
上記のように確信をもって表現する人を稀に見かける。
例えば「筋膜へのアプローチで改善した」のなら、それで終わりにしても良いのだが、クリニカルリーズニングの観点からすると不十分である。
つまり、メタ認知(批判的思考)を働かせることが出来ていない。
先ほどの例で言うならば「筋膜以外へアプローチする手法を施した場合はどうなっていたか」といった帰無仮説(証明されて欲しくない仮説)の検証がなされていないからだ。
例えば、「筋膜以外へのアプローチでも改善してしまった」場合、あなたの仮説は正しいとは言い切れない。
結果第一主義、時間に追われる日々では、わざわざ好反応が得られたアプローチに対してまで帰無仮説をしようという気にならないかもしれない。
しかし、(時間が許すのであれば、そして本当の意味で成長しようと思うのであれば)帰無仮説もしてみてほしい。
そこで得られた情報は、必ずあなたを『確証バイアス』から解放し、視野の広いセラピストに育ててくれるはずである。
確証バイアスとは
確証バイアスとは、簡単に言ってしまえば以下を指す。
確証バイアスがどんなものかは、上記の引用だけで何となくイメージできると思うが、以下の記事でも確証バイアス(を含めた認知バイアス全般)について解説しているので、合わせて観覧してみて欲しい。
これらの事からも分かるように、いつも漫然と(直感で)リハビリをしているだけではクリニカルリーズニングの能力は鍛えられない。
※重複するが、常日頃からクリニカルリーズニングを意識し、仮説検証作業を地道に繰り返しているほうが、ただ漫然とリハビリ(理学療法・作業療法)を提供していたよりもクリニカルリーズニング能力は向上する。
なぜクリニカルリーズニングが重要なのか?
対象者の治療については一定の決まったプロトコールや治療手順はない病名や疾患名が同じであっても個人の背景が変わるとその治療方法は異なったものになる。
したがって単にテクニックだけを身につけても本当の意味での治療、理学療法とはならない。
加えて研究や臨床知見から得られるエビデンスは日々更新されている。
日常臨床において日々変化する研究のエビデンスを有効活用し、治療手技を用いるにあたって必要な問題解決の方法がクリニカルリーズニングである。
これは、何の疑問もなく受け入れられている一般的な理論や手技を応用する際の危険性を軽減するのにも役立つ。
例えば、宗教めいた治療概念や、呪いめいた治療手技が「はたして本当に効果があるのか?」「プラシーボ効果の優位性は低いのか」「どの様な場面で適応なのか(非適応なのか)」を明確にし、合理的かつ効果的に用いるのに役立つという側面もある。
また、クリニカルリーズニング(臨床推論)は臨床所見と医学的知識および、それぞれから出てくる判断や治療における誤りを是正するのにも重要である。
※逆に言えば、臨床推論を欠く臨床実践は単なる技術的な作業となってしまう。
最後に、クリニカルリーズニングに関する引用を2つ記載して終わりにする。
臨床推論(clinical reasoning)とは:
理学療法士は、初めての対象者を前にしたとき、対象者がどのような問題を抱えていて、その問題をどのように解決すべきかを知らない。
この場合、理学療法士はあいまいな「問題」に直面していることになる。
そのあいまいな問題を明確化し、解決策を決定する理論的な思考過程を臨床推論という。
このプロセスは、刑事ドラマで刑事が犯人を特定していく推理の過程とよく似ている。
未知の事柄を理解する際の理論的なプロセスを推論といい、臨床上の未知の事柄(対象者の診断名や問題点、治療計画を理解し、決定していくプロセスが臨床推論である。
この推論過程で誤りが生じた場合、理学療法士は対象者の抱える問題を特定できず、その結果、誤った治療を提供し、対象者の問題を解決できない結果となる。
~理学療法学事典より引用~
臨床では、患者を目の前にして迅速かつ的確な判断が求められる。
その際、その患者にとって最も良い選択(ベストチョイス)は誰にもわからない。
しかし、その状況においてよりよい選択(ベターチヨイス)をすることは可能である。
常によりよい選択を行うことによりベストチョイスに近づけることができる。
よりよい選択を可能にするのがクリニカルリーズニングである。
クリニカルリーズニングには絶対的な正解はない。
初めての山に登る場合、どのルートが最もよいかはわからない。
その時々で分かれ道を選択しなければならない。
時には誤った選択をすることもある。
そうしたときに分岐点まで戻れるような軌跡を残してくれば、その分岐点に戻って、再び他の道を選択することができる。
でたらめに治療を進めたのでは軌跡は残らない。
~『系統別・治療手技の展開 改訂第3版
』より引用~
クリニカルリーズニングの参考文献
クリニカルリーズニングに関連した書籍であり、この記事の参考文献でもある書籍をを記載していく。
ちなみに、この記事におけるクリニカルリーズニングは運動器疾患(主に徒手理学療法)を想定しているので、紹介する書籍も徒手理学療法に関連したものになっている点には了承してもらいたい。
文献① 系統別治療手技の展開第3版
この書籍は様々な徒手理学療法の手技が記載されているが、クリニカルリーズニングに関しても6ページにわたって分かり易い解説がなされている。
文献② マニュアルセラピーに対するクリニカルリーズニングの全て
この書籍は、クリニカルリーズニングに関して非常に詳細な解説がなされてる。
個人的には、訳本である点や、表現が少し硬い点などから、少し読みにくいと感じる。
ただし、本格的にクリニカルリーズニングを学びたいなら是非一度観覧してみてほしい。
ちなみに、この書籍に関しては以下の記事も作成しているので興味がある方は合わせて観覧してみてほしい。
⇒『(書評)マニュアルセラピーに対するクリニカルリーズニングのすべて』
文献③ ケースで学ぶ徒手理学療法 クリニカルリーズニング
こちらは、日本人(藤縄 理 PT 監修)が執筆した書籍(訳本ではない)であるため、先ほどの『マニュアルセラピーに対するクリニカルリーズニングの全て』よりも読みやすい。
「総論の記載の後に、各論でクリニカルリーズニングをしながらの症例提示がなされる」というスタイルは先ほどの訳本と同じである。
ただ、総論ではクリニカルリーズニングのみならず、徒手理学療法の歴史や、徒手理学療法のエビデンスへの言及、各種の徒手理学療法の紹介(+クリニカルリーズニングをしながらの症例提示)も占めているため、クリニカルリーズニングの概要に関する情報は薄まっている。
ちなみに、各種の徒手理学療法の詳細は以下の通り。
・Kaltenborn-Evjenth concept
・Australian approach
・Schroth method
また、クリニカルリーズニングは重要ではあるが、それは技術を伴っていての話であり、この書籍は技術を身につることを目的とはしていない点には注意が必要となる。
この点に関しては、POSTのインタビューで藤縄先生が以下の様に話している。
最近出版された本がこちら(ケースで学ぶ徒手理学療法クリニカルリーズニング)です。
林寛先生や岩貞吉寛先生にもご執筆いただいていますし、編集協力もお願いしています。
林寛先生にはKaltenborn-EVjenth コンセプトコースを修了し、臨床経験の豊富な著者を紹介していただき、その部分の監修もしていただいています。
岩貞吉寛先生にはマッケンジー関係の著者を紹介してもらい、その部分を監修していただいています。
残りのオーストラリアンアプローチなどは、私の知り合いにお願いし、私が監修しています。
私は最終的に全ての論文を監修しましたが、これは結構大変でした。
しかし、この本を買っても技術はわかりません。これは技術の紹介ではなく考え方、問題解決方法の紹介です。
その根底には技術がないとできません。技術とリーズニングは表裏一体のものです。
一流の人は皆優れたリーズニングをしているのです。
補足:クリニカルリーズニングにオススメなDVD
補足として、クリニカルリーズニングにオススメなDVDを紹介しておく。
以下はパート1・2としてのシリーズものである。
これらのDVDは実際の患者さんを相手にしながらの治療を観覧することが出来る。
DVDでは、患者との対話を通しながらクリニカルリーズニング(臨床推論)を行い、「評価→仮説→実践→証明→理学療法介入→再評価」を繰り返しながら治療している場面を観覧することが出来る。
ただし、これらのDVDも前述した書籍と同様に、技術を身につけるというよりは「(文章ではなく)映像を通してクリニカルリーズニングを学ぶのに適している動画」だと個人的には思っているので、技術の習得を考えている人は注意してもらいたい。
以下はジャパンライム社が提供しているデモ動画となる。
以下はジャパンライム社が提供しているパート2のデモ動画である。
クリニカルリーズニング関連記事
この記事と関連深く、合わせて観覧されやすい記事を列挙しておく。
既にこの記事でリンクされている記事と重複するものも有るかもしれないが、その点は了承してもらいたい。
クリニカルリーズニングの関連記事
レンガ理論って何だ?【クリニカルリーズニング】
仮説演繹法とパターン認識(+違い)【徒手療法の臨床推論】
(HP)リハビリ(理学療法・作業療法)に必要な問診技術のポイントを解説
(HP)徒手理学療法におけるクリニカルリーズニングの前提条件とは?
診断的治療と試験的治療
逆転裁判! 病院敗訴の鍵は『診断的治療』にあった!
確証バイアスに注意せよ!ボトムアップとトップダウン(+違い)
合わせて観覧されやすい記事
エビデンスって必要か?
理学・作業療法士が知っておくべき「プラセボ効果」のまとめ一覧
理学療法士の講習会(研修会・勉強会)を紹介します(モビライゼーション)
マニュアルセラピー(徒手理学療法)って何だ?
自己効力感(セルフエフィカシー)とは





