この記事では、関節モビライゼーション(マニピュレーション)の定義/適応・禁忌を紹介し、記事の後半では関節モビライゼーションを実施する際のポイントも記載していく。
また、具体的な方法に関しては後述するリンク先記事で解説しているので、そちらへアクセスしてみてほしい。
目次
関節モビライゼーション(マニピュレーション)の定義
『関節モビライゼーション(英語名:Joint mobilization)』の定義は様々存在するが、一般的には以下を指す。
一方で、関節モビライゼーションに類似した用語として『関節マニピュレーション(英語名:joint manipulation)』なる用語も存在し、米国では以下の様に定義されている。
そして、米国におけるマニピュレーションという用語の中には以下が含まれている。
①非スラスト:
いわゆる関節モビライゼーション
②スラスト:
素早く小さな振幅で加える力。治療時にポキッと音(ポップ)が鳴るアプローチと言えばイメージしやすいかもしれない。
※厳密には、ポップは結果であり、目的ではない。
③離開
ただし、一般的には以下の様に解釈されることが多く、ヨーロッパや日本においては以下のイメージが一般的。
①関節モビライゼーション
非スラスト
②関節マニピュレーション
スラスト
では何故アメリカでは関節モビライゼーションではなく、マニピュレーションと言う用語を用いるのだろうか?
そこにはカイロプラクターとの間にある政治的な理由が関係しているとされている。
例えば以下の書籍にはこれらの点にも言及しているので、興味がある方は観覧してみてほしい。
ちなみに、日本理学療法士教会が発行している『徒手的理学療法診療ガイドライン』では「関節モビライゼーション」・「マニピュレーション」という用語に関して、以下の様な解釈で整理・記述されている。
※このブログ記事と同じ解釈。
本診療ガイドライン作成にあたり、用語の定義と解釈に関する混乱を避けるため,徒手療法領域で使用される専門用語を明確にした。
関節に対する手技である関節モビライゼーションは、制限された関節の副運動または関節の遊び(joint play)を徒手によって他動的に正常位置へ戻すことであり、比較的大きい振幅(large amplitude)を低速度(low velocity)で動かすこととした。
またマニピュレーションという用語は、整形外科 における麻酔下で行う関節伸張法とは異なり,ここでは関節の緩み(slack)がなくなり緊 張(tightness)が得られた状態で、低振幅(low amplitude)で高速度(high velocity)の 運動を加えることとした。
~文献:徒手的理学療法診療ガイドラインP1159より引用~
ついでに、『書籍:理学療法学事典』における関節モビライゼーションの記述も引用しておく。
関節モビライゼーションjoint mobilizationとは:
対象者の意識下に行う、運動スピードの緩徐な関節包内可動手技。
20世紀の半ば以降に徒手的治療手技の一手段として広まる。
滑膜性関節の関節包内の動きの維持・回復、および関節機能障害に起因する疼痛軽減を主目的とする。
治療力源は治療者の徒手による他動的手技が中心で、必要により重錘・牽引装置・スリングなどの器械器具を用いる方法、対象者自身の力を活用する自己モビライゼーション手技がある。
治療手技はゆっくりと段階的に関節面に対し水平、垂直方向の外力を適用し、関節包内で生理的に生じる構成運動や関節の遊びを回復させる。
モビライゼーションはその治療目標から、滑膜性関節の関節包内運動を回復する関節モビライゼーション、筋肉や靭帯などの関節周囲組織の柔軟性・伸展性の維持,改善を目的とする軟部組織モビライゼーションに分類される。
また、神経系の異常、ストレスに対する神経モビライゼーション手技も紹介されている。
~『文献:理学療法学事典
』より引用~
関節モビライゼーションの適応
ここで記載する「関節モビライゼーションの適応」とは、「この様なクライアントにおススメですよ」という意味ではなく、「この様なクライアントであれば適応しても良い(試みても良いですよ)」という意味。
関節モビライゼーションが適応なケース
病歴から適応判断:
- 関節運動を行っても痛みがさらに悪化しない。あるいは痛みが悪化しても長くは続かない(つまりイリタブルではない:関連記事⇒「イリタビリティーとは?」)
- 不眠に陥るほどの強度な痛みではない
- 強い遠位への痛みが無い
- 咳やくしゃみをしたり、体をゆすったりしても痛まない
- 特定の姿勢をとっても悪化しない
- 筋スパズムが関節を防御していない
理学検査から適応判断:
- 関節の不快感は最小限であり、運動時も筋性防御(muscle guarding)が起こらない(関連記事⇒『サイト:筋ガーディングとは?』)
- 関節副運動検査では、制限はあるが痛みは悪化しない
(関連記事『関節副運動とは?』『関節副運動テストとは?』『関節副運動を補足します』)
- 運動制限は痛みによるものよりも組織の緊張が主な原因になっている。
- 神経学的な欠損が無い
穏やかな関節モビライゼーションが適応なケース
「穏やかな関節モビライゼーション」とは、『グレードの低い併進運動を用いた刺激』を指す。
※モビライゼーションのグレードに関しては後述する。
そして、例えば以下のリストに挙げる項目に関しては、『グレードの低いモビライゼーション(併進運動)を慎重に試みることは可能ですよ』ということになる。
これは『(悪化するリスクを考えず)安易にモビライゼーションを実施するのは危険ですよ』という表現に置き変えることも出来る。
重複するが、以下のリストでもモビライゼーションは適応であるが、慎重に実施する必要がある。
※個人的には、以下のリストの中に当てはまるものでモビライゼーションではなく別の手段を考慮するものも多い。
病歴から適応を判断:
- 相当の関節の不安感(joint irritability)がある
- 大部分の運動、あるいは全ての運動が強い痛みを引き起こす
- 四肢に相当の痛みがある
- 痛みのために睡眠が困難である咳やくしゃみが遠位部の痛みを引き起こす
- しばらくの間痛みが続いている
- 筋スパズム(muscle spasm)が関節を防御している
理学検査から適応を判断:
- 痛みが顔をゆがませるほど強い
- 脊柱の運動が四肢遠位部の痛みを引き起こす
※運動中のみならず、運動後も遠位部の疼痛が残存する反応は『Peripheralization(末梢化)』と呼ばれ、『Centralization(中心化)』と合わせて、徒手理学療法としては有名な反応の一つである(これらの用語は『椎間板ヘルニアの対処法』でも解説している)。
- 検査後に痛みや麻痺が増加した
- 検査後にスパズムが増加した
- 少しばかりの検査で痛みが強くなった
- 神経学的な欠損が存在する
上記に示した『神経学的な欠損が存在する場合』においても、「穏やかな関節モビライゼーション」であれば適用可能とされているが、神経学的徴候がある時に遵守すべき一般的規則として、以下の条件を満たす(順守する)べきとされている。
- 治療する側に一つ以上の頸神経根の損傷が無い
- 治療する側の隣接する二つ以上の髄節に腰神経根または仙骨神経根の損傷が無い
- 用いられる手技が椎間孔の大きさを狭めてはならない
- 脊髄の圧迫を示す徴候は関節モビライゼーションの絶対禁忌である
関節モビライゼーションの禁忌
関節モビライゼーションの禁忌に関しては、以下の2つに分類される。
絶対禁忌:
⇒絶対に実施してはいけないもの
相対禁忌:
⇒絶対に実施してはいけないわけではないが、細心の注意を要すもの
関節モビライゼーションの絶対禁忌
関節モビライゼーションの絶対禁忌は以下が挙げられる。
- 腫瘍性疾患
- 脊髄や馬尾神経の損傷
- 一つ以上の頸神経が損傷を受けているか、二つ以上の隣接した腰神経根が損傷を受けているとき
- 関節リウマチの頸椎
- 急性炎症性関節炎または腐敗性関節炎
- 老年性骨粗鬆症
- 脊椎すべり症・分離症を有している関節
- 老年性骨粗鬆症
- 過剰運動性(hypermobility)有している関節
※ここでの関節モビライゼーションとは、カルテンボーンのグレードⅢつまりは軟部組織へ伸長が加わる程度の刺激を指している。
※つまり、グレードⅠ~Ⅱの併進運動(滑りや離開)は含まれていない。
※例えば、過剰運動性を有している関節への関節モビライゼーションは禁忌だが、グレードⅠ~Ⅱの併進運動(神経生理学的効果を狙った、軟部組織へ伸長刺激が加わらない程度の刺激)であれば問題ない。
関節モビライゼーションの相対禁忌
関節モビライゼーションの相対禁忌は以下が挙げられる。
- 神経学的兆候が存在するとき
- 関節リウマチの胸椎・腰椎
- 老年性の骨粗鬆症
- 脊椎すべり症・分離症を有している関節以外の分節への治療時
- 脊柱に関して、過剰運動性(hypermobility)を有している関節以外の分節への治療時
関節モビライゼーションの種類・グレード・治療面
ここからはモビライゼーションの種類やグレード、治療面について記載していく。
関節モビライゼーションの種類
関節モビライゼーションの方法は以下のように様々ある。
- 持続的伸張(カルテンボーンのグレード)
- 振幅(メイトランドなど)
- 運動併用モビライゼーション(マリガンコンセプトなど)
これらの中で、この記事(+後述するリンク先記事)では『持続的伸張』を用いた関節モビライゼーションを中心に記載している。
関節モビライゼーション(カルテンボーン)の種類
『持続的な伸張』を用いた関節モビライゼーションを実施する場合、基本的にはカルテンボーンのグレードを参考に刺激を入れていく。
以下の図が、カルテンボーンのグレードⅠ~Ⅲとなる。
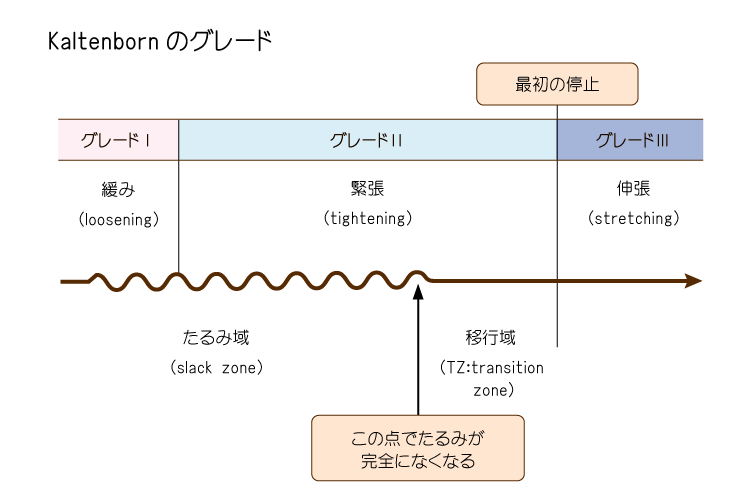
グレードⅠ:緩み(loosening)
関節の引き離しの増加が感知されずに引き起こされる、きわめて小さい牽引 関節に作用している正常な圧迫力を無効にする。
グレードⅡ:緊張(tightening)
関節を含む組織のゆるみが最初にとれ、次に組織がピンと張る動き。
グレード最初のたるみ域(slack zone)において他動運動に対し、きわめて小さい抵抗の範囲がある。
移行域(TZ:transition zone)へのさらなる動きは、組織をピンと張り、治療者は更に抵抗を感じる。
※つまり、グレードⅡは「移行域まで」ではなく、「移行域を少し過ぎて組織がピンと張るまで」を指す。
グレードⅢ:伸張(stretching)
緩みがとれた後、すべての組織がTZを超えてピンと張るようになった状態からがグレードⅢとなる。
治療面について
関節モビライゼーションは、『治療面に対する併進運動』が基本となるのだが、そんな『治療面』に関するイラストが以下になる。
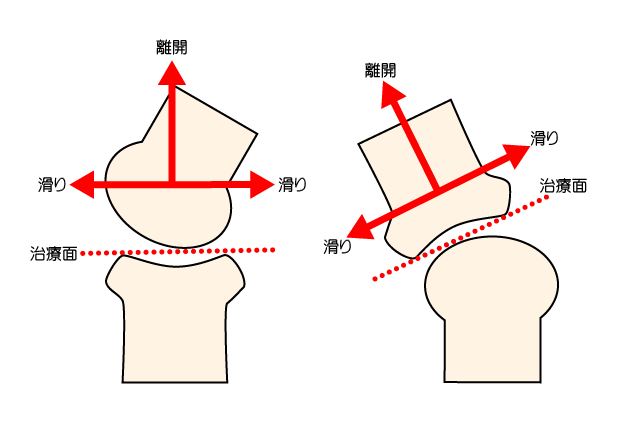
「併進運動」は治療面に対して「平行に動かす=滑り」あるいは「垂直に動かす=離開」ことが基本となる。
例えば、肩関節では凸側である上腕骨が可動するので、肩関節がいずれの角度であっても治療面(肩甲骨関節窩)は変わらない(上記図の左パターン)。
あるいは、膝関節では凹側である脛骨が可動するので、膝関節がいずれの角度であるかによって治療面(脛骨)が変化する(上記図の右パターン)。
関節モビライゼーションにおける治療の原則
ここから先は、関節モビライゼーションを実施する際のポイントを記載していく。
治療時の患者と治療者の姿勢
患者をより快適な姿勢にすべきである
治療する関節の位置は『関節の障害の段階』と『治療の技術』に応じて適切にすべきである
①最大ゆるみの肢位(LPP):
損傷の急性期、そして経験の少ない治療者が行うとき
関連記事⇒『LPPとCPP』
②関節モビライゼーションを開始するとき、最大ゆるみの肢位以外で行うのは熟達した治療者が急性症状でない時に行う場合に限られる。
治療者は適したボディーメカニクスが用いられるような姿勢をとり、関節副運動が可能な方向へ重力を上手く用いられるようにする。
関連記事⇒『徒手療法に歩行肢位を活用しよう』
手の位置
固定(fixation):
治療者の一側の手は固定すべき関節部位を固定する。
ベルトやテーブルによる固定も併用してよい。
授動側の手(mobilizing hand):
出来る限り関節裂隙に近づける
一般的に両側の手と治療者の体は最大限に患者の体に接触すべきである
その理由は以下の通り。
・力を広い面積に分散させる
・骨の突出部が接触することによる痛みを減少させる。
・患者に触れている部分を通じて信頼感を伝える。
関節モビライゼーションの効果
関節モビライゼーションの効果は以下の通り。
「小さな振幅の振動と離開の動き」の効果
メカノレセプターを刺激して、脊髄あるいは脳幹レベルの有害受容器反射を抑制することで疼痛を軽減。
「小さな振幅の関節面の離開と滑り」の効果
関節軟骨への滑液の流れを改善し、栄養供給を助け、疼痛や退行性変化を防止。
「漸増的かつ強い力による関節の遊びの伸張」の効果
低可動性の関節包と靭帯上結合組織を伸張する。
上記以外に「(ある一定の関節の不動時期に、利用可能な関節の遊びを維持するための伸張を行い)不動による退行変性や関節可動域制限を予防する」という効果もある。
もう少し「簡潔+細かくリスト化した内容」は以下で紹介しているので興味がある方はチェックしてみてほしい。
四肢関節のモビライゼーションを紹介
以下の記事では、具体的な四肢の関節モビライゼーションに関して言及している。
肩・肘・手関節のモビライゼーションを解説!
股・膝・足関節のモビライゼーションを解説!
上記リンク先記事の用語解説
上記のリンク記事に記載している四肢関節のモビライゼーションを観覧するにあたっての用語解説(というと少し大げさか・・)を記載しておく。
※これをを読んでから観覧したほうが、理解が深まると思う。
解剖学的肢位を参考にして可動方向などを表現している(腹側・背側・頭側・尾側)。
ただし、補足としてカッコで後方・前方なども付け足しているカ所もある。
便宜上、関節可動最終域での痛みをERP(エンドレンジペイン)、可動域途中で生じる痛みをPDM(ペインデュアリングムーブメント)と略して表記している。
(前述した)カルテンボーンのグレードを用いた併進運動は以下の様に表現されることが多い。
グレード1~2の併進運動(滑り・離開)を用いた手技:
⇒鎮痛手技
⇒滑り手技
⇒離開手技
グレード3の併進運動(滑り・離開)を用いた手技:
⇒関節モビライゼーション
⇒滑りモビライゼーション
⇒離開モビライゼーション

※要は、グレード1~2の併進運動は関節モビライゼーションとは呼ばない。
※グレード3(つまり組織に伸長刺激が加わる手技)が関節モビライゼーションと表現される。
※記事では、グレードを明確に分けて記載しているものには鎮痛手技・関節モビライゼーションを分けて記載しているが、グレードを明確に分けずに記載しているものは全て「関節モビライゼーション」と言う表現を用いている点には注意して頂きたい。
参考文献
主な参考文献は以下になる。
・理学療法ハンドブック第3版
・徒手的理学療法
・徒手的理学療法診療ガイドライン
・理学療法大辞典
その他のモビライゼーション記事
モビライゼーションの補足記事は以下になる。
エンドフィール(end feel)で治療選択!関節可動域(ROM)を改善しよう
モビライゼーションを適応するかどうかの判断材料の一つとして「エンドフィール」がある。
エンドフィールについて知りたい方は参考にしてみてほしい。
関節副運動を補足します
モビライゼーションを適応するかどうかの判断材料の一つとして「関節副運動」がある。
関節副運動について知りたい方は参考にしてみてほしい。
関節可動域運動(自動運動・他動運動の違い+弾性域)
モビライゼーションを施行する際の肢位について「静止肢位」「現在の静止肢位」「治療肢位」といった表現方法がある。
※別の表現方法を用いる学派もある。
これらの表現方法で「リンク先の四肢モビライゼーション」記事も記載しているので、合わせて観覧してみてほしい。
徒手理学療法に歩行肢位を活用しよう
モビライゼーションを含めた徒手療法やPNFなどを実施する際は、「手先だけの操作」ではなくボディーメカニクスが重要となってくる。
そんなボディーメカニクスに関して「歩行肢位」という用語を用いて解説した記事になる。
モビライゼーションとAKAの違いを徹底解説!
関節モビライゼーションとAKA博田法(関節運動学的アプローチ博田法)の違いをザックリとだが解説している。
マニュアルセラピーって何だ?
マニュアルセラピーの意味について解説した記事になる。
※モビライゼーションもマニュアルセラピー(徒手療法・徒手理学療法)の一要素になる。
マニュアルセラピーに興味がある方は是非観覧してみてほしい。
筋骨格系理学療法(姉妹サイト):関節モビライゼーションまとめ
姉妹サイトでも関節モビライゼーションをまとめている。こちらはコンパクトにギュッと要点をまとめているので、ダラダラとした冗長な記事が苦手という人は是非。
