この記事では、(理学療法士・作業療法士に馴染み深い一方で、最近ではあまり使用されなくなった用語ではある)『ファシリテーションテクニック』について記載していく。
後半は、ファシリテーションテクニックのエビデンス(科学的根拠)について、主にボバース法(ボバース概念・ボバースコンセプト・ボバースアプローチ)のエビデンスにフォーカスを当てた解説もしているので、興味がある方は参考にしてみてほしい。
目次
ファシリテーションテクニック(神経生理学的アプローチ)とは?
ファシリテーション・テクニック(facilitation technique)とは、どういったテクニックを指すのだろうか?
そんなファシリテーションテクニックに関して、辞書によると以下の様に記載されている。
ファシリテーションテクニックとは:
中枢性運動麻痺の治療にあたって、神経生理学的理論を利用して運動機能の回復促進を図る手技の総称。
1940年以降に体系化の展開をみている。
ただファシリテーションテクニックは総称であって、全ての手技の究極の目的は促通と抑制の統合による運動調節機構の回復におかれているので『神経生理学的アプローチ(neuro physiological approach)』と呼ばれるのが一般的である。
これらには系統発生学的知見から原始的な運動パターンを用いるフェイ法をはじめカバットの固有受容性神経筋促通法(PNF)、原始的な反射を抑制し、立ち直り・平衡反応を促通するボバース法、感覚刺激による筋活動の活性化を図るルード法、片麻痺を有する者のステージを観察し、連合反応・共同運動などの病的運動パターンからの分離・促進を図るブルンストローム法などが含まれる。
反射性寝返り・腹這い・などの脳性麻痺に対する運動発達治療のボイタ法もこれっらの流れを汲むもの。
~『書籍:理学療法学事典
』より引用~
『神経生理学的アプローチ』という用語について
先ほど、理学療法事典より引用したファシリテーションテクニックの解説の中で『神経生理学的アプローチ』なる用語が出てきた。
「神経生理学的アプローチ(neuro physiological approach:NPA)」とは、Sternによれば、以下の様に定義されている。
『神経生理学的あるいは発達学の理論を基礎にした神経筋再教育の特殊な方法である』
ちなみに、辞書には以下の様に記載されている。
神経生理学的アプローチ(neurophysiological approach)とは:
神経生理学的な法則を利用して身体障害の治療を行おうとする方法の総称。
ファシリテーションテクニックとも呼ばれ、中枢神経障害による麻痺や筋力低下に対しても一定の効果がみられる。
現在多くの理学療法士が用いている方法としては、成人の片マヒの場合はブルンストローム法とボバース法、脳性麻痺の場合はボバース法とボイタ法であり、固有受容性神経筋促通法(PNF)は中枢神経障害から末梢神経障害や運動失調症と幅広く用いられている。
ブルンストロームに関しては中枢神経障害の運動の回復段階を典型的に表現している評価方法として、上肢・下肢・手指別にブルンストロームステージとしてⅠ~Ⅳに段階づける方法が広く用いられており、治療方法もこの回復段階に沿って行われる。
回復の初期には原始的共同運動を可能にするために原始的な姿勢反射や連合反応を用いて麻痺側の動きを促通する。
原始的共同運動が発現すれば、分離動作を促通していく。
ボバース法は神経発達学的治療(neuro-developmental treatments,NDT)とも呼ばれ、主にセラピストのコントロールで中枢神経障害の運動の異常な部分を抑制し、正常な部分を促通しながら動作の学習を行う方法である。
対象者の状態に応じて、臥位、座位、四つ這い、膝立ち位、立位、歩行における数多くの技術がある。
PNFは主に固有受容器を刺激することにより神経筋を促通する方法である。
用いられる運動は決められたパターンからなり、対角線上の動きで回線を伴うものである。
促通の要素として、用手接触、指示と意思の疎通、筋伸張、牽引と圧縮、最大抵抗、正常なタイミングなどが挙げられる。
PNFの特殊テクニックとして、スローリバーサル、リズミックスタビリゼーションなどがある。
ボイタ法は反射腹這いと反射性寝返りの中に人の運動発達の前提となる運動があるとして、この2つの反射性移動運動を誘発することを反復する方法である。
まず、決められた肢位を保ち、決められた誘発帯を刺激し、誘発された反応に抵抗を与え反応を増幅する。
この他に、神経生理学的アプローチとしていくつかの方法がある。
~『書籍:理学療法学事典
』より引用~
ここまで、ファシリテーションテクニック・神経生理学的アプローチに関して、理学療法学事典を引用して紹介してきたが、いずれの解説においても「ファシリテーション・テクニック=神経生理学的アプローチ」といった解説がなされている。
しかし一方で、以下の様に考えている人たちもいる点は補足しておく。
ファシリテーションテクニックは「促通」の意味だけしか含んでいない。
一方で神経生理学的テクニックは「抑制」の要素も含んでいる。
従って、これらを同義とするのは妥当とはいえない。
ちなみに、この記事ではファシリテーションテクニックと神経生理学的アプローチに関して、ここまで厳密に線引きせずにゴチャ混ぜに記載している点は了承していただきたい。
ファシリテーションテクニック(神経生理学的アプローチ)の歴史
1950年代までは、リハビリテーション治療手技は、ポリオ(脊髄性小児麻痺)に代表される末梢神経麻痺疾患に対し、「筋力テストと筋力増強訓練(古典的運動療法理論)」が中心であった。
しかし、1950年代以後に脳血管障害の片麻痺(脳卒中)や脳性麻痺も医学技術の進歩で存命させることができるようになり、この中枢神経麻痺疾患の初期や重症例では、古典的理論では治療がむずかしいことがあることが経験的に理解されてきた。
でもって古典的運動療法理論は、現在でも高齢者に対してであったり整形外科疾患に対しては有効であるのだが、中枢神経麻痺疾患に対しては有効ではないと考えられた。。
例えば、中枢神経疾患に対する筋力テスト・筋力増強訓練に関しては以下の様な指摘をする人がいる。
- 中枢神経麻痺疾患において、単関節の独立した運動が不可能な場合は、筋力テストが不正確である。
- 正常で独立した関節運動の分析に基づく機能解剖学的運動学では、中枢神経麻痺の特殊で異常な運動パターンは理解できない。
これらの事情から、1950年代以後に中枢神経麻痺の治療を毎日行っていた医師・理学療法士・作業療法士らによって、中枢神経の回復の法則性が見出され、それに対する治療手技の理論と技法が数多く作られた。
でもって、これらの理論や技法には「回復に伴う神経反射など」が多用されていたことから、これらをまとめて『ファシリテーション・テクニック(神経生理学的アプローチ)』と呼ばれることになる。
中枢神経疾患以外にも、質的な評価・リハビリが重要な件
先ほど、以下の様に解説した。
古典的理論は、現在でも高齢者に対してであったり整形外科疾患に対しては有効であるのだが、中枢神経麻痺疾患に対しては有効とは言えなかった。
これは(逆の見方をするならば)、中枢神経麻痺疾患以外において古典的理論に基づく評価・アプローチ(量的な評価・リハビリ)が有効であるという意味である。
神経麻痺のない一般整形外科疾患、例えば骨折や靭帯損傷では、筋力低下・疼痛・関節拘縮はあるが、自分の意志で患部だけを分離運動することは可能である。
末梢神経麻痺疾患では、その神経支配筋のみの筋力低下はあるが、それ以外は自分の意志で動かせる。
また、脳・脊髄以外の神経の変性疾患は再生がむずかしいが、切断などでは断端が正しく合っていれば再生率は高い。
これらのことから、中枢神経麻痺以外では「筋力テストとそれに基づく筋力増強訓練」が、骨・関節疾患の中心的技法であることは現在も変りがない。
これによって、筋力・関節可動域などが量的に増加し、患部・全身の運動能力が増加し、患者の機能障害、能力障害、社会的不利などが改善される。
しかし、誤解しないでほしい。
中枢神経麻痺疾患以外において質的な(評価や)アプローチが不要であると言っている訳ではない。
※その手法がファシリテーションテクニック(神経生理学的アプローチ)であるかどうかは別として。
事実として、中枢神経麻痺疾患に限らず、質的な要素を非常に重要視するリハビリ職種(理学療法士・作業療法士)は多く、それ自体も悪いことではない。
極論として、整形外科疾患のオペ後の患者に対して、「とにかく筋トレだ」「多少の痛みがあっても(荷重許可が下りているのであれば)痛くても歩かせるんだ」という量的な評価・アプローチのみに終始していては、後遺症として疼痛を残存させたり、正常歩行から逸脱した歩容しか獲得できないこともあったりする(正常歩行が全てではない一方で、正常歩行から逸脱しているほどに動きが非効率であったり、他部位への負担による二次的障害が今後発生するリスクもある)。
この様な理由から現在において、ファシリテーションテクニック(神経生理学的アプローチ)の一部(例えばPNF法やボバースコンセプト)は中枢神経疾患以外にも応用可能であると述べている人もいたりする。
ただし、ファシリテーションテクニックも時代とともに考え方が変化してきており、この記事で述べている「昔ながらのファシリテーションテクニックの考え方」とは異なる部分も多いという点は知っておいていただきたい。
例えば、現在は「ボバース法」などと呼ばれることは無くなっており、ボバース概念(ボバースコンセプト)と呼ばれるのが一般的になっている。
でもって、ボバース概念には初期とは異なった多様な考え方が取り入れられており、「もはやこれはボバース法とは似て非なるものに変わっている」と言っている人もいる。
※ちなみにこの記事は、あくまでファシリテーションテクニックという表現が多用されていた時代における「初期のボバース法(を含めた神経生理学的アプローチ)について記載された記事である点には注意してほしい。
量的なリハビリも重要な件
時代の流れとともに、量的なリハビリから質的なリハビリが重要視され始め、中枢神経疾患以外でもこの考えは浸透してきている。
しかし一方で、浸透しているが故の弊害として「あまりにも質的アプローチに終始しすぎており、量的なリハビリがおざなりになりつつある(あるいはおざなりにされている)」という指摘も起き始めている。
例えとして、私が学生時代に実習へ通っていた「県内でも有名な回復期病床を有した病院」で、その病院のリハビリテーション医(非常勤であり、リハ科にアドバイスをするという役割も任っているという)と話をする機会があり、そのリハ医が呟いていた言葉が印象深く残っている。
「話をすることは出来た」とは言っても、広大なリハビリ室で多くのセラピストがリハビリをしている様子を横目に立ち話を少しした程度であったが、そのリハ医は以下の様につぶやいていた。
ここの病院は、ベッドへ寝かせてのリハビリ時間が長すぎる。
もっと、量をかせがないとダメなのに。
ほとんど歩かせていない。
リハ医なので(他の医師に比べると当然のことながらリハビリに精通しており)質的アプローチの重要性も知っての発言だと思うのだが、上記の発言に対して「否定と肯定とが入り混じった何とも表現しがたい感情」を持ったことを今でも覚えている。
また、以下の書籍には質的リハビリへ警鐘を鳴らすとともに、量的リハビリの重要性を説いた内容が含まれているので、ぜひ一読してみてほしい。
上記の書籍は、量的リハビリの重要性を説くために、『椅子からの起立ー着座訓練』の効果を前面に押し出している。
ベッドに寝転がらせてからジックリと開始される「質的な要素を重要視したリハビリ」に比べて、単純な起立ー着座運動(レベルに応じて平行棒などを用いたり、椅子からの立ち座り動作などに変更)を頻回に実施たほうが効果が高いということが記載された書籍になる(かなりザックリと表現したので、興味がある方は観覧してみてほしい。
この点に関しては以下の記事でも言及しているので、興味がある方は参考にしてみてほしい。
高齢者のスクワットを解説! リハビリ職種(理学・作業療法士)必見です!
ファシリテーションテクニック(神経生理学的アプローチ)の種類
ファシリテーションテクニック(神経筋促通法・神経生理学的アプローチ)は「1950年代以後に中枢神経麻痺を対象に開発された多くの理論や技法の総称である」と前述した。
でもって、この時代に開発されたファシリテーションテクニックの種類としては以下などがある。
※ファシリテーションテクニックの多くは、それを作り上げた人々の名で技法が紹介されていることが多い。
- KabatとKnott(1956年):PNF(固有受容性神経筋促通法)
- Bobath(1966年)
- Brunnstrom(1970年)
- Rood(1974年)
- Vojta(1978年)
上記で、知っている名前はあるだろうか?
私はPNFだけ学んだことがあり、ボバースとボイタについては多少知識がある程度だ。
また、ブルンストロームに関しては「脳卒中片マヒの回復過程を知るための評価テスト」として国試レベルの知識としての認識はあるが、「治療技法」として活用できるような知識はない。
関連記事⇒『ブルンストロームステージ(脳卒中片麻痺の回復過程)と評価方法まとめ』
※ちなみに、世界的にはブルンストロームステージはで片マヒを評価することは時代遅れで活用されていないらしい。
※日本においてもブルンストロームステージを発展させた評価法である『上田式片麻痺機能テスト(12段階片麻痺機能法)』のほうが活用されている(多分)。
でもって、ブルンストローム以外のファシリテーションテクニックに関してもザックリ紹介しておく(ボバースとPNFに関しては、もう少し詳しい内容を後述する)。
- ボバース:
ボバースは小児脳性麻痺の病像と、その発育に伴う運動療法の技法を作り出したとされる。
- ボイタ:
ボイタ(1974年)は0歳児の脳性麻痺の治療法も紹介し、従来はあきらめられていた脳性麻痺の治療に光明を見出したとされる。
- PNF(固有受容性神経筋促通法):
PNFに関しては学生時代や講習会で学んでいることもあり、このブログでも多くの記事を作っている。
以下はPNFのまとめ記事になり、PNFの各記事にジャンプできるので参考にしてみてほしい。
あるいは以下は、もっと簡潔な解説としては姉妹サイトでも紹介しているのでこちらも参考にしてみてほしい。
中枢神経麻痺の回復
この時代は、中枢神経麻痺に対して数多くのファシリテーション・テクニックが紹介されているが、いずれも中枢神経麻痺の回復パターンの解明と、それに応じた運動療法を独自に組立てていた。
※あくまでも当時の話。
末梢神経麻痺の回復は「量的変化」であり、関節可動域や筋力が増加する。
一方、中枢神経麻痺の回復は「質的変化」であり、運動様式そのもの力ざ変化し、回復の過程で大きく異なる。
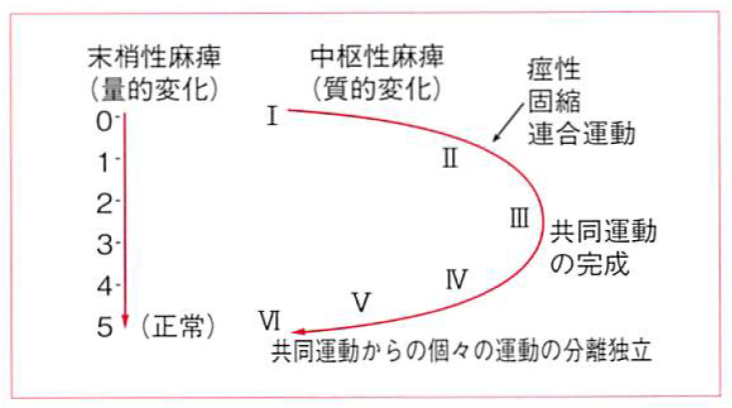
※画像引用:『上田 敏:目で見るリハビリテーション医学.第2版,東京大学出版会』
脳血管障害後の片麻痺を例にとると、麻痺の回復過程において以下の様な質的な変化が起こるとされている。
- 発症した初期は麻痺が最大で、運動機能はゼロでまったく動かすことができず、多くは筋のトーヌス(緊張度)も低下して弛緩性麻痺である。
- 回復がはじまると、最初に『腱反射の亢進』や『病的反射』が、次に『筋緊張の亢進(痙性)』がみられ、次に全身的または部分的な随意運動がみられるが、この運動は随意性は少なく、"随意的に誘発された原始的連動反応”であり、これを『共同運動(synergy);Brunnstrom』または『全身パターン(totalpattern);Bobath』と呼び、中枢神経麻痺に特有な運動様式である。
具体的には、半身すべての関節が屈曲してしまい、単関節だけを随意で屈曲することは不可能な、非随意的な動作である。
この特殊な動作が中枢神経麻簿の特徴で、この発症初期の時期が過ぎると運動の随意性が徐々に増し、非随意性要素である共同運動や全身パターンや『(異常な)姿勢反射』などの影響が減少していく。
- このようにして、非随意性が最小で、随意性が最大となったところが、中枢神経麻痺の"最終回復点”である。
しかし、最終回復とは‘‘完全な随意性”を意味するものではなく、"随意性が最大になった時点”を意味する。
どこまで随意性を回復できるかは、中枢神経の障害部位とその程度などで決定され、現在ではMRI断層撮影などで障害がある程度は予想できるが、脳細胞の機能や回復についての病理学的研究が実際の人間では困難なため、臨床経過の経験に負うところが大きい。
神経生理学的アプローチにおける『促通』と『抑制』
ここから先は、神経生理学的アプローチの具体例を記載していく。
ただし、これらは初期の考えであり、その後に様々な理論が取り入れられ進化している点には注意してほしい。
※前述したように現在は「神経生理学的アプローチ」という用語で一括りにされることは減っていたり、「○○テクニック」「○○法」という表現ではなく、「○○コンセプト」「○○概念」といった表現が為されることが増えており、考え方も大きく変化している点には注意してもらいたい。
神経生理学的アプローチが開発された初期における重要なキーワードは『促通』と『抑制』であった。
中枢神経麻痺の発症の初期で、共同運動(Brunnstrom)や全身パターン(Bobath)などの「異常運動パターン(非随意性要素が大きい)」のみられる時期に、
これらの運動を何らかの刺激で正常な運動へ導き出すのが『促通(facilitation)』で、
逆にこれらの異常運動が生じないようにするのが『抑制(inhibition)』となる。
一般的に、中枢神経麻痺の発症直後(脳梗塞や脳出血を生じて1週間以内)でまったく運
動がみられない時期では、促通の技術で何らかの運動を導き出すといった考え。
回復の初期から中期で、異常運動が多い場合は、抑制の技術でこれらを押さえて「随意性の多い、正常に近い運動パターン」を習得できるように、リハビリテーション指導する。
ここから先は、PNFとボバースに関しての概要をザックリと解説していく(特にボバースに関しては、初期における概念を記載している点には注意してほしい)
『促通』と『抑制』の具体例をPNFを中心に紹介
ここから先は、促通と抑制の代表的な技術を挙げていくが、私がPNFを学んでいることもあってか「PNF寄りな解説」になっている点には注意してほしい。
代表的な「促通」「抑制」に関する技術としては以下などが挙げられる。
・筋の伸張
・刺激による促通
・姿勢による促通と抑制
・斜め・螺旋運動パターン
筋の伸張
筋の急激な伸張(quick stretch)は伸張反射を誘発して、促通的に働く。
逆に、ゆっくりした持続的な伸張(prolonged stretch)は抑制的に働く。
前者は筋紡錘のIa神経線維を刺激して脊髄のγ系に作用し、後者は腱内のゴルジ器のIb神経線維や、筋紡錘のⅡ神経線維を刺激するといわれる。
刺激による促通
目的とする筋を軽く叩いたり(軽叩tapping)、
こすったり(軽擦stroking)(Brunnstrom技法)、
関節の圧迫(VojtaやPNFの技法)、
皮膚に対する摩擦刺激(brushing)などで、
その筋の収縮を誘発する。
姿勢による促通と抑制
頚や骨盤の位置を術者が手で動かす操作(ハンドリング)することで、平衡反応や立ち直り反応を誘発し促通する。
逆に、適切な姿勢をとらせることで異常な姿勢反射を抑制もする(Bobathの技法)。
斜め・らせん運動パターン
PNFが用いる促通要素の一つとして『PNFパターン』があり、この運動の基本形は「斜め・らせん(diagonal-spiral)運動パターン」である。
これは、人間の筋は骨や関節にまっすぐ平行に存在する筋は少なく、ほとんどが斜めに存在し、斜め同士の筋の共同作用で関節力ざまっすぐ屈曲や伸展を行っている、という解剖学的事実に基づいている。
ボバース法(ボバース概念・ボバースコンセプト)の解説
ここからは、神経生理学的アプローチで認知度の高いボバース法(現在ではボバース法という用語を用いる人は少なく、ボバースコンセプト・ボバース概念などと呼ばれるのが一般的)について記載していく。
ボバース法(ボバース概念・ボバースコンセプト)の成り立ち
Berta Bobathは、1940年頃、理学療法士として英国王立病院に勤務していた。
成人片麻痺の治療に関心を寄せ、右上肢の屈筋痙性が著しい脳卒中片麻痺患者に対し、上肢の伸展機能の回復を目的にストレッチング、バイブレーション、アイシングなどを行っていた。
治療を行うなかで、体幹と肢位の変化で患側肘関節の伸展角度が大きく変化する現象を発見した。
この肢位の変化による反応の変化が治療概念の始まりとなり、片麻痺の治療原則は異常反応の抑制と正常反応の促通とし、弛緩期、痙性期、回復期に分けてその手法を適応して行くようになる。
その後、それは脳性小児麻痺療育に発展した。
当時脳性小児麻痺の数は、少なくはない現状(1000人に1人位の割合とも言われている)であったが、治療対策は軽視されていた。
Berta Bobathは治療に先立ち、まず正常児の運動発達の運動パターンがどの様に変化するかを見きわめる必要があると考えた。
数多くの小児の運動発達に関する研究を参考に臨床の上で考察を加えた結果、小児の運動発達の最終目標ともいえる立位保持と歩行への運動に導かれるには以下の因子が必要と考えた。
- 頭部の制御
- 重力に対する体位維持の可能性と伸展筋の段階的増強
- 頭部、体幹、下肢の平衡機能の段階的発現による坐位、立位への可能性
- 早期の下肢支持機能発達による上肢の自由性と手指の巧綴性への可能性
- 背臥位からの寝返り・体軸の回旋
その結果、下肢の相反性活動に導かれ、歩行での上肢の振りの発達につながるとした。
その後多くのさまざまな脳性小児麻痺を評価・治療していくなかで、神経発達過程における運動パターンを改善していくことが治療につながるとの考えを考案し、治療原則をNDT(neurodevelopmental treatment)とした。
※Bobath法は、Berta Bobathによって主に臨床的な発見がなされ、Karel Bobathによって理論的な裏づけがなされたといわれている。
ボバース法(ボバース概念・ボバースコンセプト)の治療原則
ボバース法(ボバース概念・ボバースコンセプト)の治療原則は以下の通り。
- 小児の異常な姿勢反射パターンをより正常な姿勢の反射活動に変える。
- 過緊張を軽減する。痙性、アテトーゼ患児では異常姿勢反射活動を抑制する。
- 異常姿勢反射活動の抑制によって獲得した潜在的に正常な姿勢反射と、筋トーンに基づいた運動パターンに導くように促通する。
- 基本的な運動パターンに発達させる。例として、頭部の制御、寝返り、起きあがり、膝立ち、立位などすべてのポジションと運動でのバランス反応が可能となるように促通する。
- 姿勢トーンと相反性筋機能の調整を増進する。
- 拘縮と変形の予防。
- 毎日の生活の中の身の回り動作で巧綴性のある運動パターンを指導する。
ボバース法(ボバース概念・ボバースコンセプト)の促通手技とその理論
初期におけるボバース法は、要約すると以下を指していたと言われている。
「望まれる運動を徒手で行い(handling)、そのhandlingによって、反応する固有の運動(active movement、automatic movement)を猫得するための特殊なテクニック」
- 身体運動を通じて異常姿勢反射パターンを抑制し(反射抑制肢位)、痙性を軽減する制御の身体ポイントのことを、「Key-points control」という。
- 主たるKey-pointsは身体の近位部の頭部・頚部・脊椎・肩甲帯部・骨盤帯で、上肢・下肢の痙性はこれら近位のポイントからの影響を受けて軽減される。
- 一方で身体近位の痙性は、遠位部の足関節・足部・肘・手関節・母指・手首のKey-pointsを通じて軽減される。
つまり痙性や強剛性が広く分布して異常な姿勢パターンや運動パターンを示している患者に反射抑制肢位・Key-points controlを行うことによって異常運動パターンへのニューロンを閉ざし、より好ましい運動パターンへのニューロンを開いて、インパルスの流れを人為的に変えるようという考えだ。
この時、従来休んでいた正常運動パターンへの感覚刺激ニューロンが開かれ、新たな回路形成を促通できるという考えを持つ。
- 全身の異常緊張が緩和されると、個々の筋群の本来の活動が促通されて、用いられることがなかったため、あるいは麻痺などのために作動させられない筋群、活動性が弱い筋群などが出てくる。でもって、こうした筋群の活動性を高めていくための手技として、以下などを実施する。
①圧迫・体重負荷:
促通の効果があるとされる
②プレーシングとホールディング:
滞空を意味し、どんな位置でも自律的あるいは随意的に運動を止めることを指す。
③タッピング:
固有感覚及び触覚刺激により促通効果があるとされる
ファシリテーション・テクニックのエビデンス
中枢神経疾患に対するファシリテーションテクニック(神経生理学的アプローチ)のエビデンスは否定的な内容が多い。
でもって、『脳卒中 理学療法診療ガイドライン』には以下の様な記載がある。
我が国における理学療法士の誕生は欧米で神経生理学的アプローチが盛んになってきた 時代と重なっていることから、ほとんどの理学療法士の興味はそのアプローチへと向かった。
時代の流れとともに多くの体系は表舞台から消えていったが、脳卒中においてはボバ ースコンセプトによるアプローチが多くの支持を得て、一時期は我が国の脳卒中理学療法 の中心的存在になった。
1970年代頃まで多くみられた片麻痺患者の反張膝をはじめとする 極端な異常歩行があまり見られなくなってきたのも、そのような教育を受けてきた我が国の理学療法士の存在に依るところが大きいと考えられる。
しかし、一方でボバース概念については懐疑的な見方も多く、ここでも示すように、その効果については否定的な論文が圧倒的に多い。
運動療法は理学療法の核として位置づけ られるものであり、その効果についてデータとして示すことが十分できなかったことは残念なことである。
ただ、ボバース概念で示されるアプローチは多岐にわたっており、そのいずれが効果的であるのか、あるいは効果がないのか、ほとんどの論文の中では明らかにされてはいない。
故に、本ガイドラインではボバース概念をひとまとめにして効果の有無 について述べることは控えることにした。
ボバースアプローチをはじめとする脳卒中の運動療法が有効であることを明確にしていくためには、促通反復療法のように確かな研究法に基づいて証明する必要がある。
それを求められ続けられて数十年が経過し、未だに実行されていない現状にある。
このまま経過することは好ましいことではない。
このことは認知運動療法についても言えることである。
臨床では多くの理学療法士がその体系に取り組んでいるようであるが、残念ながら効果を 示す論文に出会うことはなかった。
そのためにこのガイドラインでは取り上げることを断念せざるを得なかったのが実情である。
~『脳卒中 理学療法診療ガイドライン』より引用~
先ほど「エビデンスとしては否定的な内容が多い」と記載したが、上記には(一見すると否定的な文章と捉えることも出来るのだが)肯定的・中立的な表現も散見されていることが分かる(その点を赤で示してみた)。
以下の引用文献も同様に、肯定的・中立的な表現が存在するので、赤で示してみた。
ボバースが提唱した神経発達学的アプローチ法では脳卒中は質的障害であるとして量的に評価治療することをあまり好まなかった。
痙縮増悪につながるということで筋力増強を否定したことはその筆頭である。
また、装具は動きを止める道具であるとして使用を制限したことで患者の参加の幅を狭くしている場面を目にしてきた。
講習会の開催等によって積極的に取り組んできたボバース法の紹介も、半世紀経っても客観的に効果を示す論文が実質的に存在しない以上、厳しい判断をせざるを得ない。
そのためにガイドラインでは肯定的に評価することはできなかった。
しかし、ボバース法のすべてを否定するものではないとも考えている。
比較研究した論文でいうポバース法とは概念のどの部分を指すのか明確ではなく、ポバース法全体が否定されるような研究スタイルではない。
神経生理学的アプローチの中でも我が国の多くの理学療法士に受け入れられてきた歴史的経過は観察する目や基本的な治療姿勢などを育成し、一定の成果をあげてきたことは確かである。
しかし、すべての概念が正しかったわけではなく、これまでの歴史の中でそのあり方は大幅に変更されている。
様変わりした現状のものをボバース法と呼称するのは適切ではないと考えている。
ガイドラインが策定されるようになった今、効果をあきらかにしてエビデンスを示すことのできる臨床活動へのラストチャンスであり、関係者の相当の努力を期待したい。
~吉尾雅春:脳血管障害に対する理学療法のエビデンス.理学療法学40(4),pp242,2013年~
『ファシリテーションテクニック』という言葉は死語に近くなってきている。
※神経生理学的アプローチというのは、死語になっていない気もするがが(幅広くとらえなおすことも出来るので)。
でもって、各々の治療コンセプトも大きく変わってきている。
これは先ほど引用した文献においても「これまでの歴史の中でそのあり方は大幅に変更されている。様変わりした現状のものをボバース法と呼称するのは適切ではないと考えている。」などと表現されていることからも分かると思う。
例えば下肢装具一つを取ってみても、前述した文献には「装具は動きを止める道具であるとして使用を制限したことで患者の参加の幅を狭くしている場面を目にしてきた」との記載があるが、最近では足関節の動きを許す装具(例えばゲートソリューションなど)も開発されており、これらも含めた『装具療法』に否定的ではない。
※ゲートソリューションとは『ヒールロッカー・アンクルロッカー(+フォアフットロッカー)』が可能なデザインの下肢装具である(画像引用:ゲートソリューション装具パンフレット)
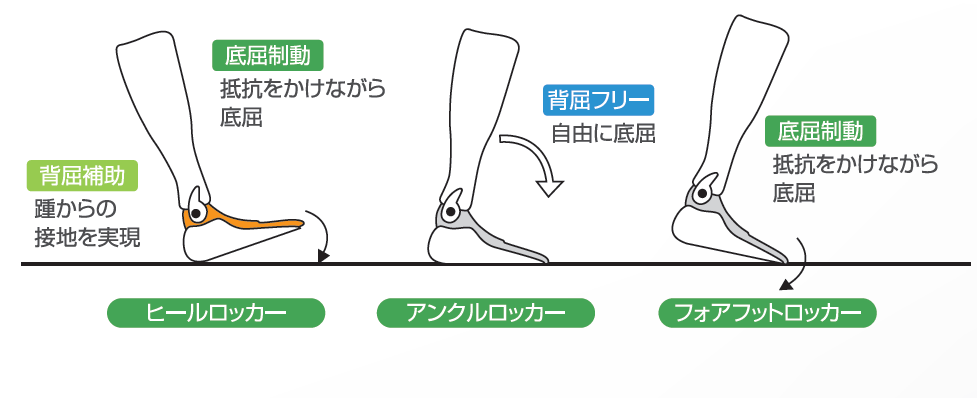
ただし、中枢神経麻痺(脳卒中片麻痺など)の程度は千差万別なので、装具を活用することのメリット・デメリットを天秤にかけることを忘れてはならないという補足的な言及はしているが。
以下の動画ではゲートソリューションについて解説がなされている。
装具を活用することのメリット・デメリット
先ほどは、神経生理学的アプローチが現在も装具療法を否定し続けいているわけではない点に言及した。
※ちなみに、装具療法は『脳卒中の理学療法診療ガイドラインP409』では推奨グレードAエビデンスレベル2との記載がある。
しかし一方で「装具によって足底感へ蓋をしてしまう(あるいはゲートソリューションの様な機能を兼ね備えていない装具では足関節を固定してしまう)」という事への弊害も理解しておいて損はないだろう。
あるいは、装具療法を実施するにあたっても、ある程度の機能回復に応じて底の柔らかい装具に変更したり、球には装具を外して足部の機能(硬さ・動きなど)を確認するなどは重要となってくる。
例えば、足部の内在筋は姿勢や外在筋のパワーを作り出すため重要であり、足部の機能が安定しているからこそ外在筋(下腿三頭筋など)との合わせ技で効率の良い歩行が可能となる。
あるいは、本来の歩行で重要な「ヒールコンタクト⇒フォアフットロッカー⇒母指に体重が抜けていく」とういう歩行が行われることで、足底から返ってきた情報が、『セントラルパターンジェネレーター(ザックリいうと無意識下で可能な歩行に必要な機能)』を駆動させることに繋がる。
にもかかわらず、そのために必要な足底からの入力を装具によって薄めてしまうことなどは弊害の一つと言える。
あるいは、筋紡錘の非常に多い内在筋に刺激を入力してあげたり、足部を柔らかく保つことは、バランス能力の観点からも重要であったりもする(これも患者の潜在能力によって異なるが)。
例えば、外側エッジ(第5中足骨の外側部分)に存在する内在筋(例えば小趾外転筋)は自身が重心移動した際に、このラインを基準にして、踏みとどまるか、足を一歩前に出すかを決めるセンサーでもあったりする。
※中足骨間の可動性は簡単に引き出せるし、重要でもある。でもって、上記からも分かるように、特に第5中足骨の可動性が十分で、尚且つ第5中足部が内側へ巻き込まれていかいことは重要となる(もちろん内在筋への刺激も)。
でもって、患者の潜在能力次第(あるいは回復の過程)次第ではあるが、「これらも考慮したうえで、エビデンスの高い装具療法も積極的に活用していこう」というのが現在の考え方と言える。
関連記事:エビデンスについて
エビデンスについて解説した記事としては以下がある。
エビデンスって必要か?
また、海外エビデンスを活用する際は、「エビデンスを報告している人がどんな人物か」という行間が読めない点が落とし穴になり得るということを記載している。
この記事で言えば、『ファシリテーションテクニックのエビデンス』の項目に2つの文献を引用したが、どちらも吉尾雅春氏の文献である。
でもって、日本においては『吉尾雅春氏がボバースをどう思っているか』は周知されているため、行間が読める(海外では読めない)ということになる。
※まぁ、エビデンスは客観性が要求されるので行間も糞も無いかもしれないが、研究結果の考察の場面においては如実にその人のスタンスが現れる場合があるので、行間は読めるに越したことは無いだろう。
海外エビデンスの落とし穴
以下は、余談だが「自身の学派を優位に見せるために、巧妙に表現を工夫している例」として面白いと思うので、興味がある方は参考にしてみてほしい。
モビライゼーションとAKAの違いを徹底解説!
関連記事:PNF(神経筋促通法)について
この記事では、ファシリテーションテクニック(神経生理学的アプローチ)の概要と、(それらアプローチの中でも)ボバース法にフォーカスした解説をしてきた。
でもって、PNF(神経筋促通法)に関しては、もっと詳細で具体的な内容として以下にまとめているので、興味がある方は観覧してみてほしい。
PNF(固有受容性神経筋促通法)の臨床活用法を総まとめ
あるいは以下は、もっと簡潔な解説としては姉妹サイトでも紹介しているのでこちらも参考にしてみてほしい。
(サイト)短時間で理解できる! PNFの概要を紹介します!
脳卒中の関連記事
理学療法士・作業療法士の学生さん・新人さん向けに作成した記事である。
ベテランセラピストには読むに値しない記事かもしれないが、脳卒中片麻痺の評価に関連した基本的な知識を掲載している。
