この記事では『形態測定』についての方法や目的について記載していく。
形態測定とは
形態測定とは身体全体および各部の大きさや長さなどを計測することを指す。
でもって形態計測により、以下の程度を知ることが出来る。
- 栄養状態
- 筋萎縮の有無
- 浮腫・浮脹の程度
- 骨・関節変形など形態異常
また、小児の発育状態の評価にも用いられる。
一口に形態測定と言っても様々な種類があり、ここでは以下にフォーカスを当てて解説していく。
・身長・体重・体格指数(BMI)
・四肢長
・周径
また、切断患者の義手・義足時に必要となる『断端長』についての解説は割愛する。
形態測定① 身長・体重・体格指数(BMI)
形態測定として身長・体重・体格指数(BMI)を解説していく。
身長
身長計を用いて、素足で立って計測する
- 顎を引いた状態で、背部・殿部・踵が尺柱につけて計測する。
- 0.1cm単位で計測する(ちなみに私の身長は169.5であと、0.5cmあればと常々思っている、、)。
頭部を水平にするために、外耳孔上縁と眼窩下縁が同じ高さとなるようにする。
日内変動があるため、中央値に近くなるとされる午前10時頃の計測が望ましい。
身長に関しては、『指極長』とほぼ同じ値になると言われており、身長の間接的計測法として用いることが可能と言われている。
指極長の測定方法は以下の通り。
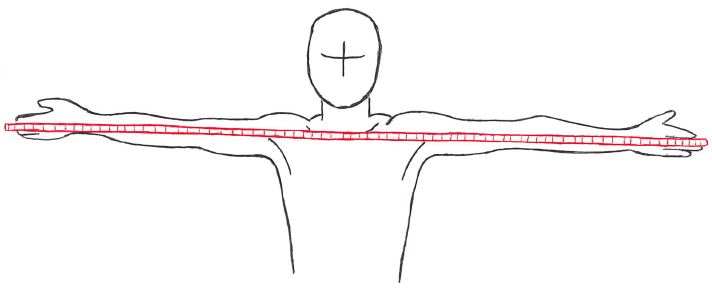
先ほど、「指極長は身長の間接的計測法として用いることが可能と言われている」と記載したが、近年の若年者では指極の方が長いとされる。
是非とも自分自身の指極長を計測して、身長と(ほぼ)同じかどうか試してみてほしい。
体重
体重計を用いて0.1kg単位で計測する。
身長と同じように午前10時頃で、排尿、排便後の計測が望ましい。
原則として衣服を脱がせ裸に近い状態で計測するが、臨床で困難な場合には、衣服の重さを1kg程度と考えて計測値から1kg減じる方法が用いられることがある。
※スポーツジムなどでは、冬場と夏場の服装(長袖+ジャージ or 半袖短パン)で減じる数値を変えたりもする。
また、体重計に自身で載ることが出来ない高齢者では、「車椅子座位のまま体重測定ができる特殊な体重計(大きな体重計)」もあったりする(病院・施設で使われる)。
この場合は、体重を測定した後に車椅子の重さを減じて記録する。
臨床においては、体重減少の期間が短期間であれば重要な意味を持ち、状態の変化に注意が必要となる。
例えば体調不良(食欲不振・疼痛など)に加えて急激な体重減少が(原因不明で)認められる場合は、一度病院を受診してみるのも良いと思う。
※例えば、がんなどの徴候としてこれらが認められる場合がある。
関連記事⇒『レッドフラッグって何だ?』
高齢者の場合、徐々に体重が減少していくこともあり、経過的に見ていく必要もある。
※施設や通所サービスでは定期的になからず体重を計測しているはずである(栄養状態や骨格筋量の減少などを簡便に評価できる)。
体格指数(BMI)
体格指数とは身長と体重から算出される値であり、代表的なものに体容量指数(body mass index;BMI)がある。
BMIは体重(kg)を身長(m)の2乗で除した値で計算され、肥満の程度の評価指標として非常に多く用いられている。

BMI(単位はkg/m²)の基準値は『22』である。
でもって、判定基準は以下の通り。
- 18.5未満⇒やせ
- 18.5~25.0⇒普通
- 25.0~30.0未満⇒肥満1度
- 30.0~35.0未満⇒肥満2度
- 35.0~40.0未満⇒肥満3度
- 40.0以上⇒肥満4度
最近は優れた体重計が続々と登場しており、BMIも簡単に自動計測してくれるものも多い。
ちなみにアマゾンのベストセラーな高レビュー商品は以下になり、「BMI」「筋肉量」「内臓脂肪レベル」「基礎代謝量」「体内年齢」などを瞬時に測定してくれる。
形態測定② 四肢長
四肢長および肢節長を計測し左右比較をすることにより、関節疾患・拘縮・骨折の有無や仮性短縮、仮性延長を知ることができる。
メジャーを用いて計測区間の最短距離を0.1cm(または0.5cm)単位で計測する。
上肢の長さ
測定肢位は、上肢では坐位または背臥位で、肘関節伸展位・前腕回外位とする。
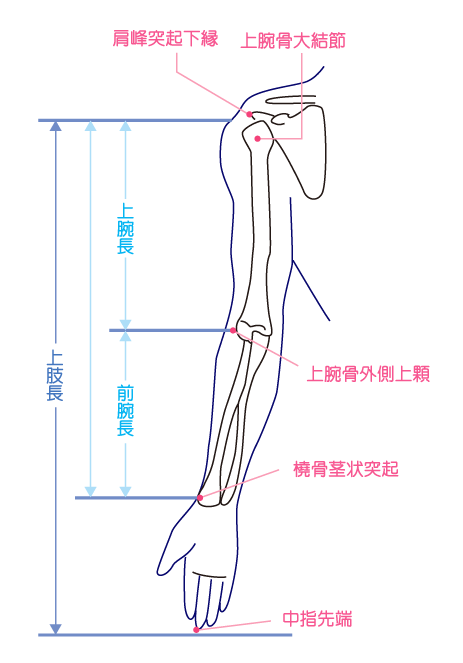
それぞれの計測区間・基準点は以下の通り。
| 四肢長 | 計測区間 |
|---|---|
| 上肢長 |
肩峰外側端~橈骨茎状突起あるいは第3指尖端 ※イラストは第3指先端までの長さを紹介している |
| 上腕長 | 肩峰外側端~上腕骨外側上顆 |
| 前腕長 | 上腕骨外側上顆~橈骨茎状突起 |
| 手長 |
橈骨茎状突起と尺骨茎状突起の中点~第3指尖端 |
※上腕長は肩関節の外旋角度の差によって違ってくるので注意する。
※前腕長は前腕の回外角度の差によって違ってくるので注意する。
下肢の長さ
測定肢位は、下肢では背臥位で股関節内外旋中間位、膝関節伸展位とする。
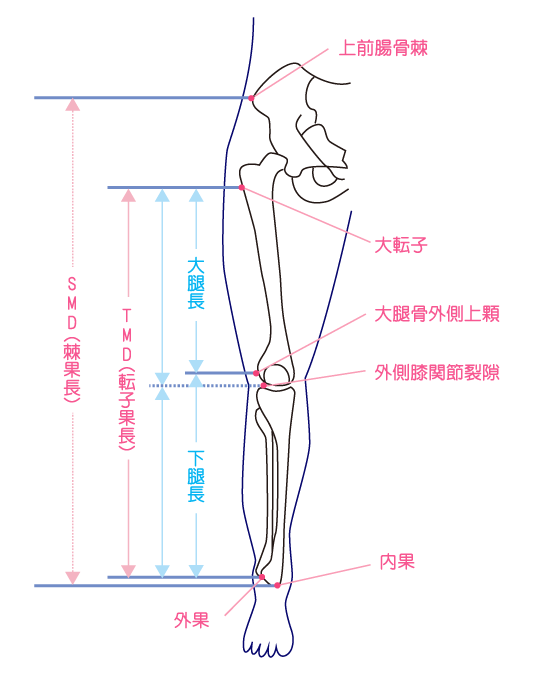
それぞれの計測区間・基準点は以下の通り。
| 四肢長 | 計測区間 |
|---|---|
| 臍果長 | 臍~内果 |
|
下肢長 ・棘果長 ・転子果長 |
上前腸骨棘~内果 大転子~外果 |
| 大腿長 | 大転子~大腿骨外側上顆または膝関節外側裂隙 |
| 下腿長 | 大腿骨外側上顆または膝関節外側裂隙~外果 |
| 足長 | 踵後端~第2趾または最も長い足趾の先端 |
※臍果長・下肢長は股関節の外旋が起こっていないか注意する。
~ランドマーク触診のポイント~
- 大転子について:
前方は筋が多く付着することから後方から触診し、股関節を他動的に内外旋すると最突出部分を確認しやすい。
- 膝関節外側裂隙について:
膝関節屈曲位で内反ストレスを加える(測定側下肢を、屈曲させて胡坐をかくような肢位を取る)ことにより触診しやすくなる(ただし、肢節長の測定自体は伸展位で実施する)。
~脚長差による運動連鎖~
下肢に脚長差が存在する場合、骨盤による代償が生じ、その代償による立ち直りとして脊柱の側弯が起こるなど、様々な部位・組織が連鎖的に影響を及ぼしていくことになる。
※以下のイラストは『右の下腿が長いケース(イラスト左)』と『左の大腿が長いケース(イラスト右)』になる。
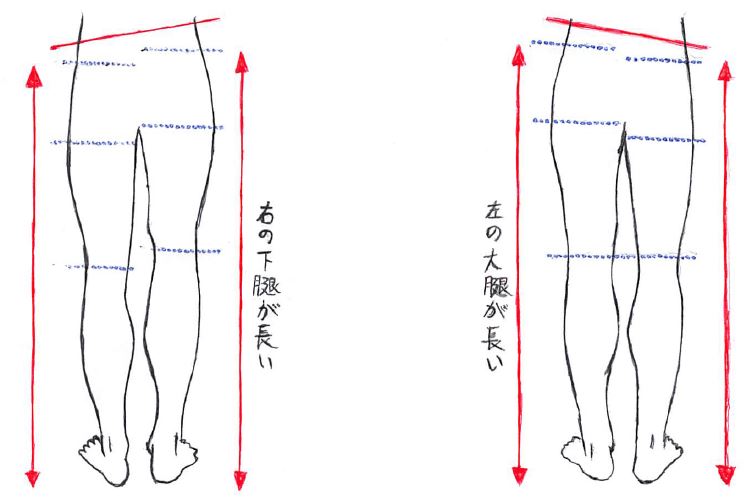
あるいは下肢長が極端に異なる場合、長い側の股・膝関節を屈曲するなどで下肢長の調整が為される場合もある。
ちなみに、脚長差が激しい場合は『特有の跛行』がみられることもあり、具体的な跛行に関しては以下も観覧してみてほしい。
⇒『跛行(はこう)とは! 異常歩行(歩行障害)の全種類・原因を網羅する』
~棘果長と転子果長の解釈~
なぜ脚長差を調べるのに、「棘果長」「転子果長」と2種類も測定方法が素材するのだろうか?
例えば転子果長に左右差がなければ「大転子から外果」の長さが等しいことを意味する。
一方で、長さが異なる場合は「大腿あるいは下腿の長さが異なる」や「膝関節に問題がある(屈曲拘縮・関節裂隙(関節の隙間)の狭小化」などが考えられる。
ただし、転子果長だけでは「股関節に問題で生じる脚長差」までは評価できない。
なので、(股関節を跨いで計測できる)棘果長も合わせて測定する意義がある。
例えば、転子果長が左右同じ値で、棘果長に左右差がある場合には、上前腸骨棘と大転子との間、すなわち股関節周囲に病変があることを示す。
股関節の病変としては以下などが考えられる。
- 変形性股関節症
- 大腿骨頭壊死による変形・関節裂隙消失
- 大腿骨近位部骨折
- 股関節前方脱臼
- 頸体角の減少
- 骨盤骨折
・・・・・・などなど。
※ちなみに、転子果長が「外果」までを測定するのに対して、棘果長は「内果」までを測定するので間違わないよう注意しよう。
~機能的脚長差と構造的脚長差~
脚長差(下肢の長さの違い)は『構造的脚長差』と『機能的脚長差』に分類される(あるいは、これらが複合した脚長差)。
- 構造的脚長差:
・構造的な要因による脚長差(改善が難しい脚長差)
・例えば、「先天的に大腿・下腿の長さに左右差がある」「一側の脛骨に内反・外反がある」「一側の股関節や膝関節の変形などによる関節裂隙の狭小化の影響」・・・など。
- 機能的脚長差:
機能的な要因による脚長差(改善可能な場合もある脚長差)
例えば、「骨盤前後傾による影響(前傾⇒下肢が長く、後継⇒下肢が短くなる)」「骨盤側方傾斜の影響(高い側が長くなる)」「股関節内転筋群あるいは膝関節屈筋群の拘縮」「筋スパズムを伴う股関節膝関の異状肢位」「距骨下関節や足部アーチの影響(後述する)」・・など。
~臍果長の意義~
イラストには載せていないが、一覧表には載せている計測区間に『臍(へそ)果長』がある。
これは『臍(へそ)から内果』までが計測区間となる(外果ではなく内果なので注意しよう)。
でもって臍果長を測定する意義は以下になる。
※「見かけ上の脚長差(機能的脚長差)」なのか「構造的脚長差」なのかを見極めることが出来る。
例えば股関節内転拘縮がある場合には、立位で反対側骨盤が下制位となるために下肢が反
対側と比べ短いように見え(仮性短縮)、逆に外転拘縮の場合には反対側骨盤が挙上位となるため下肢が長いように見える(仮性延長)
上記の様なケースでは「臍果長には左右差があるが、下肢長には左右差が無い」といった所見が得られ、その場合は「脚長差は見かけ上のもの」と判断できる。
~余談:足部が脚長差に与える影響~
以下のイラストが足部回内・回外しているイラストとなる。
- イラスト右:右下肢の足部が回内(連鎖によって膝は外反傾向に)
- イラスト左:左下肢の足部が回外(連鎖によって膝関節は内反傾向に)
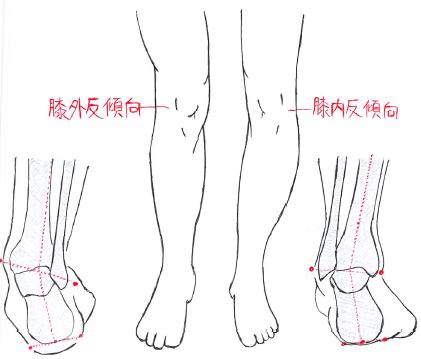
でもって、足部の回内外が脚長差に与える影響は以下の通り。
- 足部の回内(イラスト左:右下肢)⇒下肢が長くなる
- 足部の回外(イラスト右:左下肢)⇒下肢が短くなる
上記がピンとこない人は、足部の内側アーチが潰れた人(偏平足)を想像してみてほしい。
アーチが潰れている(足部は回内する)分、下肢が短くなりそうなイメージが何となく湧くだろうか。
一方で、足部の回外に関しては「足部の外側縁だけを床に接地した状態での立位姿勢」を想像してみてほしい。(表現は極端で不適切かもしれないが)背が高く(下肢が長く)なるのが何となくイメージできるのではないだろうか?
いずれの「下肢長検査方法」も内外果より遠位(足部)の影響は除外されているが、ここで示したように足部も機能的脚長差に影響を及ぼす点は理解しておこう(足部の機能異常が連鎖的に膝・股・骨盤・腰部・肩甲帯・頸部などの機能異常にも派生しうる点を理解しておこう)。
運動連鎖に関する基本的な考えは以下の記事でも解説しているので興味がある方は観覧してみてほしい。
⇒『運動連鎖による理学療法 、これさえ読めばイメージ出来るよ!』
形態測定③ 周径
四肢や体幹の周径を計測することにより以下などを知ることが出来る。
- 栄養状態
- 筋萎縮・肥大
- 浮腫・腫脹の程度
・・・など
測定肢位は、上肢では坐位または背臥位、下肢では背臥位で、関節伸展位とするまた頭囲・胸囲は坐位または立位・腹囲は立位を測定肢位とする。
メジャーを長軸に対し垂直になるように巻き、0.1cm単位で計測する。
事前に測定部位にペンで印をつけておくと測定しやすい。
またメジャーはいったん軽く絞めた後、自然に緩めた状態で測ると高い測定再現性が得られやすい。
四肢周径は、片側の関節に屈曲拘縮などがある場合には、反対側も同じ関節角度にして計測する。
各周径の計測部位は以下の通り。
| 周径 | 計測部位 |
|---|---|
| 上腕周径 |
上腕中央部の上腕二頭筋の最大膨隆部 |
| 最大前腕周径 | 前腕近位部の最大膨隆部 |
| 最小前腕周径 | 前腕遠位部の最小部 |
| 大腿周径 | 膝関節裂劇・膝蓋骨上縁、および上縁から5・10・15㎝部位、大腿中央部(大体長の中点の高さ) |
| 最大下腿周径 | 下腿近位部の下腿三頭筋の最大膨隆部 |
| 最小下腿周径 | 下腿遠位の最小部 |
| 頭位 | 眉間と外後頭隆起の高さ |
| 胸囲 | 乳頭直上と肩甲骨下角の高さ |
| 腹囲 | 臍の高さ(脂肪蓄積が顕著で臍が下がる場合には、肋骨下縁と上前腸骨棘の中点の高さ) |
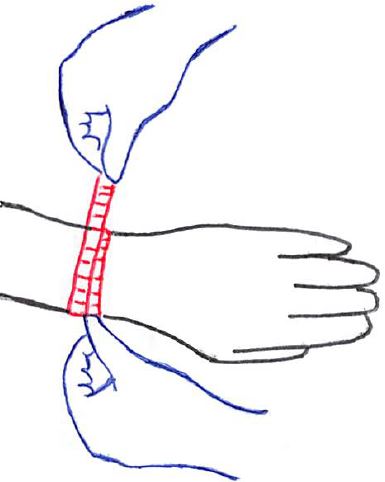
上腕周径(肘伸展位と肘屈曲位)
上腕周径には以下の『肘伸展位』と『肘屈曲位』の2パターンがある。
肘伸展位での上腕周径:
測定肢位:上肢を体側に垂らした状態(肘が伸びた状態)
測定点:上腕中央部の上腕二頭筋の最大膨隆部の長軸に巻尺を垂直に当てる
肘伸展位での上腕周径:
測定肢位:上腕部に力こぶが出るように肘を力図よく屈曲させた肢位
測定点:上腕中央部の上腕二頭筋の最大膨隆部の長軸に巻尺を垂直に当てる
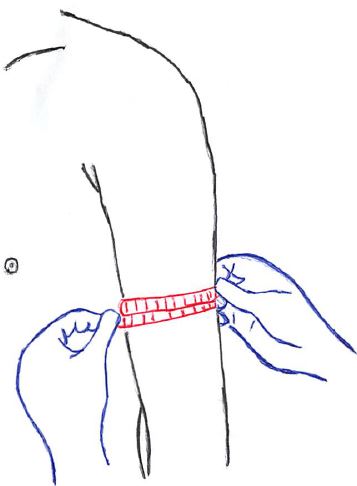
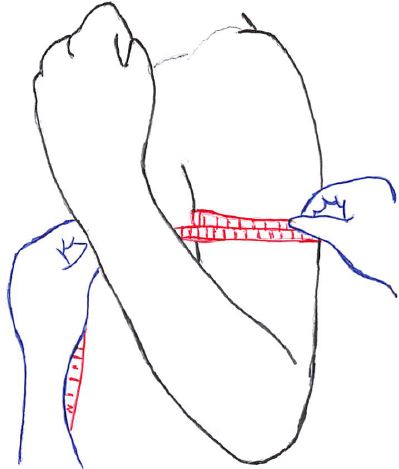
2パターンの測定をすることによる意義:
一般的には肘伸展位上腕周径を『上腕周径』として記載する。
でもって、敢えて肘屈曲位周径も合わせて測定をすることの意義は、以下の通り。
前腕周径(最大前腕周径・最小前腕周径)
前腕周径には『最大前腕周径』と『最小前腕周径』の2パターンがある。
でもって最大前腕周径を『前腕周径』とすることが一般的だが、ここでは2パターンとも記載しておく。
最大前腕周径:
測定肢位:上肢を体側に垂らした肢位
測定点:前腕近位側の最大膨隆部の長軸に巻尺を直角に当てる。
最小前腕周径:
測定肢位:上肢を体側に垂らした肢位
測定点:前腕遠位部の最小部を測定
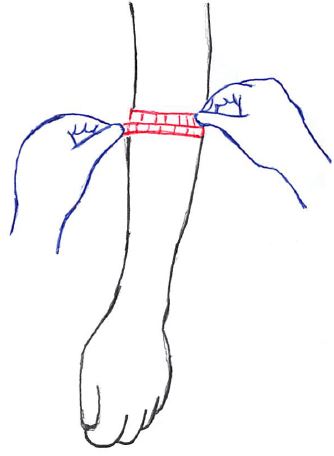
大腿周径
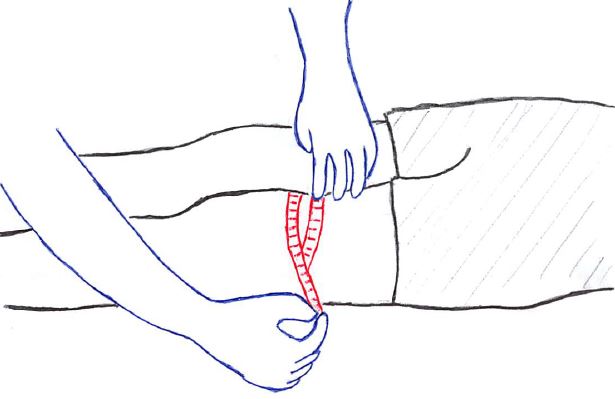
大腿周径は、目的によって以下の様に複数の測定点があり、全て膝伸展位で測定する。
- 関節裂隙⇒関節水腫(浮腫・腫脹)の状態評価
- 膝蓋骨上縁より5cm近位・10cm近位・15cm近位
⇒膝蓋骨上縁から5㎝近位は内側広筋の萎縮を、10㎝近位は外側広筋の萎縮を、15cm近位は大腿部全体の萎縮を反映するとの報告が多い。
※複数の測定点があるため、大腿周径を測定した際は、どの測定点によるものかをカルテに明記する必要がある。
※前述したように、膝蓋骨上縁から5・10cm部位の周径は内側広筋と外側広筋の筋量を反映するとされている。ただし、外側広筋の最大膨隆部は実際にはこれよりもつと近位部であるため、この解釈は正しくないとの意見もある。
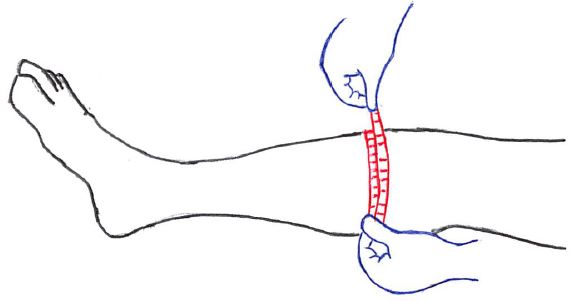
下腿周径(最大下腿周径・最小下腿周径)
下腿周径は『最大下腿周径』と『最小下腿周径』がある。
下腿最大周径:
測定肢位:背臥位・膝関節伸展位
測定点:下腿の最大膨隆部(下腿三頭筋最大部)で、長軸に巻尺を垂直に当てる。
目的:下腿三頭筋の萎縮を評価できる。
補足:下腿三頭筋がベッドで圧迫される場合は、踵の下にクッションを敷くなどして補高すれば下腿最大膨隆部がベッドから浮くので膝伸展位のまま測定できる。ベッドによる圧迫を防ぐため、下肢を立てた状態(膝屈曲位)での測定を推奨する文献もある。
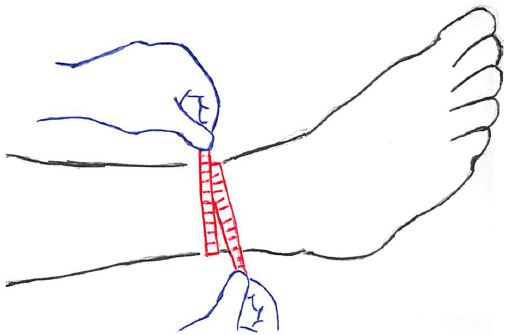
最小下腿周径:
測定肢位:背臥位・膝は屈曲位でも伸展位でも構わないが、下肢を立てた状態(膝屈曲位の方が測定しやすい)。
測定点:内果・外果の直上で最も細い部位を測定
目的:足部の慢性症状としての浮腫や、足関節の急性外傷後等の腫脹を反映するとの報告が多い(アキレス腱炎の評価にも活用できそうだ)。
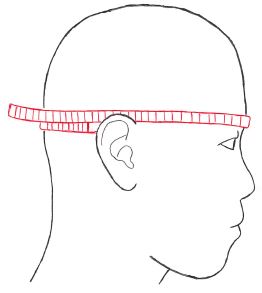
頭囲
頭囲は乳幼児の発育状態や小頭症・水頭症の指標として用いられる。
頭囲の測定:
測定肢位:座位または立位で、上肢を体側へ垂らした状態
測定点:眉間と外後頭隆起の高さを通る水平線
胸囲
胸囲では、吸気時と呼気時との差分である胸郭拡張差が呼吸機能の指標として用いられることもあるが、基本は「安静時呼気の最後」で計測する。
胸囲の測定
測定肢位:座位または立位で、上肢を体側に垂らした肢位。
測定点:乳頭の直上の高さと肩甲骨下角の直下の高さを通る水平線。
注意点:乳房のよく発達した女性では乳頭よりやや高いところで測定する。
前述したように、胸囲は安静呼吸の呼息後(息を吐き切った状態)を測定する。
しかし、吸息時胸囲から吸息後胸囲を引いたものを呼吸運動の幅(胸郭拡張差)と呼び、肺機能の評価に使用することがある。
腹囲
腹囲の測定
測定肢位:座位または立位で上肢を体側へ垂らした状態
測定点:第12肋骨先端と腸骨稜の中間を通る線で最も細い部位で測る
上記は世界保健機関(World Health Organization)による測定方法だが、日本肥満学会は『臍周囲周径』で統一している。
でもって、ウエスト(腹囲)は以下の様なチャートにより肥満症のスクリーニングとしても活用される。
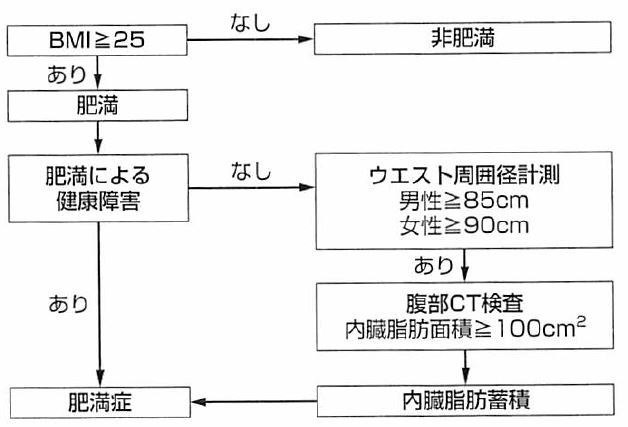
腹囲は内臓脂肪量や体幹皮下脂肪量を反映することからメタボリックシンドロームの診断基準の一つとなっており、その基準値も(上記の肥満症スクリーニングと同様に)男性で85cm以上、女性で90cm以上である。
※BMIやメタボリックシンドロームに関しては以下の記事も参照してみてほしい。
関連記事
四肢周径によって分かることの一つに「筋萎縮」があると記載した。
ただし、これまでの多くの研究で筋量は部分的にしか筋力を説明できないという事が明らかとなっている。
これは、筋力に対しては筋量のみでなく、運動ニューロンの動員数・発火頻度といった神経学的因子など他の要因も影響するためである(つまり筋肥大のみならず筋出力も筋力に関与しているということ)。
そのため、筋量の指標として四肢周径を測定する際には、併せて筋力評価(徒手筋力検査法MMT)も行うことで、筋力に対する筋量と神経学因子の貢献度を推定することができる。
例えば膝伸展筋力トレーニングを一定期間行った後に大腿周径が増加せずに筋力増強が得られた場合には、神経学的因子の改善が得られたと解釈することができる。
⇒『「筋力」と「筋出力」の違いを基に、高齢者の筋トレを考察!』
⇒『徒手筋力テスト(MMT)のやり方を網羅!(上肢・下肢・体幹の評価方』
