この記事では、リハビリ(理学療法・作業療法)の評価として大切な『ROMテスト(関節可動域検査)』のまとめ記事である。
2022年改訂後の最新内容で記載しているので、測定のポイントも含めて、ぜひ参考にしてみて欲しい。
目次
関節可動域(range of motion)とは
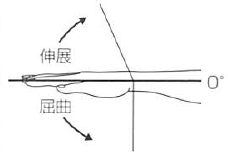
関節が動く範囲を『可動域』と呼ぶ。
そして、『関節可動域(range of motion)』とは、関節を自動または他動運動させた可動範囲のことをいう。
『自動ROM』は、筋力や運動の協調性、拮抗筋の影響を受けるが、より実際の身体状況を把握できる。
一方、セラピストにより動かされる『他動ROM』は、関節の構築学的異常や軟部組織伸張性についての情報を得ることができる。
でもって『ROMテスト(関節可動域検査)』と表現する場合には「他動ROM」を指す場合が多い。
ただし、他動的にROMテストを実施する場合においても「まずは自動ROMを確認したうえで、他動的ROMテストへ移行する」というのが教科書的な手法となる(臨機応変に自動介助で動かした方が、臨床では効率的な場合も)。
この様な方法を取ることによって例えば以下などのメリットがある。
- 「自動ROM」と「他動ROM」の比較でROMの制限因子を推察できる:
※例えば肩関節では、『肩甲上腕リズム』といわれる複雑な関節運動特性があったり、重力が運動の抵抗になる、軽微な『関節副運動の異常』であっても疼痛が誘発されやすいなど様々な理由で、「自動ROM」と「他動ROM」とで差が出やすい。
- 「自動ROM」を先に実施することで、ある程度の「他動ROM」を予想することがリスク管理が可能:
※例えば、「痛みがあるから、完全には股関節が曲げれない」と訴える患者に対して、療法士の勝手な先入観で「であれば90°屈曲くらいから痛むのかな?」と考えて屈曲しようとすると「実際のROMは60°であり、激痛を起こしてしまった」など(最初から自動介運動でどの程度まで動くのか確認しておけば、この様な疼痛が起こることは無かったはず。まぁ、別に愛護的に動かせば問題なかったりもするが、例えばROMが180°な関節を0°から愛護的に動かすなどは非効率ということ)。
とにかく、後者は理学療法の『一般的な評価の流れ』として問診⇒自動運動⇒触診や多度運動検査(ROM検査)の順に実施したほうが臨床推論する際の漏れも少なく、結果的として効率が良い場合も多い。
問診にて痛みが生じる動作の訴えがあった場合触診や他動運動検査の前に自動運動検査を行います。
自動運動検査では、どのような関節運動を行ったときに痛みが生じるもしくは増強するか、また、どの程度動かしたら、どの部位に、どの程度痛みが生じるか把握します。
自動運動にて痛みの誘発因子や増強因子を把握し、触診や他動運動検査で必要以上に強い痛み刺激を与えることがないように留意します。
~よくわかる理学療法の検査・測定・評価
より引用~
自動ROMと他動ROM(+違い)については以下の記事でも解説しているので、合わせて観覧すると理解が深まると思う。
関節可動域運動(自動運動・他動運動の違い+弾性域)
ROM(range of motion test)/関節可動域検査とは
ROMテスト(関節可動域検査)とは、前述した「ROM(関節可動域)」がどの程度かを把握するためのテストである。
でもって、(前述したように)ROMテストは「他動運動で検査すること」が基本となる。
ROMテストの測定は以下のような角度計を用いて行う。
以下のようなプラスチック型の小型な角度計が持ち運びやすく皆が持っている。
以下は、アマゾン評価が高く値段も手ごろであった。
以下は、重量がありもち運びには不便だが、リハ室に1つくらいあると、下肢など基本軸・移動軸が長い部位の評価には便利である(ガッチリしている分、値段は高い)
ちなみに、最近では以下の様なデジタル式の角度計も登場している。
※使ったことは無いが、アマゾン評価はかなり高い!!
※この他に、手指・足趾のROMテストに便利な角度計もあったりする。
ROMテストは上記などの角度計を用いて行う訳だが、
ROMテストの表記方法は、測定の基本となる『角度計を固定する軸(基本軸)』と『関節の動きに応じて移動させる軸(移動軸)』との角度を5°刻みに表していくことになる。
関節可動域テストの目的
ROMテスト(他動的な関節可動域検査)によって、(前述したように)関節の構築学的異常や軟部組織伸張性についての情報を得ることができる。
関連記事⇒『エンドフィールで治療選択!関節可動域(ROM)を改善しよう』
もう少し具体的には以下が挙げられる。
- 制限因子(関節が動かない原因)の予想
⇒試験的治療をしてみることも
- 参照可動域と比較して不十分な場合に生じる日常生活上の障害を予測
⇒ICF(国際生活機能分類)に基づいた適切な治療プランの立案につなげる
- 「客観的な効果判定」が可能となる
角度という数字で示される結果を得ることで、治療効果などを明確にすることが出来る。
あるいは、数字で示される結果を対象者に伝えることで、障害の理解やリハビリ(理学療法)への動機づけにも活用できる(数字も含めたベースラインを引くことの重要性は『(外部リンク)理学療法士が知っておくべき問診の重要性』も参考)
・・・・・・・・・などなど。
自動運動にて関節の可動性が制限されている場合、他動運動にて関節の最終域(end feel)を評価します。
他動運動では、できるだけ痛みが生じない姿勢から始め、できるだけ筋活動が生じないようにリラックスした状態で行います。
ゆっくりと圧を加え、関節を動かします。対象者の反応をみながら、徐々に圧迫を強くし、痛みの限局部位を特定します。
他動運動による骨や関節などの運動状況、また伸張される皮膚表面や皮下組織筋、腱の触診を合わせて行い、左右差の有無、圧痛(点)や放散痛などの有無と程度について評価します。
~よくわかる理学療法の検査・測定・評価
より引用~
関節可動域テストの留意点
日本整形外科学会および日本リハビリテーション医学会による関節可動域の表示ならびに測定法は以下の様に規定されている〔平成7(1995)年4月改訂〕。
1.関節可動域の測定方法
その①:
関節可動域は、他動運動でも自動運動でも測定できるが、原則として他動運動による測定値を表記する。
自動運動による測定値を用いる場合は、その旨明記する。
その②:
角度計は十分な長さの柄がついているものを使用し、通常は5°刻みで測定する。
その③:
基本軸・移動軸は、四肢や体幹において外見上わかりやすい部位を選んで設定されており、運動学上のものとは必ずしも一致しない。
また、手指および足指では角度計のあてやすさを考慮して、原則として背側に角度計をあてる。
その④:
基本軸と移動軸の交点を角度計の中心に合わせる。
また、関節の運動に応じて、角度計の中心を移動させてもよい。
必要に応じて移動軸を平行移動させてもよい。
その⑤:
多関節筋が関与する場合、原則としてその影響を除いた肢位で測定する。
たとえば、股関節屈曲の測定では、膝関節を屈曲しハムストリングをゆるめた肢位で行う。
その⑥:
肢位は「測定肢位および注意点」の記載に従うが、記載のないものは肢位を限定しない。
変形拘縮などで所定の肢位がとれない場合は、測定肢位がわかるように明記すれば異なる肢位を用いてもよい。
その⑦:
筋や腱の短縮を評価する目的で多関節筋を緊張させた肢位で関節可動域を測定する場合は、測定方法がわかるように明記すれば多関節筋を緊張させた肢位を用いてもよい。
2.測定値の表示
その①:
関節可動域の測定値は、基本肢位を0°として表示する。
たとえば、股関節の可動域が屈曲位20°から70°であるならば、この表現は以下の2通りとなる。
- 股関節の関節可動域は屈曲20°から70°(または屈曲20°~70°)
- 股関節の関節可動域は屈曲は70°、伸展は-20°
その②:
関節可動域の測定に際し、症例によって異なる測定方法を用いる場合や、その他関節可動域に影智を与える特記すべき事項がある場合は、測定値とともにその旨併記する。
- 自動運動を用いて測定する場合は、その測定値を()で囲んで表示するか、「自動」または「active」などと明記する。
- 異なる肢位を用いて測定する場合は、「背臥位」「座位」などと具体的に肢位を明記する。
- 多関節筋を緊張させた肢位を用いて測定する場合は、その測定値をく〉で囲んで表示するが、「膝伸展位」などと具体的に明記する。
- 疼痛などが測定値に影響を与える場合は、「痛み」「pain」などと明記する。
3.『ROMテストの要点』における主な改訂点
以上が従来から行われている測定の要点であるが、
前述したように、1995年(平成7年)に日本リハビリテーション医学会と日本整形外科学会が協力してROMの表示と測定法の改正が行われた。
※でもって、2017年現在においても、更なる改定は行われていない。
この際に改訂されたのは、ザックリと以下などが挙げられる。
- ROMテストは、筋緊張を弛緩させた状態で行う
股関節屈筋(膝屈曲でハムストリングを弛緩)、足関節背屈(膝屈曲で腓腹筋を弛緩)など二関節筋の場合に注意する
- 関節の運動によってしばしば移動するため軸心を廃止する
基本軸と移動軸が規定されれば軸心は二軸の交点であるためおのずからわかる。
- ROMにおける表現に関して、『正常域』ではなく『参考可動域』との表現にする。
年齢・性・肢位・個体による可動域の変動が大であるため。
とくに、年齢に関しては、加齢とともに可動域は減少し始め、60歳以上で加速するとされている。
性別では女性のほうが可動域は大きい傾向にある。
四肢においては(参考可動域ではなく)左右差の比較の方が重要なケースも多々ある。
- その他の検査法(別法)を導入する(このブログでも肩・指・胸腰部に対する別法を記載している)。
※ 異なる検査法を用いた場合、参考可動域の角度が異なる。
- 測定に影響のある特記すべき状況がある場合にはその旨を併記する。
例えば、「自動運動」「座位での膝伸展」「痛み」・・・・などは特記事項として併記する。
- 下腿の回旋の計測は削除
使用頻度が少ないというのが理由
- 基本的名称以外で臨床的によく用いられるものを()で示す。
例えば、以下が挙げられる。
・ 肩甲骨の引き下げ(下制)
・手関節の屈曲(掌屈)と伸展(背屈)
・足の屈曲(底屈)と伸展(背屈)
・胸腰部の屈曲(前屈)と伸展(後屈)
※個人的にも()内の用語を使用することがほとんどだが、皆さんはどうだろうか?
問診から始まり、ADLでの障害を観察分析し、どの運動の検査を行うかを決定する。
実際の検査法としては1995年に改定された「関節可動域表示ならびに測定法」が一般的である。
徒来、正常可動域と表現されていたものが、参考可動域と変更された点は意義深い。
つまり検査結果は個人差が大きく、単に測定値と正常値との比較が目的とはならない。
またROMの制限因子を考察することが重要である。
それには、連動最終域における特有の感じ(endfeel)を確認する必要がある。
最終的には、X線、筋力などからの総合的判断が必要だが、障害の原因を予測し、治療への活用に有益となる。
~図解理学療法検査・測定ガイド
第1版より~
ROMテストにおける、その他のポイント
ここまで、「日本整形外科学会および日本リハビリテーション医学会による関節可動域の表示ならびに測定法」にフォーカスを当てて解説してきたが、その他の補足として以下が挙げられる。
- 測定する関節を可能な限り露出させる
※視診や触診を行いやすくすなる(あくまで、可能な限り)
- リラックスした姿勢で行う
対象者が緊張し、筋肉を弛緩できないと測定結果<に影響を及ぼすため。/p>
※痛みによる防御性収縮が起こっている際も可動域に影響を及ぼす
- 要に応じて、事前に自動運動でスクリーニングをしておく
測定は他動運動が原則だが、事前に自動運動を行い、可動範囲や痛みの有無を把握しておいても良い(この点は前述した通り)。
- 関節副運動を理解しておく
他動運動で測定する際は、痛みなどをできるだけ生じさせないように、各関節における適切な運動を介助誘導すること(関連記事⇒『関節包内運動とは』)
- 最大可動域まで動かし、最終域感(endfeel)を確認すること
ROMテスト(関節可動域検査)の一覧表
ROMテスト(関節可動域検査)の一覧表は以下の通り。
・上肢(肩甲帯・肩関節・肘関節・手関節・手指)のROMテスト
・下肢(股関節・膝関節・足関関節・足部)のROMテスト
・体幹(頸部・胸腰部)のROMテスト
上肢のROMテスト
上肢(肩甲帯・肩関節・肘関節・手関節・手指)のROMテストは以下の通り。
|
部位名 |
運動方向 |
参考 角度 |
基本軸 |
移動軸 |
測定肢位・注意点 |
参考図 |
|
肩甲帯 |
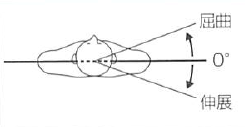
屈曲 |
20 |
両側の肩峰を結ぶ線 |
頭頂と肩峰を結ぶ線 |
|
|
|
伸展 |
20 |
|||||
|
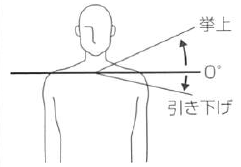
挙上 |
20 |
両側の肩峰を結ぶ線 |
肩峰と胸骨上縁を結ぶ線 |
背面から測定する
|
||
|
引き下げ (下制) |
10 |
|||||
|
肩
肩甲帯の動きを含む |
屈曲 (前方挙上) |
180 |
肩峰を通る床への垂直線(立位または座位) |
上腕骨 |
前腕は中間位とする。体幹が動かないように固定する。脊柱が前後屈しないように注意する
|
|
|
伸展 (後方挙上) |
50 |
|||||
|
外転 (側方挙上) |
180 |
肩峰を通る床への垂直線(立位または座位) |
上腕骨 |
体幹の側屈が起こらないように90°以上になったら前腕を回外することを原則とする。
|
||
|
内転 |
0 |
|||||
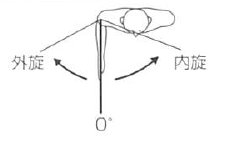
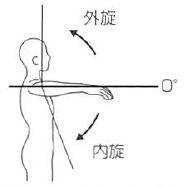
|
外旋 |
60 |
肘を通る前額面への垂直線 |
尺骨 |
上腕を体幹に接して、肘関節を前方90°に屈曲した肢位で行う。 前腕は中間位とする。 |
||
|
内旋 |
80 |
|||||
|
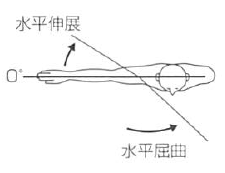
水平屈曲 (水平内転) |
135 |
肩峰を通る矢状面への垂直線 |
上腕骨 |
肩関節を90°外転位とする。
|
||
|
水平伸展 (水平外転) |
30 |
|||||
|
肘 |
屈曲 |
145 |
上腕骨 |
橈骨 |
前腕は回外位とする
|
|
|
伸展 |
5 |
|||||
|
前腕 |
回内 |
90 |
上腕骨 |
手指を伸展した手掌面 |
肩の回旋が入らないように肘を90°に屈曲する。
|
|
|
回外 |
90 |
|||||
|
手 |
屈曲 (掌屈) |
90 |
橈骨 |
第2中手骨 |
前腕は中間位とする。
|
|
|
伸展 (背屈) |
70 |
|||||
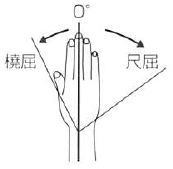
|
橈屈 |
25 |
前腕の中央線 |
第3中手骨 |
前腕を回内位で行う。
|
||
|
尺屈 |
55 |
|||||
|
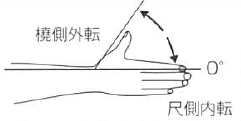
母指 |
橈側外転 |
60 |
示指 (橈骨の延長線上) |
母指 |
運動は手掌面とする。 以下の手指の運動は、原則として手指の背側に角時計をあてる。 |
|
|
尺側内転 |
0 |
|||||
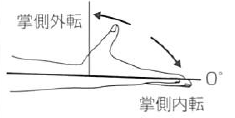
|
掌側外転 |
90 |
運動は手掌面に直角な面とする。
|
||||
|
掌側内転 |
0 |
|||||
|
屈曲(MCP) |
60 |
第1中手骨 |
第1基節骨 |
|
||
|
伸展(MCP) |
10 |
|||||
|
屈曲(IP) |
80 |
第1基節骨 |
第1末節骨 |
|
||
|
伸展(IP) |
10 |
|||||
|
指 |
屈曲(MCP) |
90 |
第2-5中手骨 |
第2-5基節骨 |
DIPは10°に過伸展をとりうる。
|
|
|
伸展(MCP) |
45 |
|||||
|
屈曲(PIP) |
100 |
第2-5基節骨 |
第2-5中節骨 |
|||
|
伸展(PIP) |
0 |
|||||
|
屈曲(DIP) |
80 |
第2-5中節骨 |
第2-5末節骨 |
|||
|
伸展(DIP) |
0 |
|||||
|
外転 |
---- |
第3中手骨延長線 |
第2・4・5指軸 |
中指の運動は橈側外転、尺側外転とする ※「その他の検査法」も参照 |
||
|
内転 |
---- |
|||||
下肢(股関節・膝関節・足関関節・足部)のROMテストは以下の通り。
|
部位名 |
運動方向 |
参考 角度 |
基本軸 |
移動軸 |
測定肢位・注意点 |
参考図 |
|
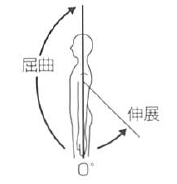
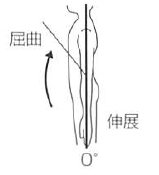
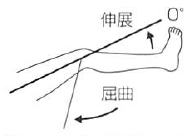
股 |
屈曲 |
125 |
体幹と平行な線 |
大腿骨(大転子と大腿骨外顆の中心を結ぶ線) |
骨盤と脊柱を十分に固定する。屈曲は背臥位・膝屈曲位で行う。伸展は腹臥位・膝伸展位で行う。
|
|
|
伸展 |
15 |
|||||
|
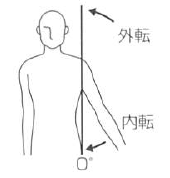
外転 |
45 |
両側の上前腸骨棘を結ぶ線への垂直線 |
大腿骨中央線(上前腸骨棘より膝蓋骨中心を結ぶ線 |
背臥位で骨盤を固定する。下腿は外旋しないようにする。 内転の場合は、反対側の下肢を屈曲挙上してその下を通して内転させる。
|
||
|
内転 |
20 |
|||||
|
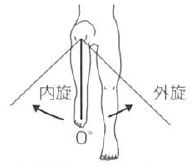
外旋 |
45 |
膝蓋骨より降ろした垂直線 |
下腿中央線(膝蓋骨中心より足関節内外果中央を結ぶ線) |
背臥位で、股関節と膝関節を90°屈曲位にして行う。 骨盤の代償を少なくする。
|
||
|
内旋 |
45 |
|||||
|
膝 |
屈曲 |
130 |
大腿骨 |
腓骨(腓骨頭と外果を結ぶ線) |
屈曲は股関節を屈曲位で行う。
|
|
|
伸展 |
0 |
|||||
|
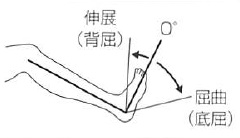
足 |
屈曲 (底屈) |
45 |
矢状面における腓骨長軸への垂直線 |
足底面 |
膝関節を屈曲位で行う。
|
|
|
伸展 (背屈) |
45 |
|||||
|
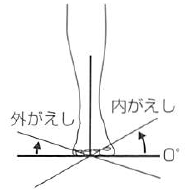
足部 |
外がえし |
20 |
前額面における下腿軸の垂線 |
足底面 |
膝関節を屈曲位、足関節0°で行う。
|
|
|
内がえし |
30 |
|||||
|
外転 |
10 |
第2中足骨長軸 |
同左 |
膝関節屈曲位、足関節0度で行う。
|
||
|
内転 |
20 |
|||||
|
母指(趾) |
屈曲(MTP) |
35 |
第1中足骨 |
第1基節骨 |
|
|
|
伸展(MTP) |
60 |
|||||
|
屈曲(IP) |
60 |
第1基節骨 |
第1末節骨 |
|||
|
伸展(IP) |
0 |
|||||
|
足指(趾) |
屈曲(MTP) |
35 |
第2-5中足骨 |
第2-5基節骨 |
|
|
|
伸展(MTP) |
40 |
|||||
|
屈曲(PIP) |
35 |
第2-5基節骨 |
第2-5中節骨 |
|||
|
伸展(PIP) |
0 |
|||||
|
屈曲(DIP) |
50 |
第2-5中節骨 |
第2-5末節骨 |
|||
|
伸展(DIP) |
0 |
|||||
体幹のROMテスト
体幹(頸部・胸腰部)のROMテストは以下の通り。
|
部位名 |
運動方向 |
参考 角度 |
基本軸 |
移動軸 |
測定肢位・注意点 |
参考図 |
|
頸部 |
屈曲 (前屈) |
60 |
肩峰を通る床への垂直線。 |
外耳孔と頭頂を結ぶ線。 |
頭部体幹の側面で行う。原則として腰かけ座位とする。
|
|
|
伸展 (後屈) |
50 |
|||||
|
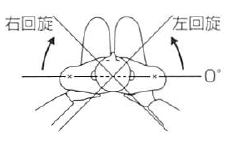
回旋 ・右回旋 ・左回旋 |
60 |
両側の肩峰を結ぶ線への垂直線。 |
鼻梁と後頭結節を結ぶ線。 |
腰かけ座位で行う。
|
||
|
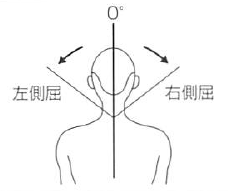
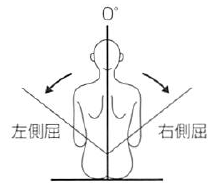
側屈 ・右側屈 ・左側屈 |
50 |
第7頸椎棘突起と第1仙椎棘突起を結ぶ線。 |
頭頂と第7頸椎棘突起を結ぶ線 |
体幹の背面で行う。腰かけ座位とする。
|
||
|
胸腰部
|
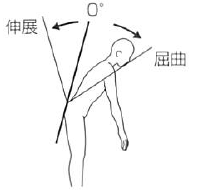
屈曲 (前屈) |
45 |
仙骨後面 |
第1胸椎棘突起と第5腰椎棘突起を結ぶ線 |
体幹側面より行う。立位、腰かけ座位または側臥位で行う。 股関節の運動が入らないように行う。 ※「その他の検査法」も参照
|
|
|
伸展 (後屈) |
30 |
|||||
|
回旋 ・右回旋 ・左回旋 |
40 |
両側の後上腸骨棘を結ぶ線 |
両側の肩峰を結ぶ線 |
座位で骨盤を固定して行う。
|
||
|
側屈 ・右側屈 ・左側屈 |
50 |
ヤコビー(Jacoby)線の中点にたてた垂直線 |
第1胸椎棘突起と第5腰椎棘突起を結ぶ線 |
体幹の背面で行う。腰かけ座位または立位で行う。
|
||
ROMテストの別法一覧
ROMテストには、以下のような別法がありる。
『肩関節の内・外旋』などは別法で測定することも多いのではないだろうか。
|
部位名 |
運動方向 |
参考 角度 |
基本軸 |
移動軸 |
測定肢位・注意点 |
参考図 |
|
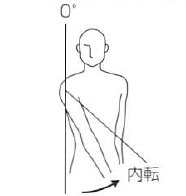
肩 (肩甲骨の動きを含む) |
外旋 |
90 |
肘を通る前額面への垂直線 |
尺骨 |
前腕は中間位とする。肩関節は90°外転し、かつ肘関節は90°屈曲した肢位で行う。
|
|
|
内旋 |
70 |
|||||
|
内転 |
75 |
肩峰を通る床への垂直線 |
上腕骨 |
20°または45°肩関節屈曲位で行う。立位で行う。 |
||
|
母指 |
対立 |
母指先端と小指基部(または先端)との距離(cm)で表示する。
|
||||
|
指 |
外転 |
-- |
第3中手骨延長線 |
2・4・5指軸 |
中指先端と2・4・5指先端と距離(cm)で表示する。
|
|
|
内転 |
||||||
|
屈曲 |
指尖と近位手掌皮線または遠位手掌皮線との距離(cm)で表示する。
|
|||||
|
胸腰部 |
屈曲 |
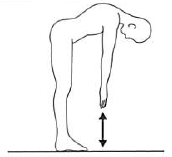
最大屈曲は、指先と床との間の距離(cm)で表示する。
|
||||
2022年における定義改定
2022年に以下の運動に関して定義改定がなされた。
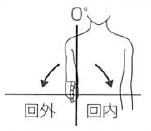
- 足関節・足部における「外返しと内返し」および「回外と回内」
- 足関節・足部に関する矢状面の運動の用語
足関節・足部における「外返しと内返し」および「回外と回内」の定義
| 定義 | |
| 外返し/内返し |
足関節・足部に関する前額面の運動で、足底が外方を向く動きが外がえし、足底が内方を向く動きが内がえしである。 |
| 回外/回内 | 底屈,内転,内がえしからなる複合運動が回外、背屈,外転,外がえしからなる複合運動が回内である。母趾・趾に関しては、前額面における運動で、母趾・趾の軸を中心にして趾腹が内方を向く動き が回外、趾腹が外方を向く動きが回内である。 |
「内がえし inversion/外がえし eversion」と「回外 supination/回内pronation」について国際的な定義と異なっていたため、文献の翻訳や引用をする際にしばしば用語の混乱を生じる原因となっていた。
具体的には、1995 年改訂の関節可動域表示ならびに測定法では、「内がえし inversion/外がえしeversion」を 3 平面での複合運動、「回外 supination/回内 pronation」を前額面での運動と定義していたが、英語圏及び英語文献では、「内がえし inversion/外がえし eversion」を前額面での運動、「回外 supination/回内 pronation」を横断面と矢状面および前額面の 3 平面での複合運動とするものがほとんどである。
そこで、この点を含むいくつかの問題点に対し、日本整形外科学会からの要請を受けて、日本足の外科学会用語委員会が「足関節・足部・趾の運動に関する新たな用語案」を作成し、日本足の外科学会が承認した(Doya H, et al. JOrthop Sci 2010,15(4):531-9.)。
これが日本整形外科学会に答申され、その承認を経て日本リハビリテーション医学会に検討が依頼された。
その後、日本整形外科学会、日本リハビリテーション医学会、日本足の外科学会の 3 学会によるワーキンググループで内容をさらに検討し、その最終案に対して、日本整形外科学会、日本リハビリテーション医学会の各学会でパブリックコメントを募集した。寄せられた会員の意見をもとに修正を行い、2021 年 7 月にワーキンググループで最終合意に達した。
足関節・足部に関する矢状面の運動の用語
| 定義 | |
|
背屈/底屈 屈曲/伸展 |
足背への動きを背屈、足底への動きを底屈とし、屈曲と伸展は使用しないこととする。ただし、母趾・趾に関しては、足底への動きが屈曲、足背への動きが伸展である。 |
生活動作とROM(関節可動域)
生活動作を獲得するにあたって、どの程度のROM(関節可動域)が必要かの目安として『理学療法評価学テキスト (シンプル理学療法学シリーズ)』から上肢ROMと下肢ROMについて引用しておく。
主な日常生活動作と上肢のROM(関節可動域)
主な日常生活動作と、その目安となる上肢のROMは以下の通り。
|
|
肩関節 |
肘関節 |
前腕 |
手関節 |
|
タオルを絞る |
屈曲 25~45 |
屈曲 65~80 |
回内・回外 0~45 |
背屈0~20 掌屈0~15 |
|
カッターシャツのボタンをはめる |
屈曲10~15 外転5~10 |
屈曲 80~120 |
回内 0~45 |
背屈30~50 |
|
ズボンまたはパンツの着脱(立位) |
屈曲10~20 伸展20~30 外転25~ |
屈曲 100~ |
回内0~85 |
背屈0~15 掌屈0~40 |
|
洗顔 |
屈曲15~25 |
屈曲 40~135 |
回外70~ |
背屈40~ |
|
丸首シャツの着脱 |
屈曲70 外転0~45 内外旋45~ |
屈曲 120~ |
記載なし |
背屈40 |
|
背中を洗う(タオルを使用) |
伸展20~30 外転70~ 内外旋40~60 |
屈曲 120~ |
回内90 |
背屈50~70 掌屈10~20 |
|
髪をとく |
屈曲70~ 外転110~ 外旋30~ |
屈曲 110~ |
回内 30~50 |
背屈0~20 掌屈0~40 |
|
グラスの水を飲む |
屈曲30~45 |
屈曲 130~ |
中間位 |
背屈15~20 |
主な日常生活動作と下肢のROM(関節可動域)
主な日常生活動作と、その目安となる下肢のROMは以下の通り。
|
動作 |
ROM(単位:度) |
|
座位で靴紐を結ぶ |
股関節 体幹を前屈する場合 ⇒屈伸129,内外転18,外旋13 対側大腿に脚を組む場合 ⇒屈伸115,内外転24,内外旋28 |
|
膝関節 床から足を離して両手で結ぶ場合 ⇒屈曲106 |
|
|
いす(高面高45cm)への座りと立ち上がり |
股関節:屈伸112,内外転20,内外旋14 膝関節:屈曲93 |
|
床からものを拾い上げる |
股関節 立位で前屈する場合 ⇒屈伸125,内外転21,内外旋15 |
|
膝関節 背中をまっすぐにして膝を屈曲する場合 ⇒屈曲117 |
|
|
階段昇降 (蹴りあげ28cm、 踏面28cm) |
昇段:股関節 屈曲65 膝関節 屈曲94 足関節 背屈11,底屈31 |
|
降段:股関節 屈曲40 膝関節 屈曲91 足関節 背屈21,底屈40 |
|
|
正常歩行 |
股関節 屈曲40,伸展10,内外転10(各5),回旋(各5) 膝関節 屈曲5~70 足関節 背屈10,底屈20 |
|
和式生活と 関連した動作 (正座のみ記載) |
<正座> 手なし⇒股関節屈曲77,内外転13,回旋6, 手つき⇒股関節屈伸93,内外転12,回旋6 膝立ち位を経る⇒股関節 屈伸80,内外転12,回旋8
上記は全て膝関節屈曲150 |
股関節が「屈曲」と表現されていたり「屈伸」と表現されていたり、
正座に必要な膝屈曲ROMが150°であったりと突っ込みどころのある目安であったりもする(軟部組織が一切伸張されない角度と解釈すれば有り得るが正座に必要な角度としての指標としてはどうかと思う)。
が、あくまで目安としてなら参考になることもあると思うので引用してみた(上肢のROMも、よく見ると突っ込みどころがあったりする)。
主な日常生活動作と頸部・体幹のROM(関節可動域)
頚部のROM:
- シャワーでの洗髪動作にて40°程度の屈曲伸展運動が生じる。
- 靴を履く動作にて65°程度の屈曲伸展運動が生じる。
腰部のROM:
- いすからの起立着座動作にて屈曲40°程度(最大屈曲角度の約65%)の運動が生じる。
- 靴下を履く動作にて屈曲55°程度(最大屈曲角度の約95%)の運動が生じる。
- 膝高の高さのいすからの立ち上がり動作では、胸椎部に約15°の屈伸展運動、腰椎部に約40°屈伸運動を生じる。
生活動作とROM(関節可動域)②
補足として、『書籍:リハビリテーション効果を最大限に引き出すコツ』における「ADLと関節可動域の関連性」も引用しておく。
ADLと上肢関節可動域:
洗面や着衣食事といったADLの中では、ボタンの着脱に最も大きい肘関節屈曲角度を要する。特にシャツの第1ボタンのはめ・はずしでは肘関節屈曲120度を要し、それ以外のADLでは肘関節届曲105度の可動域があれば動作遂行上ほとんど支障がない。また肘関節伸展は-75度以上の可動域があれば、動作遂行上大きな問題がない。
関節リウマチ者の前開きシャツの着衣動作では、肩関節屈曲80度以下、肘関節屈曲100度以下の場合は着衣工程のいずれかが障害される。よって着衣動作の自立には少なくとも肩関節屈曲80度、肘関節屈曲100度が必要である。前腕は回外50度での固定、手関節は掌屈0~20度の範囲で、最も多くのADLが遂行できる。
ADLと下肢関節可動域:
人工股関節全置換術後症例において、術後に股関節屈曲・外転・外旋を組み合わせた方法での靴下着脱動作が可能となった際の股関節可動域の平均角度は、屈曲83.5度、外転27.7度、外旋33.3度であった。
一側の股関節臼蓋形成術を行った例の靴紐結び、立ち座り、床からの物拾い動作は、股関節屈曲120度以上の場合は困難なく可能、もしくはいくらかの困難を伴っても可能であった。
一方、股関節屈曲110度を下回った場合には各動作が不可能となる例が出現しはじめた。股関節屈曲70度を下回った場合には、全例が困難もしくは不可能となり、通常の動作様式で動作を遂行可能な例はいなかった。
股関節屈曲120度以上が動作自立の基準値に70度が下限値となる。
外来にて保存的治療中の変形性股関節症患者では、靴下着脱と、足の爪切りの遂行が可能か否かには、股関節屈曲角度が有意に関連し、股関節屈曲角度が65度以下のすべての下肢では、靴下着脱と足の爪切りが容易にできず、一方、股関節屈曲角度が95度以上の下肢の98.9%で、靴下着脱と足の爪切りの遂行が可能である。
健常成人の和式トイレ肢位の股関節可動域の平均は、屈曲110度、外転19度、内旋19度であった。
ROMテスト(関節可動域検査)の記載方法
補足として、「ROMテストの記載方法」の例を記載しておく。
※実習のレポート作成などの参考にしてみてほしい。
~『PT症例レポート赤ペン添削 ビフォー&アフター』より~
麻痺側/非麻痺側で表記
| 測定部位 | 角度 |
|---|---|
| 股関節屈曲 | 120/125 |
| 股関節伸展 | 5/15 |
| 股関節内旋 | 30/25 |
| 膝関節伸展 | -5/0 |
| 足関節背屈① | 5/15 |
| 足関節背屈② | 5/15 |
| 外返し | 10/20 |
①膝関節90°屈曲位、②膝関節伸展
各関節におけるROMテスト(関節可動域検査)の詳細解説
以下の記事では、各関節におけるROMテスト(関節可動域検査)を詳細に解説している。
この記事と合わせて観覧することでROMテストに関して理解が深まると思う。
頸部・体幹のROMテスト(関節可動域検査)
股関節のROMテスト(下肢の関節可動域検査)
膝関節・足関節・足部のROMテスト(下肢の関節可動域検査)
肩甲帯のROMテスト(上肢の関節可動域検査)
肩関節のROMテスト(上肢の関節可動域検査)
肘関節・前腕のROMテスト(上肢の関節可動域検査)
手関節・母指・手指のROMテスト(上肢の関節可動域検査)
リハビリの評価系な関連記事
リハビリ(理学療法・作業療法)の評価として関節可動域検査と同様に有名なものを関連記事として列挙してみた。
興味がある方は、合わせて観覧してみてほしい。
徒手筋力テスト(MMT)のやり方を網羅!(上肢・下肢・体幹の評価方法)
反射検査(深部腱反射・病的反射)とは!意義・種類・記録法などを紹介
感覚検査(触覚・痛覚・位置覚・運動覚・振動覚・二点識別覚)を解説
形態測定って、どんな意味があるの?【BMI、上肢・下肢の長さ、周径など】
これだけは知っておきたい!片麻痺の評価テスト+陽性徴候まとめ
「ROM(関節可動域)の改善」に関連した記事
ROM(他動的な関節可動域)を改善させる方法は多種多様に存在する。
そんな中で、一般的な方法として以下をリンクしておく。
興味がある方は合わせて観覧してみてほしい。
関節可動域訓練(ROMエクササイズ)とは?
モビライゼーションとは!定義/適応・禁忌/方法を紹介
関連記事⇒『モビライゼーション(股・膝・足関節)の「方法」と「成功の秘訣」!』
関連記事⇒『モビライゼーション(股・膝・足関節)の「方法」と「成功の秘訣」!』
ストレッチ、ちゃんと知ってる?
もちろん、『機能的な関節可動域』とは『自動的なROM』を指すため、『PNF(固有受容性神経筋促通法)』などを含めた『運動療法』の考えも重要である点は補足しておく。