この記事では、筋緊張(muscle tonus)に関して、『痙縮と固縮の違い』や筋トーヌスの評価として『モディファイド アシュワース スケール(MAS:Modified Ashworth Scale)』なども含めて解説していく。
「アシュワーススケールとモディファイドアシュワーススケールの違い」や「筋緊張評価の記載方法」にも言及しているので知識を整理してみてほしい。
目次
筋緊張(muscle tonus)とは
骨格筋は何も活動しない時でも、たえず不随意的にわずかな緊張をしており、このような筋の持続的な弱い筋収縮を『筋緊張(筋トーヌス)』と呼ぶ。
でもって筋緊張(筋トーヌス)は、様々な状況によって変化するため一定ではない(言うまでも無いことだが)。
でもって、Andre-Thomasは筋緊張の観察方法を以下の3つに分けている。
①安静時 の筋緊張
②姿勢・体位性の筋緊張
③運動時 の筋緊張
筋緊張(筋トーヌス)のコントロールしている機能レベル
筋緊張は以下の6つの機能レベルによってコントロールされている。
①運動野(ブロードマンの第4・6領野)
②基底核
③中脳(網様体)
④前庭
⑤脊髄
⑥神経ー筋系の働き
上記のうち、
①~④の働きは上位中枢のコントロールであり、
⑤と⑥の働きは伸張反射による筋の緊張保持の働きとなる。
筋緊張(筋トーヌス)異常
筋緊張(筋トーヌス)の異常としては以下の2つで表現される。
・筋緊張の低下状態⇒低緊張(hypotone)
・筋緊張の亢進状態⇒過緊張(hypertone)
※過緊張状態には「痙直(spasticity)」と「固縮(rigidity)」が含まれる。
筋緊張の低下(低緊張)
筋トーヌスの低下(低緊張)は、筋紡錘からの求心性入力や下位運動ニューロンの遠心性活動の低下によって筋の緊張が低下している状態を指す。
疾患としては、小脳障害・脊髄損傷や脳卒中の急性期・末梢神経障害などで筋トーヌスの低下がみられる。
筋トーヌスが低下していると理学検査では以下の所見が得られる。
・触診すると、筋が柔らかい
・他動的に関節を動かすと、抵抗が減弱している
ただし、筋緊張が亢進している場合は、亢進の程度を分類できるのだが)低緊張の場合は詳細な分類は出来ない(筋緊張の一般的な評価については後述する)。
でもって、どの程度低緊張化を補足する手段として、セラピストが他動的な操作を加えることもある。
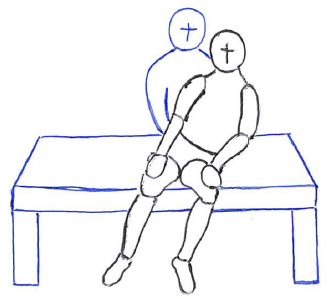
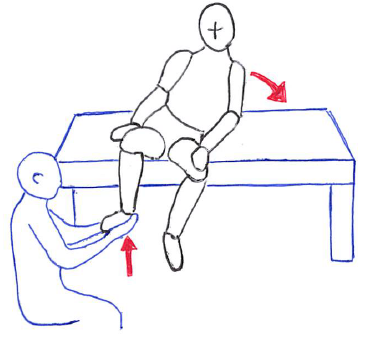
左イラストは、セラピストが骨盤を他動的に操作することで傾斜反応(を含む姿勢筋緊張)を評価している(体幹の崩れ方で筋緊張の低下を判定する)。
右イラストは、右下腿(非麻痺側)を浮かせる(股関節・膝関節屈曲)ことで立ち直り反応(を含む姿勢筋緊張)を評価している(左⇒麻痺側への体幹の崩れ方で筋緊張の低下を判定する)。
特に右イラストは強めな外乱刺激になるため、低緊張な人の評価に活用する場合は転倒に注意する。
※傾斜反応・立ち直り反応などの用語に関しては以下を参照
⇒『立ち直り反応(反射)・平衡反応 の違い{バランス検査/評価}』
これらの方法は、「座位姿勢から体重を麻痺側に移動させると健常者では体幹筋群や骨盤、股関節周囲筋群の筋緊張を増大させて動的座位姿勢を安定化させる」という考えから用いられる検査となる。
ただし、この検査では「筋緊張低下の程度を客観的に表現すること」が困難なため、評価では「静的座位から側方に重心移動を行わせたときに体幹が崩れる」のような具体的なコメントを記述することが必要となる。
筋緊張の亢進(過緊張)
筋トーヌスの亢進は、前述したように『痙直』と『固縮』に分けられ、各々の意味は以下の通り。
痙直とは:
痙直(spasticity)は『痙縮』や『痙性』などとも呼ばれる。
痙直状態とは、「急激な他動運動に対して、最初は抵抗が強いが、ある程度以上関節を屈曲すると、抵抗が抜ける状態(折りたたみナイフ現象:clasp-knife phenomenon)」を指す。
痙直は錐体路障害によって出現し、痙縮状態はすべての筋にみられるのではなく、特有な分布を示す。
※上肢では屈筋群、下肢では伸筋群に出現しやすい。
固縮とは:
固縮(rigidity)状態とは「関節の角度にかかわらず、他動運動に対して持続的な抵抗がある状態」を指す。
ちょうど鉛管を曲げる感じに似ているので『鉛管現象(lead pipe phenomenon)』とも呼ばれる。
あるいはパーキンソン病では、抵抗が歯車を回転させるようにガクン、ガクンと感じるので『歯車様固縮(cogwheel rigidity)』と呼ばれる。
・固縮は錐体外路障害によって出現し動作が緩慢となり、無動性を示す。
・腱反射は固縮のため出にくくなる。
・固縮は全身の筋にみられるが、一様に現れるのではない(一般に手首に早く現れることが多いと言われている)。
痙直と固縮を動画で紹介:
以下は痙直(折りたたみナイフ現象)と、固縮(歯車様固縮)を再現した動画である。
※最初が痙直(折りたたみナイフ現象)である。
※25秒からが固縮(歯車様固縮)である。
痙縮に対するボツリヌス注射(ボツリヌス療法)
痙縮は適切なリハビリテーションによって抑制できる場合もあるが、過度な痙縮に対しては薬剤を用いる場合もある。
例えば過度な痙縮に対して経口抗痙縮薬を使用されることがある。
ただし、副作用としての脱力感・眠気などにより、リハビリが阻害されたり、転倒の原因となる場合がある。
一方で、局所への治療方法として運動点ブロックやボツリヌス療法(注射)は前述した内服薬のような副作用を伴わない(ただし、ボツリヌス療法自体にも副作用や禁忌はあるが)。
また、効果も数カ月間持続するため、痙縮の治療には有用だとされている。
ボツリヌス療法の効果・適応・禁忌・副作用など徹底解説!
各種障害における筋緊張変化まとめ
以下は、各種障害における筋緊張の変化をまとめた一覧となる。
~『平山恵造:神経症候学.文光堂,1977』より引用~
| 伸展性 | 被動性 | 腱反射 | |
|---|---|---|---|
| 錐体路障害 | ↑(過伸展) |
↑(弛緩性) または ↓(痙性) |
↓ または ↑ |
|
錐体外路障害 パーキンソニズム (振戦麻痺) アテトーシス |
不変
↑(過伸展) |
↓(固縮)
↓ |
------ |
| 小脳障害 | 不変 | ↑(弛緩性) | |
| 後索障害 | ↑(過伸展) | ↑(弛緩性) | ↓ |
| 末梢神経・筋障害 | ↑(過伸展) | ↑(弛緩性) | ↓ |
ここまでと重複した記載がほとんどだが、念のためもう一つ一覧表を記載しておく。
~『リハビリテーション医学テキスト』より引用~
| 項目 | 痙縮 | 固縮 |
|---|---|---|
|
相動性(phasic) 閾値が低い |
持続性(tonic) 閾値が高い |
|
| 腱反射 | 亢進 | 低下しているものが多い |
| クローヌス | (+) | (-) |
| 折りたたみナイフ現象 | (+) | (-) |
| 鉛管様現象 | (-) | (+) |
| 歯車様現象 | (-) | (+) |
| バビンスキー徴候 | 多くは(+) | (-) |
筋緊張評価に重要な『深部腱反射』についての補足
深部腱反射検査は筋緊張異常を判定する垂要な検査である。
※詳しくは後述するリンク先も参照してみてほしい。
痙縮は「速度依存性の筋緊張亢進」であるため、この深部腱反射の程度により
痙縮の程度を判定することが可能である。
筋固縮は「長さ依存性の筋緊張の亢進」であるため、筋固縮の程度は深部腱反射よ
りも他動的な筋伸張における抵抗感の程度が反映する(そのため、筋固縮では深部腱反射が亢進する場合低下する場合とさまざまである)。でもって、他動運動時に生じる鉛管様現象などの方が固縮の指標となり得る。
弛緩のように筋緊張が低下している場合は、深部腱反射が減弱もしくは消失する。
ただし、筋緊張が高度に亢進している場合であっても、腱への叩打刺激による筋伸張が生じない(つまり深部腱反射が低下する)場合もある点は、頭の片隅に入れておいても損はない。
関連記事
評価:筋緊張テスト(筋トーヌス検査)
「筋緊張の評価する際に、筋緊張を以下の3つに分類する」という考えを前述した。
①安静時 の筋緊張
②姿勢・体位性の筋緊張
③運動時 の筋緊張
でもって、この記事ではこの考えを基に「①安静時の筋緊張」「②姿勢・体位性の筋緊張」の検査について記載していく。
※「③運動時の筋緊張」に関しては補足程度に記載していない。
①安静時の筋緊張テスト⇒視診・触診について
安静時の筋緊張テストの基本は、後述する『他動運動を用いた検査(被動性検査)』である。
ただし、ある姿勢を保持させた状態(背臥位・座位・立位など)での筋緊張を、視診・触診にて観察することも組み合わせて評価しておく(特に視診は参考程度)。
触診では、から検者の手指全体で筋を圧迫するが、できるだけ軽く圧迫することで筋自体の弾性を判定する。
※筋緊張亢進を認める筋は、触診によってある程度の筋の容量(ボリューム)があり、また検者の手の圧を跳ね返すように反応することがわかる。
※筋緊張低下を認める筋は、「だらっ」とした感じである。また、筋を圧迫する検者の手の圧に対する跳ね返りが少なく、筋へ沈み込む感じがある。
①安静時筋の緊張テスト⇒被動性検査について
安静時の筋緊張テストの基本は、『被動性検査』とされている。
被動性検査の方法は以下の通り。
「対象者の四肢関節を動かすことで、検者の手に感じる筋の抵抗感を感じる方法」
具体的には、四肢の1つの関節に接する両部位を持ち、受動的にいろいろな速さで屈伸・内外転・回旋の他動運動を行うことによって検査する。
~被動性検査の一例を動画で紹介~
上肢・下肢における被動性検査の一例を動画で紹介してみる。
以下が「上肢の被動性検査」になる。
以下は「下肢の被動性検査」になる。
~被動性検査の判定基準:モディファイド アシュワース スケール(MAS:Modified Ashworth Scale)について~
痙直の程度を評価する方法は『アシュワース スケール(AS:Ashworth Scale)』がよく知られており、これを立野が一部改変し、段階づけを0~4の5段階で筋緊張を評価している。
| グレード0 | 筋緊張なし。 |
| グレード1 | 四肢を伸展や屈曲したとき、引っかかるような筋緊張を呈する軽度の増加。 |
| グレード2 | 筋緊張はより増加しているが、四肢は容易に屈曲できる。 |
| グレード3 | 緊張の著しい増加で他動的に動かすことが困難。 |
| グレード4 | 四肢は屈曲や伸展時に固い。 |
でもって海外では、「アシュワース スケール変法」として『モディファイド アシュワース スケール(MAS:Modified Ashworth Scale)』が発表されている。
※MASではグレード1+が追加され、6段階評価となっている。
| グレード0 | 筋緊張増加なし。 |
| グレード1 |
わずかな筋緊張の増加: 四肢の屈曲や伸展の最終の可動域で最小の抵抗感。 |
| グレード1+ |
わずかな筋緊張の増加: ROMの半分以下の可動域を通して最小の抵抗感。 |
| グレード2 |
より著しい筋緊張の増加: ROMのほとんどの範囲で抵抗感、しかし関節運動は容易。 |
| グレード3 |
著しい筋緊張の増加: 他動運動困難。 |
| グレード4 | 患側四肢の屈曲または伸展が固い。 |
~被動性検査を実施する際の注意点~
- 心身ともにリラックスした状態で評価する:
リラックスできていないと、正確な検査ができない。
※意外と(触れられることに対して無意識に)緊張してしまっている場合がある。
- 臥位で評価することが望ましい:
臥床させた状態で検査するのが望ましい。
それは坐位や立位をとらせることにより、それ自体による緊張が高まるためである(姿勢性緊張)。
~被動性検査以外の安静時筋緊張の評価~
- 筋の伸展性
- 筋の形態上の変化(視診)
- 筋の硬さ(触診)
筋緊張の評価テストとして、『被動性検査』は最も一般的に行われている方法である。
しかし、前述したように筋緊張の観察方法は一つではないので、「(被動性検査を含めた)安静時筋緊張の評価」では筋緊張の一側面をみているにすぎない。
また、ベッドサイドで簡単に評価できる点がメリットだが、定量的ではないというデメリットもある。
②姿勢・体位性の筋緊張テスト
姿勢・体位性筋の筋緊張テストは、以下の状態の評価を指す。
「休止状態でないある一定の位置におかれた筋肉が、その新しい位置に適合したときにみられる筋緊張の状態」
具体的には、患者の姿勢または体位をいろいろと変化させ、そのときに検者が患者の四肢または体幹を他動的に動かして、検者に感じる抵抗の状態を検査する。
姿勢・体位性筋緊張の判定基準:
姿勢・体位性筋緊張は4種類に区別する。
- 正常な姿勢トーヌス:
いろいろな姿勢変化に対して、すみやかに反応し、ただちに筋の調整が行われる状態である。
- 痙性(spasticity)あるいは固縮(rigldity):
姿勢の変化に対し過度な抵抗を示し筋の調整が遅延する状態である。
- アテトーシス(athetosis):
姿勢の変化に対して間欠的に過度な抵抗を示す時期と、その抵抗がまったく消失する時期が交互に繰り返される状態である。
- 弛緩性(Haccidity):
姿勢の変化に対して、過度な抵抗の欠如(無緊張)と関節の過伸展性がみられる状態である。
以上のような筋緊張のタイプ・強さ・分布状態などを検査し、記録する。
補足:③運動時の筋緊張の評価に関して
Andre-Thomasは筋緊張の観察方法を「安静時の筋緊張」「姿勢・体位性の筋緊張」「運動時の筋緊張」に分類していると前述した。
でもって、この記事では「運動時の筋緊張」における評価については言及していないが、運動時の筋緊張は動作分析によって評価することになる。
※動作分析によって様々な評価・仮説を立てていくことになるが、その中で筋緊張も評価していくという事になる。
筋緊張検査の記載方法(レポート記載用)
補足として、「筋緊張検査の記載方法」の例を記載しておく。
※実習のレポート作成などの参考にしてみてほしい。
~『PT症例レポート赤ペン添削 ビフォー&アフター』より~
筋緊張検査の例①
筋緊張検査
伸張性はModified Ashworth Scale(MAS)で評価した。
| 足関節 | 膝関節 | |
|---|---|---|
| 触診 | 麻痺側下腿三頭筋は非麻痺側に比べて硬かった | 左右差なし |
| 被動性 | 麻痺側足関背屈時に痙性がみられた | 麻痺側膝関節屈曲時に痙性がみられた |
| MAS | 下腿三頭筋:2 |
大腿四頭筋:2 ハムストリングス:1+ |
※筋緊張検査と記載したうえで、MASに関しては「伸張性はModified Ashworth Scale(MAS)で評価した。」などと細かく解説している。
※この記事では詳細に掲載していないが、MASは各筋に対する検査方法がある。
※でもって、上記(例①)では各筋のMASを数値化しているのだが、各筋に対するMASの方法を一般的な理学療法の評価本を参考にしてみてほしい(どんな評価本でも記載されていると思う)。
筋緊張の検査②
筋緊張検査(MAS)
- MAS:1+
左上下肢で軽度の筋緊張増加があり、左肘関節(屈曲)および左膝関節(屈曲)で折りたたみナイフ現象あり。
※例①に比べて、非常にシンプルな記載方法と言える。
※(「非麻痺側と比較した」などの記載はないが、非麻痺側をザックリと上下肢まとめて「MAS1+」と表現し、補足を付け加えている。
姿勢反射と筋緊張
高位レベルの姿勢反射・反応は正常な筋緊張が備わっていることが重要である。
筋緊張の亢進 or 著しい低下があると、姿勢調節は困難となる。
なので、以下などでは姿勢反射障害がみられる。
・脳血管障害に起因する錐体路障害
・大脳基底核病変のパーキンソン病
・小脳・脊髄性の失調症
・脱髄疾患である多発性硬化症などの神経疾患
姿勢反射という用語に関しては以下の記事でも深堀しているので、興味がある方は合わせて観覧してみてほしい。
姿勢反射とは!? 立ち直り反射も含めて解説
関連記事
筋緊張を語る上で『姿勢筋緊張』なる用語は避けては通れない。
そんな『姿勢筋緊張』に関して詳しく解説した記事が以下になる。
姿勢筋緊張って何だ?
脳卒中片麻痺患者に適用される機能評価法の一つである『SIAS』には、ここで述べた「筋緊張の評価項目」が含まれており、スコア化されている。
SIASについては以下で紹介しているので、興味がある方は参考にしてみてほしい。
SIAS(脳卒中の機能評価法)を解説
以下の記事は、脳卒中片麻痺に関連する用語や評価などをまとめた記事になる。
合わせて観覧してもらう事で、理解が深まると思う。