この記事では『メタボリックシンドローム』という用語について記載していく。
目次
「メタボリックシンドローム」という用語が出来た背景
一昔前(1980年代)、糖尿病・高血圧症・脂質異常症(高脂血症)などの代表的な生活習慣病は単独でも虚血性心疾患にかかり易いという意味での危険因子とされていた。
でもって、上記の生活習慣病が数多く重複して合併した状態は、虚血性心疾患(狭心症や心筋梗塞)合併の高リスク状態だ得るとする「多危険因子症候群(マルチプルリスクファクターシンドローム)」という考え方が提案された。
このような多重危険因子症候群の一つとして提案されたのが『メタボリックシンドローム』である。
※つまり「多重危険因子症候群=メタボリックシンドローム」ではなく、「多重危険因子症候群の一つがメタボリックシンドローム」である。
※なので、メタボリックシンドロームよりも有益な指標が発見された場合は、メタボリックシンドロームという表現や指標は使用されなくなる可能性もある。
メタボリックシンドロームの疾患概念
冒頭の内容と重複する部分もあるが、メタボリックシンドロームの疾患概念を記載していく。
メタボリックシンドロームとは以下を指す。
※引用文献『メタポリックシンドローム診断基準検討委員会:メタボリックシンドロームの定義と診断基準.日本内科学会雑誌94:188-203,2005』
上記は少し難しい表現であるが、前述したように高血圧・肥満・脂質異常症・糖尿病などの症状を複数もつ状態をメタボリックシンドロームと考えるとイメージしやすい。
でもって、メタボリックシンドロームは内臓脂肪蓄積に関係が深いため内臓脂肪症候群ともいわれる。
先ほどの定義に「心血管病易発生状態」と記載されているように、メタポリックシンドロームをもつ場合には心イベントの発生率が高くなるといわれている。
※少し難しい表現として「内臓脂肪が増加することにより、高血圧症、高中性脂肪血症、低HDLコレステロール血症、高血糖に繋がり、心血管疾患のリスク上昇となる」と考えられている。
また、先ほどの定義に「インスリン抵抗性」と記載されているように、糖尿病にもつながり易い。
関連記事⇒『糖尿病はサイレントキラー!重症化する前からの対策が必須な件!(糖尿病まとめ)』
メタボリックシンドロームの診断基準
メタボリックシンドロームの診断基準は異なっており、日本では以下の診断基準が考案されている。
|
必須項目: ・ウエスト周計 男性85cm・女性90cm |
|
上記に加えて以下の3つのうち2つ以上: 1.中性脂肪150mg/dl以上またはHDLコレステロール40mm/dl未満 2.収縮期血圧130mmHg以上または拡張期血85Hg以上 3.空腹時血糖110mg/dl以上 |
※必須項目としてウエスト周径が挙げられているが、可能な限りCTスキャンなどで内臓脂肪測定を行うことが望ましい
日本におけるめたぼっくシンドロームの診断基準は内臓脂肪型肥満を重要視した基準になっている。
※内臓脂肪型肥満に相当する腹囲が必須項目となっているのが特徴的。
内臓脂肪型肥満の判定基準における問題点
内臓脂肪型肥満の判定基準については、腹部CTにおる内臓脂肪面積である「内臓脂肪面積100㎡に相当するウエスト周径(腹囲)として決めたために、世界で唯一女性の腹囲が男性の腹囲よりも大きいという問題が発生してしまった。
でもって、国際糖尿病連合はアジア人の上半身肥満の判定基準を「腹囲 男性85㎝・女性80cm」を、日本も将来根拠のあるデータが出るまでこの基準に従うようにという勧告を出している。
※要は日本の「メタボリックシンドロームにおける腹囲数値の根拠」は不明確だということになる。
※なので、「こんな根拠の曖昧な数値」を使用しているメタボリックシンドローム検診なんて意味がないという声もチラホラ聞こえてきたりもする。
メタボリックシンドロームと特定健診
メタボリックシンドロームの概念も利用して、2008年(平成20年)から40歳以上を対象に特定健康診査・特定保健指導(メタボ対策)が始まっている。
ちなみに特定健診の項目は以下の通り。
基本的な項目(必須項目):
|
詳細な検診の項目:
|
メタボリックシンドロームの診断手順
前述した特定健診の一部情報を利用したメタボリックシンドロームの診断手順は以下の通り。
ステップ①:
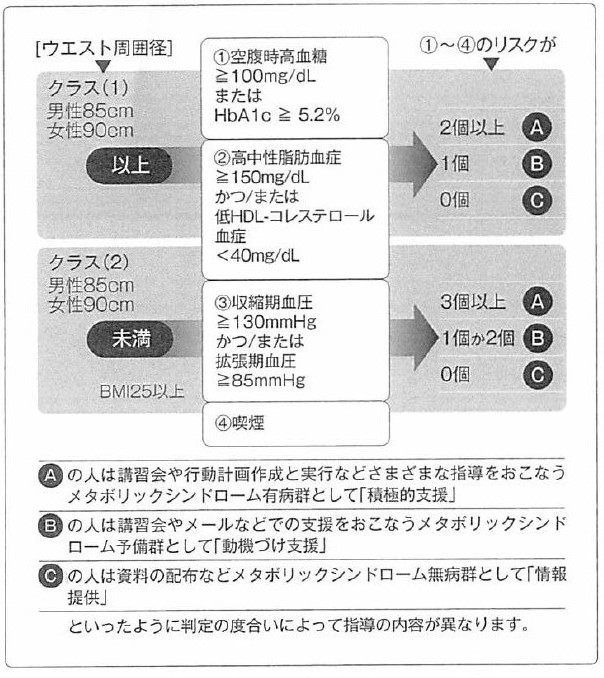
40~70際を対象に行う特定健康検査(内容は後述)の結果に基づき、内臓脂肪の蓄積に注目する立場から、腹囲と体脂肪蓄積に注目するBMI値からリスクを判定し、クラス分類を行う。
- クラス1
ウエスト周径(腹囲)男性85cm以上、女性90cm以上の上半身肥満がある。
- クラス2
ウエスト周径(腹囲)男性85cm未満、女性90cm未満で上半身肥満は無いが、男女ともBMI25以上の過剰脂肪蓄積の肥満がある。
ステップ②:
次の4項目のリスクから該当する数を求める。
- 脂質異状
中性脂肪150mg/dl以上 かつ/または HDLコレステロール40mg/dl未満の脂質異常症
- 血圧異状
収縮期血圧130mmHg以上、拡張期血圧85mmHg以上の高値正常血圧
- 血糖異状空腹時血糖
100mg/dl または HbA1c5.2%以上の高血糖
- 喫煙の有無
喫煙は①②③のリスクどれかがあった時に一つと数える
ステップ③:
各項目のリスクに応じて以下の3つに分類し、減量指導を行う。
- A:メタボ有病群
- B:メタボ予備軍
- C:メタボ無病群
特定健診における具体的なメタボリックシンドローム指導
クラス1ではリスク2以上、クラス2ではリスク3以上の場合は、A「メタボ有病群」として減量対策の積極的支援を行う大将軍の人で、対象者と一緒に減量計画を立て、計画の実施を直接指導し、実績評価についても直接的に指導を行うことになっている。
- クラス1ではリスク1、クラス2ではリスク1または2の場合は、B「メタボ予備軍」として減量対策の動機づけ支援を行う対象群の人で、対象者と一緒に減量計画を立て計画の実施は自主性に任せ、実績評価については間接的に指導することになっている。
- クラス1・2ともにリスク0の場合は「メタボ無病群」として情報提供を行う対象群の人で、対象者の基本的な生活習慣病について指導を行うことになっている。
メタボリックシンドロームにおける疾患別対策の概要
メタポリックシンドロームの治療は運動療法、食事療法、薬物療法が中心となる。
でもって、ここでは高血圧症・肥満・高脂血症にフォーカスを当ててリハビリ(理学療法)について解説していく。
高血圧
診察室において収縮期血圧140mmHg以上または拡張期血圧90mmHg以上を高血圧という。
※家庭においてはこれより低い、収縮期血圧135mmHg以上または拡張期血圧85mmHg以上で高血圧となる。
※診察室での血圧が正常でも家庭血圧が高いものを仮面高血圧と呼ぶ高血圧患者は(日本で)3000万人を超えるといわれ、心血管疾患の危険因子である。
高血圧のリハビリテーション:
一般に運動により末梢血管は拡張するが、心拍出量も増加するため血圧は上昇する。
したがって、高血圧患者に強度の運動は推奨できない。
運動療法の対象となるのは中等度以下の血圧値で心血管疾患のない高血圧患者であり、リスクの高い患者は事前にメディカルチェックを行って必要に応じて運動の制限や禁止などの対策を講じる。
運動強度は高負荷よりも比較的低負荷(最大酸素摂取量の40~60%)のほうがよいとされる。
運動療法による降圧効果は確立されており、運動は定期的に毎日30分以上を目標に行うが、少なくとも10分以上の運動であれば合計して1日30分以上で目標を達成できたとしてよい。
運動の種類としてはウォーキング(脈がやや速くなる程度の速歩)のような『有酸素運動』が優れている。
これに除脂肪体重の増加や骨粗鬆症、腰痛を防止する効果のある軽度のレジスタンス運動、および関節の可動域や機能を向上させるストレッチ運動を補助的に組み合わせるのが一般的なスタイルとなる。
※もちろん、食事療法とも組み合わせる必要あり!!
高血圧に関しては以下の記事も参照してみてほしい。
肥満
脂肪組織が過剰に蓄積した状態を肥満という。
肥満の90%以上は原発性肥満であり、食習慣・運動不足・精神的要因などが複雑にからみあって生じる。
肥満のなかでも皮下脂肪型肥満に比べ内臓脂肪型肥満のほうが、耐糖能異常・脂質代謝異常などをきたしやすい。
肥満の計算には体容積(肥満)指数bodymassindex(BMI)が用いられる。
BMI=体重(kg)/(身長(m))2で求められ、日本ではBMI25以上を肥満と定めている。
※ちなみに米国では30以上が肥満。
肥満のなかで健康障害を合併または合併が予測され、医学的に減量を必要とする病態を『肥満症』という。
肥満は糖尿病・脂質異常症・脂肪肝・高血圧虚血性心疾患・腰痛・変形性関節症などさまざまな病気との関連が深く、治療を必要とすることが多い。
肥満の原因は主として摂取エネルギーが消費エネルギーを上回ることであり、肥満の解消には消費エネルギーを増やすことよりも摂取エネルギーを減らすほうが容易とされている。
要は頑張って運動するよりも、食べる量を減らす方が簡単という事。
経験した人なら分かると思うが、ケーキ1個食べただけで物凄いカロリーを摂取してしまう一方で、同様なカロリーを消費しようと思った場合かなりの時間を運動に費やさなければイーブンにならない。
肥満のリハビリ:
運動療法は筋の異化を防止し、インスリン抵抗性を改善する。
インスリン抵抗性が改善すれば中性脂肪も減少し、低密度リポ蛋白質(LDLコレステロール)の低下や高密度リポ蛋白質(HDLコレステロール)の上昇を介して動脈硬化の改善をもたらす。
運動は歩行などの有酸素運動を基本として、最大酸素摂取量の50%以下の負荷で1回30~60分、週3~5回以上行う。
1日の運動量は最低7000歩、できれば10000歩以上を目標とする。
脂質異常症
脂質異常症は以下のいずれかに該当するものを指す。
- LDLコレステロール140mg/d/以上
- HDLコレステロール40mg/d/未満
- 中性脂肪値150mg/d/以上
脂質異常症は動脈硬化を引き起こし、虚血性心疾患の合併率を上昇させる。
また、HDLコレステロール40mg/dl未満を低HDLコレステロール血症といい、脂質異常症の有無にかかわらず虚血性心疾患の危険因子となる。
食事療法として総カロリーの制限、コレステロールの制限などが行われる。
脂質異常症のリハビリテーション:
運動療法は中性脂肪を下げ、HDLコレステロール値を上昇させる。
運動開始当初はエネルギー源として血中ブドウ糖が使用されるが、運動開始後20分を過ぎると脂質の利用が多く通るため、運動は最低10分、できるだけ20分以上継続して行う。
運動負荷量、頻度は肥満症と同じであり、最大酸素摂取量の50%以下の負荷で、週3~5回程度行う。
※運動種類としては速歩・ジョギング・水泳・サイクリングなどが良い。
関連記事
⇒『生活習慣病って何だ?』