この記事は、バイタルサインの一つである『脈拍(pulse)』について解説していく。
心拍数(脈拍)とは
心拍数(heatrate:HR)は一定時間内に心臓が拍動する回数であり、「一般的には1分間に心臓が拍動した回数(拍/分)」を計測する。
でもって、心拍数を正確に測定するには心電図が用いられる。
ただし理学療法士・作業療法士は、(心電図を用いずに)簡便に心拍数を評価するために脈拍(pulse rate)を計測することが臨床では多い。
※「心拍数」を計測する手段の一つに「脈拍測定」がある
※循環器障害がない健康な人では、心拍数と脈拍数は同じ計測値を示す。
脈拍数の基準値
脈拍数の基準値は以下の通り。
脈拍数の正常値:
・60~80回/分
※ただし、乳幼児では100回/分以上でも問題ない。
脈拍数の異常値:
・100回/分は頻脈
・60回/分は徐脈
心拍数(心臓の収縮)は自律神経によってコントロールされている
心臓の収縮は、自律神経によってコントロールされおり、具体的には以下の相関関係にある。
・交感神経が活発になる⇒脈拍数は増える
・副交感神経が活発になる⇒拍動数は減る。
そのため、一般的には交感神経の活発な昼間は拍動数が多く、副交感神経が活発になる夜には拍動数が減るという理屈が成り立つ。
また、心拍数が極端に増えるのは、運動したときや緊張したときなどだ。
運動による脈拍数上昇の機序は以下の通り。
- 運動をするとからだの筋肉の酸素が盛んに消費され、血液中の酸素が不足する。
- その情報が脳の視床下部を通して、交感神経に伝わり、消費した酸素を補うために、たくさんの血液を送り出そうとする
- 結果的に、心拍数が多くなる。
また、私たちは緊張したり、何か興奮するようなことがあると、ドキドキして脈拍数も上がりますが、これは交感神経が高ぶるためである。
脈拍数の測定方法
脈拍数の基本的な測定法は以下の通り。
- 橈骨動脈は、一番測定され易い部位である。
- 脈拍計測では、脈拍数だけ計測するのではなく、不整の有無と程度、拍動の強さも評価する。
- 15秒間に数えた拍動数を4倍、または30秒間に数えた拍動数を2倍して、1分間あたりの脈拍数を計算するのもOK。
※ただし、拍動の不整(不整脈)がない場合に限る。
- 検者は示指、中指、薬指を橈骨動脈の部位に当て、拍動の不整の有無を確認しつつ、1分間あたりの拍数を数えます。
脈拍をどこで測定するか?
脈拍は、本来は何処で測定しても同じはずだが、血管が狭まり血流の流れが悪い個所があると左右や上下の末端で大きな差が出る。
従って、これら「測定箇所によって差が出る場合」は、疾患の影響を受けていない(あるいは受けにくい)部位、触知し易い部位を定めておき、常に同一部位で測定する。
回数・リズムを測定することで、心臓や甲状腺に関わる病気、貧血、発熱の早期発見につながることがある。
脈拍は、色んな部位で測れるよ
脈拍は橈骨動脈以外でも以下などで計測できる
(画像引用:図解理学療法検査・測定ガイド第1版)
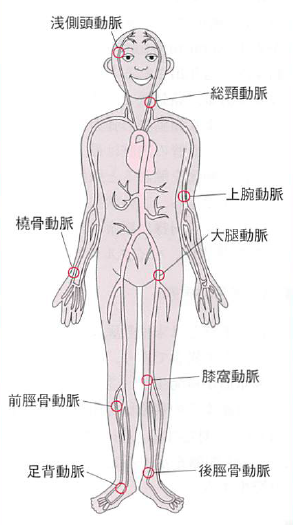
・頚動脈
・上腕動脈
・大腿動脈
・膝窩動脈
・後脛骨動脈
・足背動脈
・・・・・・・・など
でもって、必要に応じて他の動脈や、左右の同じ動脈上肢と下肢の動脈で別々に計測して結果を比較する。
慢性閉塞性動脈硬化症や重度の糖尿病などで末梢循環障害がある場合は、障害がある部位とない部位の脈拍を計測して比較する。
例えば以下な感じ。
脈拍に異常が生じる疾患例
あくまで一例ではあるが、脈拍に異常が生じる疾患としては以下などがあげられる。
|
頻脈(100回/分以上) |
肺炎・心筋梗塞、肺梗塞、肺塞栓、脱水、発熱、貧血、敗血症、出血によるショック、甲状腺機能亢進症 |
|
徐脈(60回/分以下) |
低体温、甲状腺機能低下症、新疾患、薬物など。刺激伝導系の問題で起きるひどい徐脈は人工ペースメーカーを植え込む。 |
|
脈が抜ける |
心臓の収縮のリズムが一瞬乱れる(期外収縮)ために起こる動悸を訴えることが多い。 |
|
リズムがずっと不規則 |
心房細動の可能性。 動悸、めまいなどが起きることもあるが多くは無症状 |
関連記事
以下には、血圧も含めた『バイタルサインの基準値』を総まとめしているので、合わせて観覧してみてほしい。