この記事では『糖尿病』の概要に関して、「いかに糖尿病が恐ろしいか」にもフォーカスしつつ解説していく。
もし糖尿病予備軍、あるいは初期の糖尿病と診断された方は、糖尿病を軽視せず、改善に努めてほしい。
目次
糖尿病は「サイレントキラー」である
『肝臓』は別名、「沈黙の臓器」と呼ばれたりする。
肝臓に異常が起こっても、それが症状として現れないため、症状を自覚したころには「既に肝障害が進行していた」などといった事も起こり得る(なので、定期検診は重要だ)。
関連記事⇒『肝臓について解説するよ』
個人的には数年前、訪問リハビリ先の「利用者さんの妻」が肝胆癌で亡くなったのを今でも覚えている。
いつも笑顔で、尚且つ人格者で尊敬できる人だった。
キビキビと利用者さん(夫)の介護や家事をしていたが、「偶然、知人が病気になったことがきっかけで、人間ドックにでも行ってみるか」といった軽いノリで受診したところ、肝胆癌と診断され、みるみる状態が悪化し亡くなってしまった。
糖尿病はサイレントキラー
初っ端から余談をしてしまったが、それには意味がある。
沈黙の臓器である『肝臓』が「症状が出始めてからでは既に手遅れ」なことがあるのと同様に、『糖尿病(高血糖)』も自覚症状は殆どない(軽症であれば特に)。
で、ある程度糖尿病が進行した際に現れる『合併症』は命に関わるため、糖尿病は「サイレントキラー(音も無く近づいてくる死神)」と表現しても良いのではないだろうか?
合併症に関しての詳細は後述するが、糖尿病には以下の様に多くの合併症を誘発する危険性を持っている。
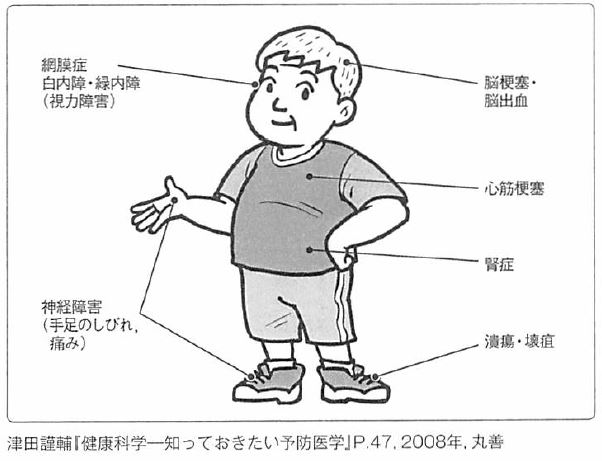
糖尿病の三大合併症(国家試験でも出るくらい有名な合併症):
- 神経障害
- 網膜症
- 腎症
糖尿病であると増える病気(広義な合併症):
- 血管性疾患(動脈硬化・脳梗塞、心筋梗塞・閉塞性動脈硬化症など)
- 感染症
- 骨粗鬆症
- 認知症
・・・など。
重複するが、合併症の多くは無症状で進行し、症状があらわれてときには危険な状態なことも多い。
「血糖」とは? 「血糖コントロール機序」と「高血糖になる要因」
『血糖』とは以下を指す。
血糖が高ければ「高血糖」、低ければ「低血糖」と表現する。
でもって、この記事で解説している『糖尿病』は「高血糖な状態」を意味する。
なぜ血糖値が高くなるの?
糖尿病は「血糖値が高くなりすぎる病気」である。
でもって、血糖が高くなる人とならない人の違いは「インスリンが適度に分泌されているか」や「インスリン抵抗性がどの程度か」である。
いずれにしてもポイントは、『(脾臓から分泌されるホルモンである)インスリン』である。
で、健康な人の血糖調整は以下の機序でなされる。
- 食事を吸収する:
食事は、胃や腸などの消化管でブドウ糖などの栄養素に分解され、体内に吸収される。血液中にブドウ糖が増え、血糖値が上がる。
↓
- インスリンが分泌される:
膵臓が血糖値の上昇を感知してインスリンを血中に分泌する。
↓
- 血糖を取り込む:
インスリンの作用で、血糖が肝臓や筋肉に取り込まれ、消費される(余った血糖は、脂肪組織に脂肪として蓄えられる)。血糖が減る(血糖が下がる)。
しかし残念なことに、糖尿病では上記の機序通り血糖調整が起こりにくくなってしまう。
高血糖になる要因
先ほどもチラッと記載したが、高血糖になる要因は以下の2つである。
- インスリンの分泌能低下(インスリンが十分に分泌されない):
膵臓におけるインスリンの分泌能が弱く、インスリンの分泌量が十分でないことは、高血糖の要因となる。主に遺伝的な体質が原因とされている。
ちなみに、全くインスリンが分泌されない糖尿病を(後述するが)『Ⅰ型糖尿病』と呼ぶ。
- インスリン抵抗性(インスリンの効きが悪くなる):
内臓脂肪など体内の脂肪が多すぎるために、インスリンが効きにくくなっていることは、高血糖の要因となる。主に食生活など生活習慣の乱れが原因とされている。
糖尿病の診断基準
糖尿病は「高血糖な状態」を指すと前述した。
でもって、糖尿病であると診断するたには「高血糖な状態かどうか」を血液検査による『血糖値』と『HbA1c(ヘモグロビンエーワンシー)』で調べることになる。
~『血糖値』による判定基準~
血液検査によって測定される「血糖」は、食事の影響を受ける(食前・食後のどちらで測定するかで数値が異なる)。
でもって、血糖値は以下などの測定方法がある。
- 空腹時血糖値:
検査当日の朝食を抜いた空腹の状態で測定した血糖値を指す。血糖値が126以上であれば糖尿病型と判断。
- 負荷後2時間血糖値:
検査当日の朝まで10時間以上絶食した空腹のままにし、次にブドウ糖液(砂糖水のようなもの)を飲んだ後(ブドウ糖負荷後)2時間が経過した時点の血糖値を指す。血糖値が200以上であれば糖尿病型と判断。
ちなみに正常型の基準は以下の通り。
~HbA1cによる判定基準~
前述した『血糖』は食事の影響を受けるのに対して、『HbA1c』は影響を受けない。
っというのも、HbA1cは以下を意味する。
検査結果から過去1~2ヵ月間の血糖の状態が分かり、血糖が続くと高くなる。
直近の血糖の影響を受けにくい。
よくクライアントさんで「前日は食事量を控えて、血液検査に臨んだよ」とおっしゃる方がいるが、上記のように「Hba1cの値は直近の血糖の影響を受けにくい」ので、この努力はあまり功を成さないと思われる。
少し話が脱線したがHba1cによる糖尿病の判定基準は以下の通り。
ちなみに、「血糖値では糖尿病型だがHbA1cは正常」(あるいは、その逆)という結果な事もあり、その際は「糖尿病疑い」として再検査となるケースもあったりする。
糖尿病の種類
糖尿病は以下の2種類に大別される。
- I型糖尿病:
インスリン(血糖を低下させるホルモン)が全く分泌されない糖尿病を指す。感染や自己免疫、遺伝的な要因で発症する。インスリンが全く分泌されなくなり、治療にはインスリンの注射が必要。
- Ⅱ型糖尿病:
インスリンの分泌はあるが、「インスリンの分泌が不十分」あるいは「インスリンの効きが悪い」糖尿病を指す。生活習慣や遺伝的な要因によって発症する。
ここから先は、Ⅱ型糖尿病にフォーカスして解説していく。
Ⅱ型糖尿病をザックリと2つのタイプに分ける
Ⅱ型糖尿病をザックリと以下の2つのタイプに分けるという考え方がある。
- 糖尿体質タイプ:
家族歴として、血縁に糖尿病になった人がいる(つまり遺伝的に糖尿病になりやすい体質を持っている)タイプを指す。
遺伝が主要因なため、痩せている場合が多い。
- 肥満タイプ:
肥満やメタボリックシンドロームが糖尿病の要因であるタイプ。
遺伝的に糖尿病になり易い体質を持っている訳ではないため、肥満やメタボを解消するような対策(食事や運動)を、いかに初期から実施するかが重要となる(もちろん、糖尿病体質タイプも食事・運動は大切だが)。
もちろん「家族歴がある」+「肥満・メタボ」⇒『混合型タイプ』な糖尿病者も存在する。で、このタイプの糖尿病が一番危険なのは言うまでもない。
あるいは、「糖尿体質タイプ(遺伝的に糖尿病になり易い体質)」であっても、高血圧や脂質異常症も遺伝している人(つまり、やせタイプでインスリン分泌能が低下しており、尚且つインスリン抵抗性もある状態な人)も存在する。
「糖尿体質タイプ」について深堀り
遺伝的な要素で糖尿病を発症するタイプを指す(「糖尿体質タイプ」というのは俗称で、専門用語ではないので注意)。
「遺伝的な要素」とはつまり「もともとインスリンの分泌能が低下している(血糖値の上昇を感してインスリンが分泌されるが、タイミングが遅かったり量が少なかった入りする)といった要素」を指す。
インスリンンが不足している状態なため、肝臓などが糖を取り込めない(=高血糖な状態が続く)。
インスリンの分泌能が生まれつき弱いため、糖尿病予備軍では食前・食後にかかわらず普段から血糖値は高めである。
空腹時でも血糖が高めなのが特徴である。つまり、健康診断などの血液検査で気づきやすい(前述した、糖尿病の診断基準に引っかかり易い)。
要するに「(肥満タイプに比べて)高血糖は治りにくいが、早期発見しやすく、早めに治療に取り組みやすいタイプ」と言える。
※糖尿病になり易い体質だと自覚することで、生活習慣を他者以上に是正することで糖尿病を予防しやすい。
※ちなみに私の家系は、父親(や父方の祖父・叔母)は糖尿病であり遺伝的に糖尿病になり易い体質だと思われる。
また、肥満タイプに比べて(高血圧や高脂血症を合併していない場合は)糖尿病の進行が緩やかである。なので糖尿病と診断されてから、前述した『三大合併症』や血管性疾患(動脈硬化・脳梗塞・心筋梗塞・閉塞性動脈性硬化症)が生じるまでに時間がかかる(あるいは悪化スピードが緩徐である)のが特徴と言える。
「肥満タイプ」について深堀り
「遺伝的な要素以外」の様々な要因で「インスリン抵抗性」が強いことにより糖尿病を発症するタイプを指す(「肥満タイプ」というのは俗称で、専門用語ではないので注意)。
肥満タイプは「インスリン抵抗性が強い」ので、「十分なインスリンが分泌されているにもかかわらず、肝臓や筋に糖を十分に取り込めない状態(=高血糖)」と言える。
肥満タイプは、食べすぎが原因であることも多いため、ますます血糖値が上がり易くなってしまう場合が多い。
「糖尿体質形タイプ」の特徴が「食前・食後にかかわらず普段から血糖値は高め」なのに対して、
「肥満タイプ」は『血糖スパイク』が特徴と言える。
血糖スパイクとは以下の通り。
つまり、肥満タイプの人は「血糖の乱高下⇒血管を傷つける⇒動脈硬化』と進行しやすいタイプとも言える。
あるいは肥満タイプは、糖尿病のみならず高血圧や脂質異常症も伴っている場合が多く、そういった意味でも動脈硬化に繋がり易い。
一般的な健康診断では空腹時血糖値を調べる多い。
っとなると、肥満タイプの人(血糖スパイクが特徴な人)は見過ごされ、早期発見されにくいことが多い。
肥満タイプは、食生活を含めた生活習慣が密接に関係している場合が多いので、逆を言うと生活習慣を改めることで改善しやすい。
一方で、糖尿病の進行が(糖尿体質タイプよりも)早いため、生活習慣を早期に改めないと、手遅れ状態になるのも(糖尿体質タイプより)早い。
重複するが、肥満タイプは糖尿病の進行が(糖尿体質タイプより)早い。なので糖尿病と診断されてから、『三大合併症』や血管性疾患(動脈硬化・脳梗塞・心筋梗塞・閉塞性動脈性硬化症)の発症や悪化が早いのが特徴と言える。
国試にも出るよ!糖尿病の3大合併症
前述したように、糖尿病(血糖が高いこと)自体は症状を起こさないが、糖尿病による合併症が問題を引き起こすことになる。
でもって、合併症には以下の様に「急性合併症」と「慢性合併症」に大別される。
急性合併症:
- 糖尿性ケトアシドーシス(Ⅰ型糖尿病に多い。血糖300mg/dl以上で発症)
- 高血糖高浸透圧症候群(Ⅱ型糖尿病の高齢者に多い。血糖600mg/dl以上で起こる)
※また、「口や喉が渇く」、「体のだるさ」、「吐き気・嘔吐・腹痛」「多飲・多尿」も、糖尿病の急性合併症と言われている。
※重度な急性合併症は、放っておくと意識を失い、命に関わる場合もあるため注意!
慢性合併症:
高血糖が続くと血管が内側から傷つく。血管が狭くなったり、血栓が出来たりして血流が悪くなる。これらが積み重なって、以下の様な慢性合併症がおこる。
- 微笑血管症(3大合併症)⇒神経障害・網膜症・腎症
- 大血管症(動脈硬化症、悪化すれば脳梗塞・心筋梗塞・閉塞性動脈硬化症など)
糖尿病の3大合併症
糖尿病の3大合併症(神経障害・網膜症・腎症)について記載していく。
神経障害:
糖尿病の3大合併症のうち、最初に現れると言われているのが『末梢神経障害』である。
「高血糖」と「(末梢)神経障害」がピンと結びつかいない人もいると思ので理由を解説しておく。高血糖が長く続くと、多すぎる糖によって代謝異常が起こったり、(末梢)神経に酸素と栄養を届けるための血管の血流が悪化したりする。その影響で(末梢)神経が少しずつ壊れていく。
糖尿病初期の神経障害は、患者さん自身で気づきにくいことも多い(自覚できるレベルでは、既に神経がかなり破壊されてしまっている可能性も高い)。なので、医療機関で『深部腱反射(例えばアキレス腱反射)テスト』や『表在感覚テストや振動覚テスト(音叉の振動を感じる時間を調べる検査)』などを実施することも重要となる。
糖尿病性神経障害については以下の記事で深堀り解説しているので、興味がある方は参考にしてみてほしい。
⇒『糖尿病性ニューロパチ―(糖尿病3大合併症の一つ)を解説!』
網膜症:
末梢神経障害の次に現れる合併症が『網膜症』である。
目の網膜には、非常に細い血管が沢山ある。でもって、高血糖が続くと血管が詰まり、網膜にむくみや出血が起こる。
症状としては「視力低下」であり、悪化して大出血を起こすと失明する危険もある。
網膜症は、症状(視力低下)が自覚できた時点では既に網膜症がかなり進行しているため、症状を当てにしていると発見が遅れる。そのため、早期発見のためには定期的な検査が欠かせない(検査により、症状が出現していない初期段階においても、毛細血管にこぶが出来ていたりなどが確認できる⇒早期発見が出来る)。
腎症:
『腎症』も網膜症と同様に、末梢神経障害の後に訪れることが多い(網膜症と腎症、どちらが先に生じるかは個人差がある)。
腎症は自覚症状に乏しいため、定期的に尿検査をすることで早期発見する必要がある。
どうしても自覚症状が乏しいと軽視されがちであるが、重症化すると腎不全に陥り「人工透析」が必要となるので、可能な限り予防したいところである。
※腎不全に陥ったころから、ようやく「むくみ」「吐き気・下痢・嘔吐」「貧血「腹水(お腹が張る)」などの自覚症状が現れる。
ちなみに、腎機能は血圧の影響も受けやすいため、高血圧を伴うと早くから腎症が進む。なので生活習慣に注意し、(糖尿病を含めた)生活習慣病の予防に努めることが重要だ。
動脈硬化が進行する機序
高血糖が続くと、『アテローム硬化』と呼ばれる動脈硬化が進む。
アテローム硬化とは以下を指す。
アテロームが破れて血栓ができ、血管がふさがれると脳梗塞や心筋梗塞を引き起こす。
前述した「メタボタイプ」の糖尿病では血糖スパイク(血糖値の急激な乱高下)により動脈硬化が速く起こり易い。加えて、メタボタイプは生活習慣病として高血圧や脂質異常症も伴っている人が多く、これらの要素もアテローム硬化を進行させてしまう要因となる。
ちなみに余談として、動脈硬化を進行させる要因としては以下などが言われている。
- 内臓脂肪
- 血糖スパイク
- 腎臓障害
- 高血圧・脂質異常症などの生活習慣病
- 喫煙・大量飲酒・睡眠不足などの生活習慣の乱れ
- 歯周病
- 悪玉コレステロール
その他の慢性合併症について
ここまで微笑血管症(3大合併症)と大血管症(動脈硬化の機序)について解説してきたが、最後に「その他の慢性合併症」について記載しておく。
冒頭にも記載したように「糖尿病であると増えてしまう病気(広義な合併症)」として以下なども挙げられる。
- 免疫力の低下(水虫・膀胱炎・歯周病など)
高血糖では白血球の働きが低下するのに加え、神経障害や血流障害、加齢などの要因が重なり合うことで免疫力が低下する。そうなると皮膚や尿路の感染症(水虫や膀胱炎)が起こったり、肺炎などの感染症が重症化しやすくなる。また、歯周病も糖尿病に起こり易い感染症の一つである(免疫力の低下によって歯周病菌の増殖を抑える力が弱まり、歯周病になるリスクが高まる)。歯周病は「単なる口腔のトラブル(歯がしみる・歯茎が出血する・口臭が強くなる)」と安易に考えてしまいやすいが、最近では全身に影響することも分かってきている。また、最近の研究では歯周病の持つ毒素が血中に入り込み、インスリン抵抗性を高めて血糖に影響することが分かっている。つまり「歯周病を予防することは糖尿病を予防することにもつながる」と言い換えることが出来るかもしれない。
ちなみに、感染症を有していると、血糖値が不安定になったり、薬の効きが悪くなったりするので、更に合併症が進行するといった悪循環を形成してしまうことになる。
○関連記事
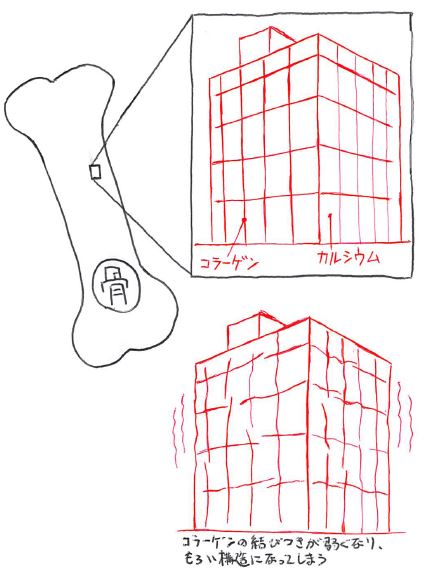
- 骨がもろくなる(易骨折性)
コツの硬さ(質)をつくるのがカルシウムとコラーゲンである。で、古くなった骨を壊す「破骨細胞」と新しい骨を作る「骨芽細胞」がバランスよく働いて骨量(密度)を保っている。しかし糖尿病になると、骨が脆くなってします。
まずは、高血糖の影響によって「骨質を維持するコラーゲンが変質すること」が骨を脆くする要因となる。一方で、それを補おうとして、骨芽細胞(骨を作る細胞)の働きが高まるため、骨量は維持される。つまり、糖尿病初期においては「骨は脆くなっている(コラーゲンは変質してる)にも関わらず骨量は維持されている」といった状態にあるため、骨密度を検査しても異常が見つからないということになる。最終的には加齢による影響も加わり骨量も減ってきて骨密度検査にも引っかかってくるが、この時点においては「かなり骨が脆い状態に陥ってしまっている」と言える。
※以下の様に、カルシウム量は正常でも、コラーゲンの結びつきが弱くなることで、脆い構造になってしまっている。
対策としては、もちろん糖尿病治療は重要であるが、通常の骨粗鬆症対策として運動療法(骨を刺激する)・食事療法(カルシウムやビタミンDの補給など)も重要となる。また、「骨が脆くなってしまった状態の転倒=骨折」となるため、転倒予防対策(筋力増強をふくめたバランス練習・環境整備など)も重要となる。
○関連記事
⇒『バランストレー二ングを総まとめ!高齢者の転倒予防に効く!』
- 認知症
認知症は、糖尿病の人だけに起こる訳ではないが、「糖尿病の人は、そうでない人に比べて2~4倍多く認知症が進みやすい」という文献もある(詳しくは、糖尿病が無い人に比べて約2倍、治療でインスリン注射を使っている人だと約4倍多く、アルツハイマー型や脳血管性の認知症を発症すると言われている)。
そもそも、認知症は「加齢」や「体質など遺伝的な要因」によって発症するが、それに糖尿病の「著しい高血糖、(服薬による)重症の低血糖」「インスリン抵抗性が高い状態」「脳血管障害」が加わることで進行しやすいと考えられている。
○関連記事
低血糖症状について
念のため低血糖症状についても解説していく。
糖尿病は「高血糖な状態」であるため、低血糖症状とは無縁な印象を持つかもしれない。
しかし、実際は「血糖を下げる薬剤」を治療で用いたり、尚且つ「体調不良などで食事量が少ない時」には低血糖を起こすことがある。
※血糖が安定していかったり、インスリン注射を用いているケースでも低血糖には注意が必要である。
先ほど、糖尿病(=高血糖)の急性合併症として以下などを上げた。
- 口や喉が渇く
- 体のだるさ
- 吐き気・嘔吐・腹痛
- 多飲・多尿
一方で、低血糖症状としては以下が挙げられ、重度化した症状では関わるケースが多い。
低血糖が生じたら、まずは糖分(チョコレートやジュースなど)接種が対策となる。
- 発汗
- 動悸・脈が速い
- 顔面蒼白
- 不安感
- 手や指の震え
↓
更なる低血糖(50mg/dl程度)によって生じる症状は以下になる。
- 頭痛
- 目のかすみ
- 眠気・生あくび
↓
更なる低血糖(50mg/dl以下)によって生じる症状は以下になる。
- 痙攣
- 異常行動
- 昏睡
糖尿病はサイレントキラー!重症化する前からの対策が必須な件!
「病気に気づいた時には手遅れだった」
そんな自体に陥るケースも多かったりする。
例えば、冒頭で私が体験した「訪問リハビリ利用者の奥さん(胆管癌)」などもその一つだ。
一方で、糖尿病は診断されてからといって手遅れになる疾患ではない。
むしろ逆に「自覚症状が無いため軽視されやすい」のだ。
しかし、この記事を観覧していただけると分かるように(進行すると)多くの合併症を引き起こしてしまう恐ろしい疾患であることも分かってもらえたと思う。
糖尿病はサイレントキラー(音も無く近づいてくる死神)なのだ。
この点を十分に理解し、医師の指示のもと、糖尿病について重要な『薬物療法』『食事療法』『運動療法』を実践してみてほしい。
糖尿病初期においては、兎にも角にも生活習慣を見直してみることが重要かもしれない。
この記事では、糖尿病を原因別に分けて解説するために「糖尿体質タイプ」「肥満タイプ」などと記載したが、実際はこれらが複合されているケースも多い。
私の父は「糖尿体質タイプ(家族にも糖尿病者がおり、インスリン分泌能も低い)」と「肥満タイプ」をも併せ持っている。
要は「もともと糖尿病になり易い体質にも関わらず、食べることが好きだし、甘いものも好き」なので、益々糖尿病を悪化させやすい。
いくら家族が食事を気にしても、隠れてお菓子を食べていたりする。
で、「糖尿病の恐ろしさ(将来の合併症)」を解説したところで「好きな事を我慢してまで長生きしたくない」という始末。
※その様な際は「最近は医学が進歩していて、簡単には死ねない。足が切断されたり、失明した状態で、美味しい食事すら一切食べれない(他者に完全管理されるので)ってケースに陥る可能性もあるんだよ」と極論を言ったりすることもある(すると黙るが、別に効果は少ないようである)。
なので自身が糖尿病と向き合いにくいことはもちろんのこと、(我が家のように)家族が苦労する場面も多々見受けられる。
あるいは、医学的な知識の無い家族であれば「今は別に体調が悪そうでもないし、口うるさく言うと機嫌を損ないそうだし、もう少し悪化して治療への自覚を持ってくれるまでは様子を見ようか」と安易に構えてしまうことがあっても、何ら不思議ではない。
しかし、(ここまで記載してきたとおり)糖尿病は実は恐ろしい病気なため、是非この記事を参考にしつつ、危機感を持って治療(や生活不摂生の是正)に取り組んでみてほしい。
どの医療機関を受診すれば良いのか?
健康診断などで糖尿病が見つかったとしたら、どの科を主治医にすれば良いのだろうか?
一般的に糖尿病は以下の科で診察してもらえる。
- 内科
- 糖尿病内科
- 内分泌化
・・など。
更に言えば、診察してくれる医師自体が糖尿病の専門医であることが望ましい。
ただし、ここまで記事を読み進めて頂けたなら分かるように、(糖尿病が進行してきた場合は)合併症まで考えると様々な全身症状と付き合っていく必要がある。
つまり、主治医である糖尿病専門医が、以下などの科と連携しながら治療にあたる必要がある。
- 神経障害に対して⇒神経内科・消化器内科など
- 網膜症⇒眼科
- 腎症⇒腎臓内科など
- 足病変⇒皮膚科など
- 感染症⇒皮膚科・内科など
重複するが合併症が現れた際は、専門的な治療が必要になる。
でもって、合併症ごとに、それぞれに合った診療科で適切な治療を受ける必要がある。
そして、その情報を主治医に報告し、連携したネットワークを築いておくことが大切となる。
血糖のコントロールの目標になる検査値
合併症の発症や進行を抑えるには、血糖をはじめ、血圧・体重・血中脂質ンコントロールが必要となる。
なので、これらをコントロールするための対策として以下の3本柱の治療を行うことになる。
- 食事療法
- 運動療法
- 薬物療法
でもって、上記によって以下の検査値を目標にすることで、「糖尿病の改善」や「合併症の予防」につなげていく。
- 血糖
- 体重
- 血圧
- 中性脂質
血糖の目標値
血糖のコントロールの指標にはHbA1c(ヘモグロビンエーワンシー)を用いる。
HbA1cは過去1~2か月間の平均血糖値を反映し、検査当日の食事や体調の影響受けにくいので目安として最適である。
※リハビリ職種も、患者さんから「今月の血液検査では血糖値が低かった」と報告された際も「HbA1cの数値はどうでしたか?」と必ず聞くようにしておこう(そうすると、実際は先月と今月で変化なし、あるいは悪化していることが分かることもある)。
HbA1cの目標値は以下の通り。
- 血糖値の正常化を目指すとき⇒6.0%未満
※適切な運動と食事だけで達成できる場合や、薬を使っても低血糖などの副作用が無く達成できる場合の目標
- 合併症を防ぐとき⇒7.0%未満
- 治療の強化が難しいとき⇒8.0%未満
※低血糖などの副作用や、その他のる鵜で治療を強めることが難しい場合の目標
体重の目標値
肥満や体重増加は糖尿病を悪化させる。
でもって標準体重である「BMI:22」を目標に減少していく。
※最近の体重計は、乗るだけでBMIも測定できたりするから22という数値をそのまま目標としても良い。
あるいは、「身長(m)×身長(m)×22」で目標体重を算出できる(例えば身長170cmの場合「1.7×1.7×22」で計算し、63.58kgが標準体重という事になる)。
肥満に関しては以下の記事でも解説しているので、併せて観覧してみて欲しい。
血圧の目標値
糖尿病のある人は、高血圧を伴うと動脈硬化や腎症が悪化しやすくなるため、血圧管理は大切となる。自宅で測定した場合は、以下の目標値になるようコントロールする。
- 収縮期(最大)血圧⇒130mmHg未満
- 拡張期(最低)血圧⇒80mmHg未満
血中脂質の目標値
血中脂質の異状は、動脈硬化を進行させる。特に中性脂肪が高い人は要注意。
- LDL(悪玉)コレステロール⇒120mg/dL未満
- HDL(善玉)コレステロール⇒40mg/dL以上
- 中性脂肪⇒150mg/dL未満
関連記事
⇒『糖尿病は運動が重要な件 | 運度療法のポイント、整理できてる?』
⇒『糖尿病性ニューロパチ―(糖尿病3大合併症の一つ)を解説!』