この記事では、仙腸関節テスト(検査)の精度を上げる方法として、複数の仙腸関節テスト(疼痛誘発テスト)の組み合わせを紹介していく。
仙腸関節に対する様々な検査法
仙腸関節の可動域は小さく、画像検査によってその障害を認めることは困難であるため、医療機関では仙腸関節の機能障害は軽視されることがある。
そして、画像検査の代わりに、様々な検査方法(評価方法)が存在する。
例えば、医師であれば仙腸関節のブロック注射を『診断的治療』として用いる場合がある。
また、厳密な検証と言う意味では、「生理食塩水と鎮痛剤の両方を仙腸関節へ注射してみる」というダブルブラインドテストがなされる場合がある(一般的ではないが)。
そして、「生理食塩水の注射では効果が無く、鎮痛剤では効果があった場合」にのみ仙腸関節原性と断定できる。
※ちなみに、テストでは患者にはどちらを注射したか説明しないためプラセボ効果が除外できる
※関連記事⇒『プラセボ効果まとめ一覧』
一方で、理学療法士が実施する仙腸関節に対する評価も以下の様に数多く存在する。
- 仙腸関節の静的触診(位置の評価)
- 長座位テスト/下肢長テスト(long sitting test/leg length test)
- 仙腸関節の動的触診(特定の動作をしてもらい、その際の仙腸関節の動きを評価する)
- 仙腸関節の関節副運動の検査
- 仙腸関節の疼痛誘発テスト
ただし、これら検査方法は、理学療法評価として認知度が高い一方で、検査結果の信頼性・感度・特異度に大きくばらつきがあり、前述した医師の検査に比べると、どしても「症状が仙腸関節原性であるかどうか」の検出率が低くなってしまう。
※特に、(疼痛誘発テストを除くと)健常者であっても何らかの異常所見が得られてしまう評価法も多い。
関連記事
そんな「仙腸関節の様々な検査の精度を高める方法」とて、以下に6つの疼痛誘発テストの組み合わせを記載する。
6つの仙腸関節検査法
仙腸関節の疼痛誘発テストの信頼性・特異性・感受性についての検証では、Laslettらの文献が有名である。
そして、以下に示す6つの疼痛誘発テストを組み合わせることによって、仙腸関節原性の痛みかどうかを同定できると考えられている。
- 離開テスト(Distraction or gapping)
- 大腿スラストテスト(Posterior shear or thigh thrust)
- 圧迫テスト(Compression)
- 仙骨スラストテスト(Sacral thrust)
- ゲンスレンテスト(Pelcic Torsion)その①
- ゲンスレンテスト(Pelcic Torsion)その②
※最初の4つのテストのうち2つ、あるいは6つのテストのうち3つが陽性であれば、仙腸関節性の可能性が高い。
検査1:離開テスト(Distraction or gapping)
以下の動画の前半が仙腸関節の離開テストとなる(後半は、圧迫を加えるテストを実施している)。
理学療法士は、ASIS(上前腸骨棘)から後外側方向へ向かってゆっくりと持続的(約5秒)な力を加える。
※ASISへの圧が不快感となる場合があるので注意する。
※仙腸関節の前方の靭帯(anterior sacroiliac ligaments)がストレッチされると言われている。
検査2:大腿スラストテスト(Posterior shear or thigh thrust)
- 理学療法士は、検査側とは反対側に位置する。(左仙腸関節の検査なら右側へ位置する)
- 左膝関節屈曲位で股関節を屈曲・内転させることで、左仙腸関節に触れることができるのでPSIS(上後腸骨棘)の内側(=仙骨溝)に手を当てて仙骨を固定する。
- 療法士は反対手で左下肢をまとめ、膝に胸を押し当てる。
- 療法士は、体重移動で膝を押す
仙骨を固定することで、(股関節屈曲・内転位にて)大腿骨を介して腸骨が背外側へ可動する力が働くため、、仙腸関節へ後方剪断力を加えることができる。
股関節の屈曲・内転自体が、臀部後方の軟部組織をストレッチングして(人によっては)不快や疼痛の誘発を起こしてしまうことがあるので、過度に内転しないよう注意する。
※このテストは「PSIS」と「PISIの内側(つまり仙骨溝)」を同時に触知しておくことで、仙腸関節ジョイントプレイテストとして利用されることもある(ドイツ徒手医学では、類似した手法としてコンフェモレーテストなどと呼ばれる。)。
関連記事⇒『関節副運動(ジョイントプレイ)を補足します』
※ジョイントプレイテストであれば、動画の様にガンガン押すのではなく、ゆっくりと関節の動きを感じながら実施する。
※ジョイントプレイテストであれば、触診手と可動手は逆のほうが実施しやすい場合もある。
検査3:圧迫テスト(Compression)
理学療法士は、患者の腸骨稜を腹内側に向かってゆっくりと持続的な力(約5秒)を加える。
仙腸関節後方の靭帯(posterior sacroiliac ligaments)がストレッチされ、仙腸関節前部が圧迫されると言われている。
また、ドイツ徒手医学ではメンネルテスト(mennnel test)として、前述した「仙腸関節の離開」と、ここで示した「仙腸関節の圧縮」を同時に実施するテストもある。
例えば、左仙腸関節の評価をしたいのであれば、
- 患者は右側臥位で、股・膝関節ともに90°屈曲位。(45°屈曲ではない)
- 理学療法士は患者の腹側(つまりベッドの右側)へ位置する。
- 療法士の左手で、PISIと仙骨溝を同時に触知
- 療法士の右前腕を、患者の左腸骨に乗せる。(ASISとPISを結んだ線上に前腕長軸を合わせる)
- 療法士は、自身の体重を右前腕にのせることでベッドと仙腸関節にベッドと垂直方向な圧縮力を加える。
- 療法士は、圧迫力を持続させつつ、重心を腹側(療法士の後方)へ移動させることで、仙腸関節の後方靭帯がストレッチされ、仙腸関節前部が圧迫される。
- 療法士は⑤の位置に戻り、圧迫力を持続させつつ、重心を背側(療法士の前方)へ移動させることで、仙腸関節の前方靭帯がストレッチされる(つまり、離開が起こる。また、仙腸関節の後部は理屈上、圧迫されることとなる)。
検査4:仙骨スラストテスト(Sacral thrust)
腹臥位で単純に仙骨に腹側方向への直接力を加える。
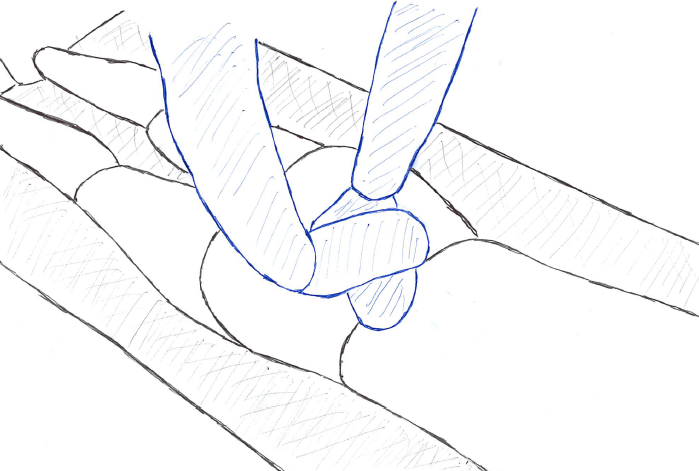
仙骨のニューテーション・カウンターニューテーションといった方向は特に考慮しない。
※ただし、徒手療法でニューテーション・カウンターニューテーション方向へグレード3の力を加えることで、疼痛の誘発、あるいは軽減が認められる場合があるので、ついでに評価しておくことをお勧めする。
※グレード2でニューテーション・カウンターニューテーションの力を加えることで、ジョイントプレイテストにもなる。
検査5と検査6:ゲンスレンテスト(Pelcic Torsion)
ゲンスレンテストは、以下の2つを同時に評価するテストである。
- 腸骨前方回旋の刺激で疼痛が誘発されるか
- 腸骨後方回旋の刺激で疼痛が誘発されるか
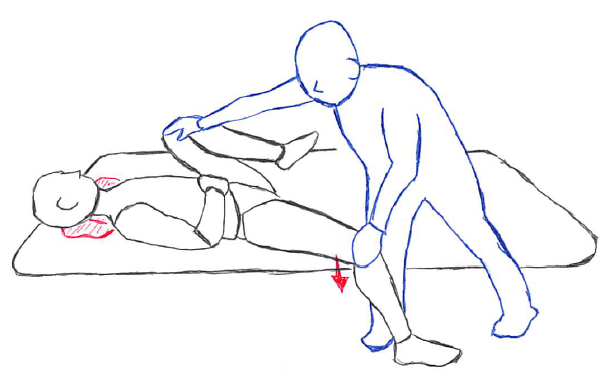
例えば、右下肢をベッドから垂らして、右下肢は屈曲して本人が抱きかかえてもらったとする。
その場合、右腸骨の前方回旋、左腸骨の後方回旋が起こる。
この状態で、療法士が「左右の腸骨回旋が強調される方向」へ(スラストではなく)ジンワリと力を加えていくことで、疼痛を評価する。
反対も同様に行う。
※疼痛誘発テストではあるが、この様なメカニカルな刺激により疼痛が緩和されることもある。
疼痛が緩和されるのであれば、それは(マッケンジー法で表現するところの)Directional Preference:DPと判断し、治療で活用していくことも可能。
~参考~
- Laslett M, Williams M. (1994) The reliability of selected pain provocation tests for sacroiliac joint pathology. Spine 19: 1243-1249
- Laslett M, Young S, Aprill C, Mc Donald B. (2003) Diagnosing painful sacroiliac joints: A validity study of a McKenzie evaluation and sacroiliac provocation tests. Australian Journal of Physiotherapy 49: 89-97
- Laslett M, Aprill C, Mc Donald B, Young S (2005) Diagnosis of Sacroiliac Joint Pain: Validity of individual provocation tests and composites of tests. Manual Therapy 10: 207-218
- Laslett M. (2009) Evidence-Based Diagnosis and treatment of the Painful Sacroiliac Joint. The Journal of Manual and Manipulative Therapy 16: 142-152
仙腸関節複合テストの文献引用
ここまで述べてきた内容と重複するが、仙腸関節複合テストの文献を引用しておく。
以下は、「理学療法診療ガイドライン 第一版ダイジェスト版 P463」より引用
Question1
仙腸関節に対する徒手的検査の信頼性はありますか?
Answer 推奨グレードB:
複数のテストを組み合わせて実施することで、仙腸関節に対する徒手的検査の信頼性は高まる。
解説:
以下の6種類の仙腸関節に対する徒手的検査のうち、
①仙腸関節前方引き出しテスト
②大腿剪断テスト
③仙腸関節圧迫テスト
④仙骨剪断テスト
⑤Gaenslenテスト(股関節屈曲側)
⑥Gaenslenテスト(股関節伸展側))
3つ以上陽性、または①~④テストの内2つが陽性の場合、
感度94%、特異度78%で仙腸関節性疼痛と診断でき、
6つのテストが全て陰性の場合、仙腸関節の問題を除外できるという報告がある。
また、臨床でよく用いられる以下の仙腸関節テスト:
①立位前屈テスト
②座位での上後腸骨棘の高さの比較
③背臥位-長座位テスト
④腹臥位での膝屈曲テストについて、
少なくとも3つが陽性の場合、仙腸関節機能障害と考えられる(感度82%・特異度88%・陽性適中度86%・陰性適中度84%)。
※後半は、疼痛誘発テスト以外の複合テストにも言及している。
※ただし、Cibulukaら報告したこの複合テストには、多々問題があり信用できないとの意見もある。
以下は、雑誌「徒手理学療法 第15巻 第1号 P41・42」から引用。
個別の仙腸関節の疼痛誘発テストは、検査結果の信頼性、感度、特異度ともに文献により結果に大きくばらつきがあり、単一のテストでの診断は困難である。
これは、仙腸関節自体の構造が複雑であり、明確な参考基準もないためと考えられる。
そのため、Laslettらが複数のテストを用いた方法を提唱している。
Combined tests(疼痛誘発複合テスト):
Laslettらは、6種類の仙腸関節疼痛誘発テストの正確性について検証を行った。
その結果、6つのテストの内3つが陽性、あるいは1~4のテストのうち2つが陽性なら仙腸関節性疼痛と判断(感度88%・特異度78%)か、もしくは1~4のテストの内、2つが陽性なら仙腸関節性疼痛と判断(感度88%、特異度78%)でき、上記6つのテストが全て陰性なら仙腸関節の除外可能であると結論付けた。
テストを実施する順番としては、最も感度の良い(88%)大腿スラストテストと最も特異度の良い(81%)離開テストは最初に選択すべきである。
もし、この2つのテストが陽性なら仙腸関節由来の疼痛である可能性は高い。
もし2つのうち一つだけ陽性なら圧縮テストを加える。
もし圧縮テストが陽性で3つのうち2つ陽性なら仙腸関節痛と判断する。
一方、圧縮テストが陰性なら仙骨スラストテストを追加する。
もし、仙骨スラストテストが陽性なら仙腸関節痛と判断し、陰性ならゲンスレンテスト(2種類)を追加してみる。
2種類のゲンスレンテストが陽性なら仙腸関節痛と判断し、陰性なら仙腸関節痛の可能性は低い。
6種類全て陰性なら仙腸関節は除外できる。
※感度・特異度に関しては以下を参照
仙腸関節の疼痛誘発テストは知っておいて損は無い
ここに記載した疼痛誘発テストが陰性となったものの内、ほかの検査では異常所見が得られ、その情報を元に治療を行って良い結果が得られることも当然ある。
ただし、完璧では無いにしても、これら疼痛誘発テストについては知っておいて損は無いと思う。
また、冒頭で「医師によるダブル ブラインド インデクション」について記載したが、以下の2つの条件が合致した際に「仙腸関節の障害である」と診断する手法は、医師のそれに匹敵する(κ係数0.95⇒1.00で100%の一致)とも言われている。
- 前述した疼痛誘発テストのうち3つが陽性
- マッケンジーコンセプトによる腰部の評価でDPが検出されなかった
関連記事⇒『マッケンジー法とは?』
また、これらの疼痛誘発テストによって「仙腸関節の障害」と診断された症例に対しては、AKAなどが好反応を示すことは多い。
※AKAの効果に関して大風呂敷は広げないが、この複合テストの結果を含めた「特定の条件下」では際には大いに活用する(あくまで個人的な意見)
※こういう考えはAKA博田法のコンセプトとは違うので、あえてAKA博田法ではなくAKAと表現してみた。
関連記事
ここでは仙腸関節障害に対する検査について言及したが、実際のリハビリ(理学療法・作業療法)に言及した記事が以下になる。
以下の記事では、仙腸関節のモビライゼーションについても言及しているので、モビライゼーションに興味がある方も参考にしてもらいたい(簡易版のモビライゼーションを紹介している)。
仙腸関節障害を治療しよう(関節モビライゼーション情報あり)
以下は、仙腸関節モビライゼーションで著効を示した症例について記載している。
【仙腸関節モビライゼーション】腸骨の前方回旋モビライゼーションが著効を示した症例について
仙腸関節障害の治療として有名な治療手技にAKA博田法がある。
そんなAKA博田法と関節モビライゼーションの違いについては、以下の記事で言及しているので、興味がある方はこちらも参照してみてほしい。