この記事では、パーキンソン病治療の主軸となる『薬物療法』について解説した記事になる。
目次
パーキンソン病の治療は、薬物療法が中心
パーキンソン病の治療は、薬物療法が中心となる。
パーキンソン病は、脳の線条体のドパミン不足が原因で運動障害を引き起こす病気である。
でもって、脳の運動機能が正常に機能するためには、薬でドパミンを補わなければならい。
ドパミンが不足しないよう常に適切な量を補充していくために、薬は一生飲み続ける必要がある。
ちなみにパーキンソン病の薬は、近年めざましく研究と開発が進んでいるので、それまではできなかったような症状の改善も、薬の組みあわせによってできるようになったりしている。
抗パーキンソン病薬には以下などが挙げられる。
- 主としてドパミンを補充する薬
- ドパミン受容体を活性化する薬
- ドパミンを長続きさせる薬
・・・・・・・・など。
そして、これらを症状にあわせて、適切に組みあわせて使っていけば、軽症の患者さんの場合、症状をなくすことも可能になる。
っという訳で、パーキンソンの症状を抑える薬と上手につきあっていくために、薬物療法の基本を解説していくのだが、その前に「パーキンソン病が起こる仕組み(神経伝達物質の受け渡し)を解説しておく。
パーキンソン病が起こる仕組み(黒質から線条体への神経伝達物質の移動)
神経伝達物質には様々な種類があるが、黒質と線条体をつなぐ神経伝達物質はドーパミンである。
※で、線条体から線条体へはアセチルコリンという神経伝達物質でつながれている。
この2つの物質が、運動の指令を全身に張り巡らされている神経網にスムーズに伝え、筋肉を動かして、最終的な運動を起こしている。
この、ドーパミンとアセチルコリンの移動をイラストにしたのが以下になる。
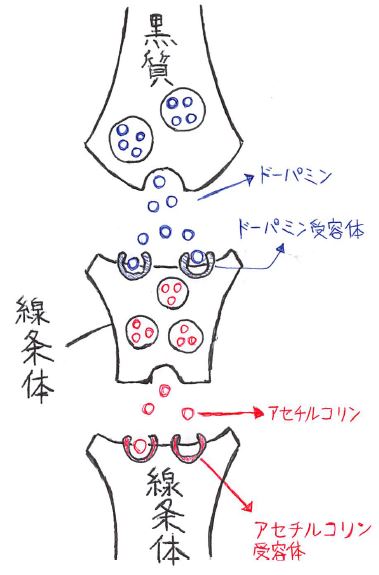
黒質から分泌されたドーパミンを、線条体の「ドーパミン受容体(ドーパミンの受け皿)」で受け取ることで、線条体からアセチルコリンが分泌量が調整される。
で、通常であれば脳からの指令を伝える神経伝達物質が正しく働くが、パーキンソン病で起こる運動障害の症状は、ドーパミンが減って少なくなる分、アセチルコリンが過剰になって、二つの物質のバランスの乱れが生じてしまうことによって起こる。
薬剤によって、神経伝達物質を調整!!
以下は、神経細胞間の神経伝達物質のやり取りや、それを調整する様々な薬剤が存在する様子を表している。
※画像引用『https://www.boehringer-ingelheim.jp/sites/jp/files/documents/patient_doc/parkinson_2.pdf』
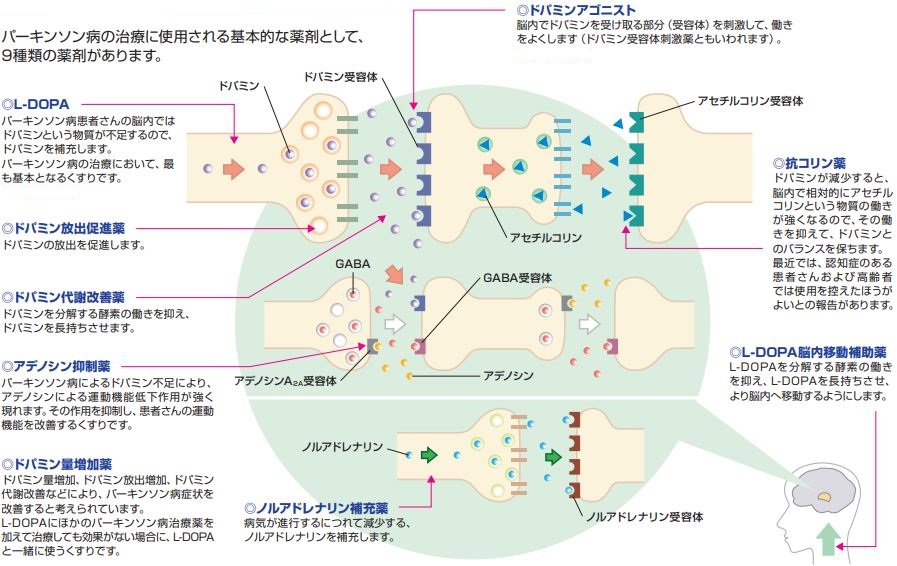
ここから先は、抗パーキンソン病薬の中でも主要な薬剤を一つ一つ紹介していく。
パーキンソン病に用いられる、主な薬剤一覧
ここからはパーキンソン病に用いられる主な薬剤の詳細を解説していく。
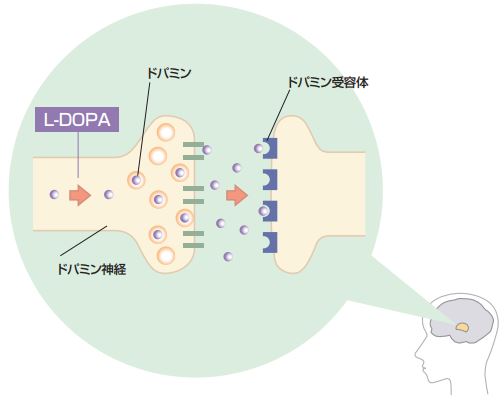
薬の種類① Lドーパ合薬
Lドーパ合薬は、抗パーキンソン病薬の中では一番有名な薬であり、以下の役割がある。
Lドーパを服用することにより、振戦・すくみ足などの運動機能が分かり易く改善されるため、患者さんも効果を実感しやすい。
関連記事⇒『パーキンソン病の症状は多岐にわたるよ』
ただし、効果がある反面、服用する量が多かったり長期服用することによって「薬の効果時間が短くなる」といった問題が起こる。
パーキンソン病は進行性疾患であり、長期にわたって付き合っていく必要のことを考えると、「効果があるから、どんどん服用してもらう」という考えではなく、可能な限り少な目に「細く長く使用していく」というのが理想的である。
Lドーパの副作用としては『ジスキネジア』が有名で、症状は以下の通り。
※不随意運動とは、自分では止められない、あるいは止めてもすぐに出現してしまうような運動を指す。
関連記事⇒『随意運動と不随意運動(+違い)』
副作用として現れるジスキネジア(不随意運動)としては以下などが挙げられる。
- 繰り返し唇をすぼめる
- 口をモグモグさせる
- 歯を食いしばる
- 目を閉じるとなかなか開かず、しわを寄せている
- 勝手に手が動いてしまう
- 足が動いてしまって歩きにくい
- 手に力が入って抜けない
- 足が突っ張って歩きにくい
ジスキネジアは、線条体にドパミンが過剰にきたときに起こるので、Lドーパ合成薬の量を減らせば消える(なので、症状が出たらすぐ主治医に相談しよう)。
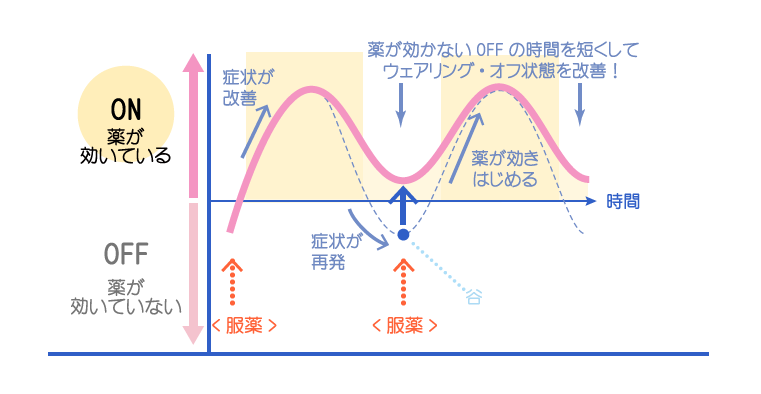
その他、Lドーパを服用していると起こる現象として『ウェアリング・オフ現象』以下を解説して終わりにする。
ウェアリング・オフは「Lドーパ合薬を5〜6年以上使用していると、薬の効き目が弱まってしまう現象」を指す。
もう少し具体的に言うと「1日のうちで効く時間と効かない時間が交互に出て症状の日内変動を起こすといった現象が起こる(これは『オン・オフ現象』とも呼ばれる)。
『ウェアリング・オフ現象』や『オン・オフ現象』が生じた際は、「Lドーパ合薬を減らす一方で、ほかの薬を併用すること」で改善できることがある。
念のため、『ウェアリング・オフ現象』と『オン・オフ現象』の違いは以下の通り。
オンオフ現象は、それがさらに進行し、内服時間に関係なく症状が変動すること。
初期評価を行うにあたり、対象者にこのような症状の変動があるのか、どの時間帯は調子がよいのかを問診して把握することが重要となる。
薬の種類② ドーパミン受容体刺激薬
ドーパミン受容体刺激薬は以下の役割を持っている。
でもってドーパミン受容刺激薬の特徴は以下になる(前述したLドーパとも比較しながら観覧してみてほしい。
- 1回の服用で長時間効果が続く
- ウェアリング・オフ現象が出にくい
- 無動・固縮によく効きくとされている
Lドーパ合薬よりも線条体への負担が少なく、効き目がおだやかなのも特徴だなため、Lドーパ合薬を(何らかの理由によって)減らす必要があるときに、ドパミン受容体刺激薬を併用するといった考えもある。
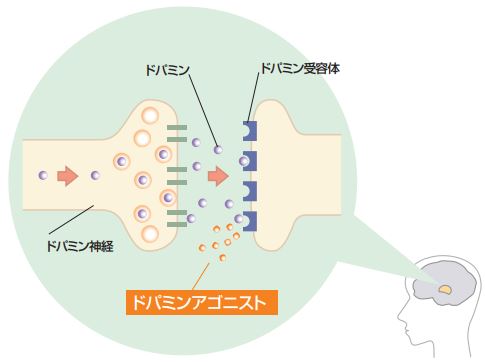
一口に『ドーパミン受容体刺激薬』といっても、この薬の種類は多いので、数年使用して効果が弱まってきたら、別の薬に切り替えて治療が続けられるというメリットもある。
一方で副作用としては、以下が挙げられる。
※なので、処方時は、吐き気どめなども併用される場合がある。
※薬になれてきたら胃腸障害はおさまるとされている。
薬の種類③ ドーパミン分解阻害薬
ドーパミン分解阻害薬は、以下の役割を持っている。
せっかく作られたドーパミンだが、ドーパミン受容体にうまく結合しなかったものは分解されたり、神経細胞に再回収されたりしてしまう。
ドーパミン分解阻害薬は、そのドーパミンの寿命を長持ちさせるために働く。
例えばドーパミン分解阻害薬である「MAO-B阻害薬(セレギリン)」は、ドーパミンが分解されないよう、分解酵素B型モノアミン酸化酵素(MAO-B)の働きを抑え、有効なドーパミンの量を増やす。
MAO-B阻害薬は、Lドーパ合薬とのみ併用するように指定されており、Lドーパ合薬の効果を高め、長く効果が続くように働いて、ウェアリング・オフ現象を改善する。
ただしデメリットとしては、10mgより多く使うことが出来ないことや、ほかの薬との組み合わせが難しいことなどが挙げられる。
副作用は少ないが、覚醒効果があるため、不安や不眠が生じる場合がある。
薬の種類④ ドーパミン以外に働きかける薬
ここではパーキンソン病に密接に関与する「ドーパミン」という神経伝達物質にフォーカスして薬剤を解説してきたが、ドーパミン以外に働きかけける薬剤も存在し、例えば「ノルアドレナリン補充薬」などが該当する。
これは、(前述してきた)抗パーキンソン病薬が「パーキンソン病治療の中心に据えられる薬剤」であるのに対して、ノルアドレナリン補充薬は「それ以外に様々な側面からパーキンソン病へ働きかける補助的な役割を担う薬剤」と表現することが出来る。
※これらの補助的な薬をプラスして、治療の効果を高めていく。
ノルアドレナリン補充薬は、ドパミン以外にはたらきかける薬として、最もよく使われる薬剤である。
ノルアドレナリンは、線条体にあって、ドパミンとは別にはたらく神経伝達物質で、黒質の横にある青斑核でノルアドレナリンはつくられている。
線条体からノルアドレナリンが減少すると、立ちくらみやすくみ足が起こる。
なので、ノルアドレナリン補充薬を使って、分泌量を増やすことでこうした症状が改善できる可能性がある。
※ノルアドレナリンという神経伝達物質自体に関しては以下の記事で解説している。
ノルアドレナリン補充薬は、Lドーパ合薬とも併用しやすく副作用も少ないため、よく使われる薬と言われている。
・Lドーパ合薬などと併用しやすい
・立ちくらみ易く観足を改善する
・意欲、やる気を高める
デメリット:
・頭痛、めまい、幻視などの症状が出ることがある
・吐き気、むかつき、便秘などの症状が出ることがある
・動悸が起こることがある
薬の使い方は「ロー&スロー」で
抗パーキンソン薬は、治療のために長いつきあいになる薬である。
大量に使い過ぎると、やがて効かなくなる問題もある。
最初から完壁な効果を求めると、その場ではいいが、効かなくなる時期を早めることにもなりかねない。
目先のことだけ考えず、長期的な視野にたって、療養生活をプランニングする必要がある。
治療を開始したら、まず「ロー&スロー」が前提となる。
ロー&スローは、薬を飲みはじめてから最初の1カ月は、薬の量を少なめにするロー(low)状態、その後ゆっくりと増やすスロー(slow)状態へ移行して、少しずつ薬の量を増やして、適切な量を決定する方式を指す。
使いはじめは、副作用や症状改善を注意深く観察して主治医に伝える。
最初から症状が完全になくなる100%の効果を得るよりも、少しずつ症状が改善すればよいと考えるのが「長期的な視野に立ったプランニング」となる。
関連記事(パーキンソン病まとめ記事)