この記事では、腰椎椎間板ヘルニアの概要とリハビリ(理学療法)について記載していく。
目次
腰椎椎間板ヘルニアとは
椎間板は椎体と椎体の間に存在し、脊椎にかかる衝撃を和らげるクッションの役割を果たしており、以下の2つで構成されている。
- 髄核(中央に位置する柔らかいゼリー状の組織)
- 線維輪(線維性の硬い外層)
そんな椎間板の『線維輪』に(何らかの理由で)亀裂が生じ、中の『髄核』が飛び出すと、突出部周辺の組織(脊髄や神経根を含む)を圧迫することがある。
そして、この様な「線維輪から髄核が飛び出すこと」を『椎間板ヘルニア』と呼ぶ。
椎間板ヘルニアの分類
椎間板ヘルニアの分類は以下の通り。
- 椎間板膨隆(protrusion)
椎間板膨隆は線維輪の断裂が無く、髄核が後方に隆起した状態
- 椎間板突出(prolapse)
椎間板突出は線維輪の最外側だけが髄核を覆っている状態
- 椎間板脱出(extrusion)
髄核が線維輪を突き破った状態
- 椎間板分離脱出(sequestration)
髄核が椎間板から脱出し、更に分離してしまった状態。
これらを分かりやすく示した動画は以下となる。
一概に椎間板ヘルニアといっても前述した「ヘルニアの程度」に加えて、どの方向(後方or外後方かなど)や神経(脊髄or神経根)を刺激しているかなど多様性があるのが動画で理解できるのではないだろうか?
椎間板分離脱出などは一見すると、かなり症状は強そうだが、脱出すると身体に吸収されるので予後が良いケースもあるとの意見がある。
一部の例では、突出した髄核内容物質が、硬膜外腔に滞留するようになり、このことはしばしば、脱出椎間板の壊死巣分離(sequestration)とよばれる。
突出あるいは分離した脱出片は、突出椎間板や膨隆椎間板より予後が良好であろう。
脊柱管まで脱出すると、脱出髄核には、マクロファージが集まり、脱出内容物の再吸収が促進される。
~カラー版筋骨格系のキネシオロジー原著第2版
より引用~
一方で、「椎間板突出」は軽度から重度までピンキリである。
そして、(画像所見と症状が一致すると仮定するならば)椎間板脱出の様に吸収されるわけではないので、予後が悪いケースがあるとの意見がある。
椎間板ヘルニアの原因
日常生活のいかなる動作であっても、椎間板に過負荷がかかると椎間板ヘルニアが起こり得る。
そして、「椎間板ヘルニア」は頸部でも発症するが、腰部のほうが発症しやすいとされている。
椎間板の変性及び亀裂は加齢に伴い生じやすく、中年層の人が急に腰をかがめたり、重量物を不安定な姿勢で持ち上げるとヘルニアを発症する可能性が高まる。
ただし、理学療法ガイドラインにおける椎間板ヘルニアの疫学は「推奨グレードC」であり、様々なことが言われている。
- 初回手術を行った腰椎椎間板ヘルニアの頻度は年間人口10 万人当たり46.3 人,男女比は1.6:1 (米国)。
- 手術療法後の1,216 例(男性933 例,女性283 例)による報告では,男女比は3.3:1 (日本)。
- 年齢は,10 代9.8%,20 代37.9%,30 代27.5%,40 代17.0%,50 代6.0%,60 代1.8%。
- 発生高位は,L4/5 が55.6%がダントツで多く、L4/5,L5/S1の複合 が19.6%、次にL5/S1 が15.0%の順。
- 腰椎椎間板ヘルニア発生に関して,職業別での検討では事務職などのホワイトカラーに比べて,重労働者(ブルーカラー)での発生率が高いことが指摘されている。特に男性の場合には,職業運転手,金属・機械業労働者で,ホワイトカラーに比べて発症
リスクは約3 倍も高かった。
・・・・・・・・・・・・などなど。
また、高齢者は「すでに椎間板がヘタっている」ので、急性腰痛を発症した場合において、その原因は「椎間板ヘルニア」ではなく別にあるとの意見が多い。
椎間板は主に線維・タンパク質・水分により構成されているが、加齢とともに水分は失われてしまう。
しかし、椎間板に退行性変化が起こっていることには椎間板外層(線維輪)が変性し始める30代まで気づくことは無い。
線維輪の中心には髄核と呼ばれるゼリー状の線維がある。
このゼリー状組織は椎骨と椎骨の間でクッションの役割を果たしているが、加齢により髄核の水分が失われると、椎間板の柔軟性が失われる。
椎間板ヘルニアは高齢者ではあまり見られない。
加齢により椎間板の厚さが薄くなり、椎間関節にかかる負担が大きくなると、脊柱管が狭くなることがる。
あるいは若年・中年者で椎間板ヘルニアを発症する人には、急性腰痛の既往が複数回あることが多いとも言われている。
要は、何度も急性腰痛(ぎっくり腰)を起こす人は椎間板ヘルニアも生じやすいという事になり、急性腰痛(ぎっくり腰)を予防するようなリハビリ(理学療法)や日常生活動作への注意は、椎間板ヘルニアを予防する上でも重要な可能性がある。
※詳しくは、『急性腰痛(ぎっくり腰)の激痛対処法とは?』を参照
腰部椎間板ヘルニアの症状・診断
日本整形外科学会腰椎椎間板ヘルニア診療ガイドライン策定委員会提唱の診断基準は以下となる。
| 1 | 腰・下肢痛を有する(主に片側,ないしは片側優位) |
| 2 | 安静時にも症状を有する |
| 3 | SLR テストは70°以下陽性(ただし高齢者では絶対条件ではない) |
| 4 | MRI など画像所見で椎間板の突出がみられ,脊柱管狭窄所見を合併していない |
| 5 | 症状と画像所見とが一致する |
上記の中で、理学検査としては『SLRテスト』が有名である。
安静時痛,夜間痛,咳嗽痛,鎮痛薬の必要度,歩行障害の関係を調査した研究では,SLR テストの結果と臨床症状は正の相関関係にあり,SLR テストの下肢挙上の角度が腰椎椎間板ヘルニアの重症度を現す。
椎間板ヘルニアが原因の坐骨神経痛において,病歴と理学所見の意義を検討したメタアナリシスでは,SLR テストが椎間板ヘルニアによる坐骨神経痛に対して感度が0.85と高く信頼性のある徴候であり,特異性も0.52 であった。
~理学療法診療ガイドラインより~
※感度・特異度に関しては⇒『(HP)リハビリ(理学療法)の用語解説』を参照
SLRテスト(ラセーグテスト)については以下の記事も参照
下肢伸展挙上(SLR)テストを解説
ラセーグテスト(ラセーグ徴候)を解説
その他で一般的な理学検査は、上位腰椎椎間板ヘルニア鑑別率が高い『大腿神経伸張テスト(FNST)』がある。
※上位腰椎椎間板ヘルニア(L1/2-L3/4)に関しては、FNST以外にも約50%に大腿四頭筋力低下を認め、膝蓋腱反射は減弱あるいは消失するとの報告も参考になるかもしれない。
もちろん、医師であれば理学検査のみならず画像検査(MRIやCTスキャンなど)によって椎間板ヘルニアかどうか診断していくこととなる。
※ただし、前述したように加齢とともに椎間板の変性は誰にでも起こり得るので、画像所見で椎間板にヘルニアがあったからと言って、それが必ずしも自身の腰痛に関与しているとは言い切れない側面がある。
※なので、画像所見のみならず理学検査も含めて総合的に椎間板ヘルニア(椎間板ヘルニアによって起こっている腰痛)であるかを鑑別診断していくこととなる。
ヘルニアの部位によって症状は異なるが、通常は「強い痛み」と「体動制限」が生じる。
※この点は別記事で記載している「急性腰痛症(ぎっくり腰など)」と同様である。
また、持続性の腰痛に加えて、殿部・鼡径部・下肢に痛みが放散しうるが、典型的には坐骨神経痛が発症し、足先にかけて痺れやヒリヒリ感などの異常感覚が出現することもある。
椎間板ヘルニアの回復とリスク
前述したように、椎間板ヘルニアと一概に言っても、複数の種類(椎間板の突出・脱出・分離脱出など)段階がある。
※更には、画像所見と実際の症状が一致しないことも多いなど多様性がある。
これらの事から、椎間板ヘルニアからの回復過程を一括りには表現できないが、「症状の改善には通常4~6週間かかるが、重大な病状に発展する可能性は低い」とされている。
一方で、ヘルニアによって馬尾神経が圧迫された場合、足や膀胱・直腸を支配する神経がダメージを受けることがある。
そして、馬尾神経が圧迫された場合、両下肢の筋力低下や痺れ、排尿排便障害に加え、勃起不全などが起こる可能性がある。
この様な症状の発症は稀ではあるが、万が一この様な症状が起こっている場合は『レッドフラッグ』に該当するため、悠長に経過観察を決めこまず、緊急に医療機関を受診する必要がある。
馬尾症候群は,患者が膀胱機能障害(通常は尿閉であるが,溢流性尿失禁の場合も時折ある),括約筋の障害,サドル麻痺,下肢の全体的衰弱や進行性衰弱,または歩行障害などの症状を訴える場合に存在する可能性が高い。
これには緊急の専門医の紹介が必要である。
~理学療法診療ガイドライン 背部痛P23~
閉尿や溢流性尿失禁という用語の意味に関しては以下を参照
以降は、椎間板ヘルニアのリハビリ(理学療法)について記載していく。
椎間板ヘルニア発症時期のリハビリ(理学療法)
この時期は、リハビリの指示が医師から出ない場合がほとんどだが、念のため記載しておく。
※もし、この記事を椎間板ヘルニアを有している人が観覧しているのであれば、何らかの参考にしてみてほしい。
安楽な姿勢を指導
安楽な姿勢は人によって異なる。
腹臥位(うつぶせ)で楽になる人もいれば、膝を立てた(腰椎前弯を減少させた)背臥位(あるいはファーラー肢位)が楽な人もいる。
そのため、その人に合った安楽な姿勢を評価して指導する必要がある。
臥位での工夫としては(腹臥位以外であれば)以下などが挙げられる。
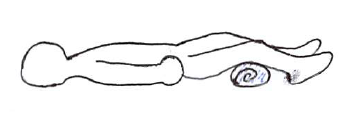
骨盤の傾きや脊柱のアライメントをよくするのに役立つ場合がある。
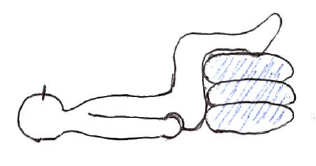
通常の背臥位では痛くなる場合、膝関節が垂直になるように重ねた枕の上に下腿をのせる。
腰椎前湾を適度に抑え、かつ椎間板への圧縮力の軽減に役立つ。
ただし、工夫しないと、この肢位になるまでが辛い場合はやめた方が良い。
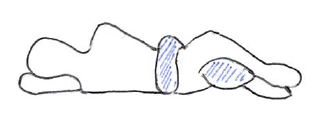
左絵は頭を適切な高さの枕で支えつつ、「ナイトロール(夜間用の腰サポート具)」と両膝の間にクッションを入れている。
ナイトロールは脊椎の適切なアライメントを保つ役割があるため、椎間板ヘルニアでも有効な場合がある。膝の間にクッションを入れると、更にアライメントを整えることに役立つ。
※ナイトロールに関しては、バスタオルか何かを丸めて「太い帯」を作って腰周りに巻きつけるという方法でもOK(かなり太くしなければんらないが・・)
ここまでは「安楽であろう姿勢」の一例を示してきたが、実際の椎間板ヘルニアの発症時は炎症も伴っており「安静時痛」が出現する場合も多く、その場合は「完全に安楽な姿勢」というよりは「一番マシな姿勢」といった表現のほうが適しているかもしれない。
※炎症に対しては消炎鎮痛剤の併用により苦痛を減らすことが痛みの悪循環を断ち切る上でも有効である。
また、椅子座位であれば、座面の高い椅子であるほど腰椎前彎を保持しやすい。
あるいは、座面に浅く座ったほうが腰椎を前湾し易い(逆をいいうと座面に深く腰掛けているほど、腰椎を前湾位に保持しにくい)。
一方で、浅く座るという事は背もたれのサポートを受けれないといことで、安楽とは言えないため、クッションや座布団などを背もたれと体幹の間にできた隙間に挟み込むことで「腰椎前腕をキープしつつ安楽な姿勢」を作り上げるのも良いかもしれない。
まとめてとして、急性腰痛が多少落ち着くまでの間は「座面の低い椅子に座らない+座面に浅く座る+背もたれと体の隙間に座布団などを挟み込む」などで対策してみる。
あるいは、座面の後ろ1/2に「畳んだバスタオル」を敷いて、その上に腰掛けるだけでも腰椎前彎の保持しやすさは変わってくる(職場など、座面の高さを自分の思い通りに変えれない環境に有効。椎間板ヘルニアだけでなく、慢性腰痛を含めた多くの腰痛症に使える指導となる。前述した手段は職場では大仰で格好悪いといった場面での提案となる。)
※この手法は、椎間板ヘルニアだけでなく、慢性腰痛を含めた多くの腰痛症に使える指導となる。指導する前に、是非自身でも体験してみてもらいたい。「畳んだバスタオル」の厚みがどの程度がベストかなども体験してみてほしい。
また、いかなる安楽な姿勢であっても、同一姿勢を持続的に保持することは苦痛を伴う(例え臥位でも・座位でも)
関連記事⇒『構造と機能の関係を理解しよう』
なので、「安楽な姿勢(っというよりは苦痛が少ない姿勢)」を数パターン発見しておき、それをルーチンに繰り返すという手法の方が現実的である。
っとなると、人によっては苦痛を伴いにくい体動方法の指導も大切となってくるかもしれない。
苦痛を伴いにくい動作指導
椎間板ヘルニアを含めた「急性腰痛(ぎっくり腰)」の場合は、臥床動作、起き上がり動作、立ち上がり動作などに関して、必要に応じて指導を行う。
例えば、「椅子からの立ち上がり」を考えると、肘掛け椅子が望ましい。
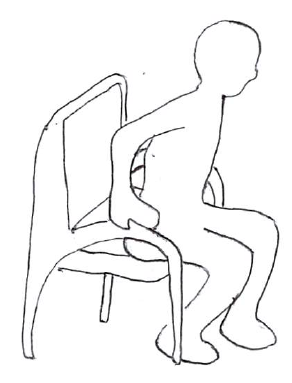
臥床動作や起き上がり動作に関しては、『急性腰痛(ぎっくり腰)の激痛対処法とは?』を参照。
※これらの起き上がり方法は、椎間板ヘルニアに留まらず、急性腰痛全般に有効な可能性もあるため、患者を評価しながら必要に言応じて指導してあげてほしい。
細かいことだが、以下も助言の一つかもしれない。
- 便座の高さを調節する
- 便秘であれば、下剤を使用するなどで、排便時の息みを抑制する。
一体、いつまで辛いのか?
椎間板ヘルニアでは1・2週間は日常生活に支障をきたすとされているため、当分の間は前述したように姿勢や動作に気をつけながら過ごす必要がある。
ただし、症状が軽い場合は治療を機継続しなくとも4~6週程度で自然治癒するとされている。
また、自然治癒する可能性が高いとはいえ、炎症による辛い時期を乗り切るためにも、医師に鎮痛剤を処方してもらう事をお勧めする。
消炎鎮痛剤の活用は、苦痛を減らすことが痛みの悪循環を断ち切る上でも有効である。
椎間板ヘルニア発症初期のリハビリ(理学療法)
椎間板ヘルニア発症時の対処法について前述したので、ここから先は「椎間板ヘルニア発症初期」のリハビリ(理学療法)について記載していく。
理学療法の評価としては、以下の様にメカニカルな刺激が弱いものに留める。
- 問診(筋力低下・感覚鈍麻などの神経学的所見の確認を含む)
- 姿勢観察(腰椎椎間板ヘルニアでは腰椎の側方シフトがみられる場合がある)
- 自動運動テスト(リタビリティーに注意!)
椎間板ヘルニアを想起させるケースにおいて、この時期に脊柱の他運動テストは実施しない。
※他動運動の種類によっては急性損傷された椎間板に刺激を与えることは、損傷を増悪し、変性を促進する可能性がある。
また、椎間板ヘルニア発症から2~3日経過して動けるようになるまで痛みが緩和された場合は、リハビリとして「マッケンジー法に準じた理学療法(椎間板ヘルニアの場合は腰椎伸展運動が適応となる場合が多い)」が適用となる場合がある。
関連記事⇒『マッケンジー法を解説!』
ただし、これ以上の積極的なリハビリは必ずしも必要なく、むしろ疼痛を誘発する動作を避けた上で、日常生活で出来そうな活動があれば少しづつ再開していく程度で良い。
椎間板ヘルニアでは後方線維輪が損傷されるケースが多く、そうなると前屈動作や前かがみ姿勢は傷口を開く事になるため、この様な動作には特に注意する必要がある。
逆に言うと、腹臥位(うつ伏せ)は椎間板の後方線維輪を傷口を塞ぐ方向なため推奨される場合がある。
※線維輪の外側には血管があるため、断裂・損傷した場合であっても治癒する可能性がある。
疼痛を誘発する動作を避けることが出来ているということは、すなわち損傷された線維輪へ刺激が加わらないよう留意出来ているることを意味する。
腰椎椎間板ヘルニアの中期におけるリハビリ(理学療法)
1~2週間後(日常生活が行えるまで回復した後)には、家事や仕事を含めた日常生活動作を再開する。
※1~2週間経過しても、まだ日常生活が行えない場合は、医師や理学療法士に相談しアドバイスを求める。
理学療法の評価としては「椎間板ヘルニアの発症初期」と同様に以下を実施していく。
- 問診(筋力低下・感覚鈍麻などの神経学的所見の確認を含む)
- 姿勢観察(腰椎椎間板ヘルニアでは腰椎の側方シフトがみられる場合がある)
- 自動運動テスト
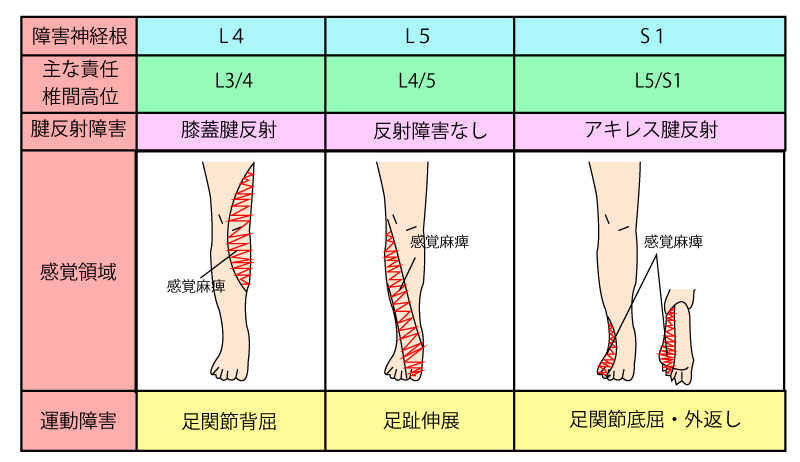
特に、この時点においては神経学的所見について腱反射も含めて(問診のみならず)詳しく評価してみる。
※医師も評価しているとは思うが、理学療法士も評価しておく。
| 椎間レベル | 障害神経根 | 筋力低下 | 感覚障害 | 腱反射 |
|---|---|---|---|---|
| L3-4 | L4 | 大腿四頭筋 | 大腿前面・下腿内側 | 膝蓋腱反射 |
| L4-5 | L5 | 前脛骨筋・長母趾伸筋・長趾伸筋 | 下腿外側・足趾1-4 | |
| L5-S1 | S1 | 長母趾屈筋 | 下腿後面・足背外側 | アキレス腱反射 |
ただし、以下のような意見もあり、個人的にも一致しないケースが多いと感じる。
一般に腰椎椎間板ヘルニアでは、筋力低下・知覚鈍麻・深部腱反射低下など神経学的脱落所見を呈することが多いものの、
SLR テスト以外の所見(筋力,知覚,腱反射などの神経学的所見)は診断と一致しない。~理学療法診療ガイドラインより~
いずれにしても、理学療法士が椎間板ヘルニアを含めた腰痛患者へ上記の理学検査を実施する意味としては、「リハビリ(理学療法)手段の参考」としての活用以外に、「検査結果をベースラインとして、リハビリ(理学療法)後の再評価で変化が起こっているかの確認、あるいは椎間板ヘルニアの経過をたどっていくための一つの指標としての確認」という意味が強い。
また、椎間板ヘルニア出現後、約一か月以上を経過して慢性化している場合は、必要に応じて腰椎の分節的な他動運動検査も実施してみる。
※ただし疼痛に注意!
リハビリ(理学療法)その①:マッケンジー法
リハビリとして「マッケンジー法に準じた理学療法」は適用となる。
もし腰部よりも遠位に症状が出現しているのであれば、メカニカルな刺激によって生じる症状の変化に十分着目し、どの様な刺激を採用するか決定する。
例えば、椎間板ヘルニアでは腰椎の側方シフトを伴う場合があり、シフト矯正による反応変化にも着目していく。
椎間板ヘルニアと腰椎の側方シフトの関係に関しては、例えば以下の様な相関関係が言われることもある。
- ヘルニアが神経根より外側へ位置した状態で圧迫している場合、患者は痛みを避けるために反対に傾く
- ヘルニアが神経根より内側へ位置した状態で圧迫している場合、患者は痛みを避けるために同側に傾く
※ただし、必ずしも理屈通りではないため、あまり深く臨床推論しすぎず、反応に応じて、アプローチを変えていけばOK。
※また、腰椎のシフト矯正により疼痛の中心化が認められる場合もあるが、疼痛の遠位化が起こる可能性もあるため、十分なリスク管理の下で実施すること。
シフト矯正には様々なバリエーションがあるが、例えば以下の様な立位での矯正方法がある。
※上記のシフト矯正は、側彎などのアライメント矯正にも有効である。
※左右で実施すると左右差を感じる事がある(一方はシフトしやすいが、反対側は詰まる感じがして動かしにくいなど)。
※そんな場合は、この運動が姿勢矯正のエクササイズとなり得る。
話を椎間板ヘルニアに戻すと、急性期・亜急性期はシフトの方向や負荷量を見誤ると症状を悪化させる危険性があるので、必ずこれらのエクササイズに精通した療法士の指導の下で実施する必要がある。
あるいは、腹臥位での腰椎伸展運動にシフト矯正の負荷を加味する方法もある。
例えば片側の腰が痛く側方シフトも見られる場合は、腹臥位の状態で両下肢を痛みのある側にシフトさせてから、腰部の伸展を実施してみる(あるいは逆側に両下肢をシフトさせて実施してみる。
※これも同様に、自身で適応かどうかを判断せず、エクササイズに精通したセラピストの指導の下で実施すること。
もし腰部よりも遠位に症状があり、その症状がエクササイズによって腰部へ収束されて来たら、そのエクササイズは正しい運動方向であったと判断できる(中心化)。
中心化(Centralisation)については以下も参照。
腰椎を伸展させるということは椎間孔の直径に重大な影響を及ぼし、髄核が変性する可能性がある。
中立位に対して、腰椎を完全伸展させると、椎間孔の直径が11%低下する。
そのため、椎間孔の狭窄による神経根の圧迫を持つ患者に対しては、腰部の伸展を伴う運動を制限しなければならない。
とりわけ、そのような圧迫で四肢の筋力低下や感覚障害が起こっている場合に、そのような指導が重要である。
しかし、伸展は髄核を前方に変形させる傾向があり、それによって髄核のより典型的な後方への移動を制限する可能性が高い。
腰椎の完全伸展を長時間続けると、椎間板内の圧力が低下することが示されており、一部の症例では、変形した髄核物質と神経組織の間の接触圧が軽減する。
後者の事を示すエビデンスは「中心化」として記述されている。
これは疼痛あるいは感覚異常が、背下部に移動することを意味している。
したがって、中心化が生じることは、変位した髄核物質と神経婚の間の接触圧が低下していることを示唆している。
・・・・・中略・・・・
髄核の後方脱出による放散痛や神経根障害を軽減させるための一つの手段として腰部伸展エクササイズとと姿勢を強調することが、Robin Mckenzie により広く知られるものとなり、そのようなエクササイズは「マッケンジー(Mckenzie)エクササイズ」としてよく知られている(ただし、マッケンジー法はあくまで反応重視で髄核にまで言及していないし、伸展運動のみをエクササイズとして用いるわけでもない)。
椎間板が後方あるいは側後方に脱出していることがわかっている患者の症状を様々な程度に軽減させ、機能を改善させることが示されている。
しかし、この1つのアプローチが、あらゆる慢性腰痛の患者に効果があるとは考えにくい。
~カラー版筋骨格系のキネシオロジー原著第2版
より引用~
Centralisationが生じることは予後が良い可能性を示唆している。
一方で、Centralizationとは逆の用語としてPeripheralization(末梢化)という用語があり、これは注意しなければならない徴候と考えられている。
マッケンジー法を活用するかどうかにかかわらず、Centralization(中心化)、Peripheralization(末梢化)という用語は「この運動を実施し良いのかどうか」を決定するうえで知っておいて損は無い情報と言える。
※いくら療法士が自身の都合の良い解釈で「腰椎の伸展運動が良い」と思っていても、Peripheralizationが起こっている場合は直ちに辞めて、その運動方向が本当に正しいのかを含めてリーズニングし直す必要がある。
※その方向はDP(Directional Preference)ではない可能性が高い。
※これらCentralization(中心化)・Peripheralization(末梢化)・Directional Preferenceについては以下も参照。
脊柱原性の疼痛リハビリで知っておきたい『セントラライゼーション(Centralization)』と『ペリフェラライゼーション(Peripheralization)』
Directional Preference(DP)とは | マッケンジー法の用語解説
椎間板ヘルニアに対するマッケンジー法に関して、分かりやすい解説も交えて報告してある文献としては以下がある。
⇒『外部リンク:椎間板ヘルニアに対するマッケンジー法の実際』
リハビリ(理学療法)その② 姿勢による離開
マッケンジー法以外のリハビリ(理学療法)としては、患者を側臥位にして実施する『姿勢による離開』が効果的な場合がある。
手順は以下の通り。
- 丸めたタオルを、治療部位(すなわち腰椎の問題分節)の下にくるように置く
- 患者は治療側を上にした側臥位となる
- 療法士は、治療部位に動きを感じるまで、患者の股関節を屈曲する(股関節を屈曲することで、腰椎も屈曲していく)
- 療法士は、治療部位に動きを感じるまで、患者の体幹を回旋させる。
これで、腰椎における問題分節の離開(椎間孔の拡大)が起こり、神経の圧迫除去や軽減により知覚異常・しびれ・疼痛に変化が起こる可能性がある。
試験的治療として、効果があるかをモニタリングし、効果があるのであれば「最初は5分」「次は10分」と段階的に持続的な離開時間を延長していく(いずれにしても初日は5分以内にとどめる)。
※効果が無ければ辞める。
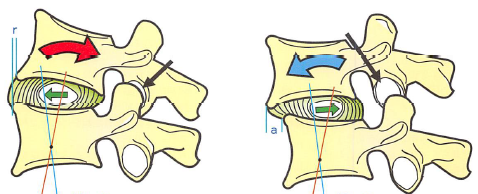
注意点としては、椎間板は「回旋刺激に弱い」という解剖学的特徴を有している点である。
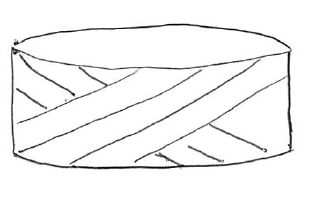
左の椎間板は回旋力が無い状態。斜めに線維が走行している。
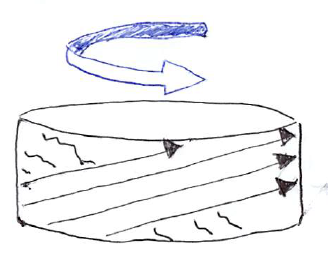
左の椎間板は矢印の方向に回旋が起こっている状態。
一方の線維は緊張しているが、反対方向に走行している線維は緩む。
つまり、(緩んだ線維が存在する分だけ)回旋に対する抵抗が半減してしまう。
そのため椎間板ヘルニアには(慢性期でない限り)回旋手技を禁忌としている学派もあり、この「椎間孔の離開」も腰椎に回旋を伴う事は留意しておいたほうが良いと思われる。
※適用の時期を間違える、あるいは粗暴に扱うことで、せっかく修復されてつつあった線維輪が、再び損傷させてしまうリスクがある。
※つまり、十分に椎間板線維輪の治癒状態に留意して手技を選択しなければならない。
※日常生活においても「前屈を伴う回旋」は椎間板を損傷しやすいと言われており、繰り返しの回旋力は椎間板ヘルニアに繋がると考えられている。私たちも患者さんのトランスファーの際は「前屈を伴う回旋」が腰部に起こっていることも多いので気をつけよう。
腰椎の屈曲にねじり運動がくわわると(すなわち、側屈と一緒に体軸回旋)、さらに、後方あるいは後外側方向へ椎間板が脱出しやすくなる。
脊椎を回旋させると、線維輪の後方線維の半分の緊張に留まるため、近づいてくる髄核ゲルに対する抵抗力が低下する(前述した椎間板に回旋刺激が加わった際のイラストを参照)。
コンピュータを使ったモデル実験や献体での研究でも、体軸回旋に側屈が組み合わさると、椎間板の後外側クアドラントにある線維輪に大きな円周方向の張力を集中させることが示されている。
時間が経過すれば、この領域は、溝あるいは裂け目を形成しやすくなり、侵入してくる髄核内容物にあまり抵抗できなくなる。
~カラー版筋骨格系のキネシオロジー原著第2版
より引用~
椎間板ヘルニア発症後期におけるリハビリ(理学療法)
6~8週間後、日常生活が行えるまで回復した場合は、『インナーマッスル』を鍛えたり、今まで制限していた「腰椎後湾」動作も少づつ取り入れて「機能的な身体」を取り戻していく。
一方で、日常生活(あるいは仕事)における「椎間板への負担へ考慮した動作」を指導して再発の防止にも努める。
ちなみに、朝は椎間板に水分が多く含まれており椎間板内圧が上昇し易いので特に注意する必要がある。
腰痛に対する腰部屈曲制限の重要性
椎間板は夜の間に水分を吸収し、朝方は水分を多く含んでいる状態と言える。
しかし、これは椎間板内圧を高めるような動作(腰椎前屈位あるいは腰椎前屈位からの伸展など)による椎間板がダメージを受けやすい時間帯という事になる。
従って、これら朝方に上記動作を含む活動を積極的に行うことは避けるべきとの意見がある。
そして、腰痛持ち(すでに何らかの椎間板の機能障害を有している人)であるほどダメージを受けやすいので注意する。
非特異的な慢性腰痛に対して、早朝の腰部屈曲活動を制限するように指導することは、運動療法よりも疼痛や機能の改善に対する効果が高く、コスト削減に有効であるとされている。
夕方に比べ朝では椎間板にかかる力は3倍となる(Admas 1987)。
よって朝、前屈など後方線維輪にストレスがかかる姿勢・お動作は避けることが望ましい。
朝の前屈姿勢・動作を避ける群とそうでないコントロール群を比較し、朝前屈姿勢・動作を避ける群はコントロール群に比べ6か月後に腰痛が改善することが報告されている(Stover 1998)。
さらに、2年後の経過観察においても、朝、前屈姿勢・動作を避ける群は腰痛の軽減が認められた(Stocer 2002)
以下は、背部痛理学療法ガイドラインP146より引用
| 文献 | Snook SH. 1998. 推奨グレードA エビデンスレベル2 |
|---|---|
| 研究デザイン | RCT |
| 対象・評価・介入 | 慢性または非特異的腰痛を有する者85 名を対象に,早朝の腰部屈曲の運動制限指導による疼痛減少効果を比較した。 評価は,疼痛強度,機能障害,能力障害,1 日の薬物使用量について,クロスオーバーによる6 か月間の介入(計18 か月)の前後に行った。 |
| 成果 | 慢性または非特異的腰痛に対して,早朝の腰部屈曲運動制限をするように指導することは,疼痛や機能状態の改善とコスト削減に有効であった。 |
| 文献 | Snook SH. 2002. 推奨グレードB エビデンスレベル2 |
|---|---|
| 研究デザイン | RCT |
| 対象・評価・介入 | 慢性または非特異的腰痛を有する者50 名を対象に,早朝の腰部屈曲の運動制限指導による疼痛減少効果を比較した。 評価は,疼痛強度,機能障害,能力障害,1 日の薬物使用量について,3 年間の調査を行った。 |
| 成果 | 早朝の腰部屈曲運動制限指導は運動療法よりも,疼痛や機能状態に対する効果が高かった。 |
腰椎の屈曲・伸展運動のメリット・デメリット
椎間板ヘルニアの記事を通して、腰椎を屈曲・伸展運動に関するメリット・デメリットを何となく理解していただけたのではないかと思う。
でもって、最後にもう一度これらのメリット・デメリットを整理して記事を終わりにする。
※参考文献:パリス・アプローチ 実践編―徒手理学療法の試み
腰椎前屈動作(運動)のメリット・デメリット
腰椎の前屈運動では以下のデメリットがある。
- 髄核を脱出させる可能性を高くする(後方線維輪へのストレスの結果)。
- 後方線維輪の断裂がある時は、断裂を増加させたり、治癒を遅らせてしまう。
- 持続的に前屈姿勢をとっていることで、椎間板の楔型変形を起こす可能性がある。
一方で、腰椎前屈は椎間孔を拡大するため、脊柱管が狭窄していることにより症状を誘発している場合にはメリットとなる。
※例えば連続歩行で下肢症状が出現して歩きにくくなっても、しゃがんで(腰椎を屈曲させて、脊柱管を拡大させて)休憩すれば下肢症状が治まり、再び歩き始めることができるようになる(間歇性破行)。
腰椎後屈動作(運動)のメリット・デメリット
腰椎の後屈動作には以下のデメリットがある。
- 椎間関節の負担が増加するため、疲労骨折が起こる危険性。
- 既に椎間孔が狭くなっている状態であれば、後屈により神経根圧迫が起こる可能性がある。
- 椎間板ヘルニアで「すでに髄核が後方へ突出している場合」は、後屈によって更に後方へ押し出される可能性がある。
一方で、腰椎後屈動作には以下のメリットがある。
- 連続して後屈を起こすことで椎間関節が支点となり、椎間板への負荷が減り、関節包が伸張される。そのため、後屈運動により椎間板の栄養改善、椎間板の高さの改善がみられる。
15分間の座位姿勢後、腰椎後屈位姿勢5秒間を4回繰り返すと伸長が約2.5㎜改善(高く)なった。これは、椎間板の高さの改善を示している。つまり椎間板の負担軽減が起こる。
後屈姿勢は椎間板の栄養改善に良い。
腹臥位後屈位を20分とることで低下した身長の改善が115%起こることが報告されている。
- 椎間板の水分に変化を起こすため、腰椎前湾の再獲得にも役立つ。
- 『ゲートコントロールセオリー(関門制御機構)』を作動させる可能性がある。
腰椎の前屈・後屈動作をイラストで理解しよう
- 左のイラストは、腰椎後屈によって髄核前方移動+椎間関節の閉鎖(コンバーゲンス)が起こっていることを表現。
- 右のイラストは、腰椎前屈によって髄核後方移動+椎間関節の開き(ディバーゲンス)が起こっていることを表現。※画像はカラー版 カパンジー機能解剖学III
を引用
腰部の屈曲・伸展に対するメリット・デメリットをを整理しておくことはリハビリ(理学療法)を実施するにあたって重要となる(椎間板ヘルニア以外の脊柱疾患へのリハビリに関しても)。
腰痛の治療(ならびに診断)に関する多くのアプローチが、腰部の運動と関係している。
このため、臨床家は、関連する運動学を理解していなければならない。
この点を浮き彫りにするため、腰椎の椎間結合の屈曲と伸展に伴う著明で通常は対照的な生体力学的影響について考えてみよう。
対照的な生体力学であることから、疼痛や機械的機能障害の発生源に関する重要なヒントが得られ、究極的には、最も効果的な治療法についてのヒントが得られる。
~カラー版筋骨格系のキネシオロジー原著第2版
より引用~
椎間ヘルニアの関連記事
椎間板ヘルニアによって坐骨神経痛が出現することがある。
そして、時間経過とともに坐骨神経痛も改善していくことが多いが、時として慢性痛みとして残存してしまうことがある。
以下は、そんな坐骨神経痛に関する記事となるため、坐骨神経痛に興味がある方は参考にしてみてほしい。
坐骨神経痛って何だ?
また、椎間板ヘルニア以外の腰痛に関しては以下を参考にしていてほしい。
多面的なアプローチをする前提条件として、必要最低限必要な知識が掲載されている。
「疾患」としてだけでなく、腰痛全般に通じる治療のヒントも掲載しているので、通して観覧して頂ければ腰痛への理解が一層深まると思う。
奇をてらっていないので、理学療法士だけでなく、柔道整復師・あん摩マッサージ指圧師・整体師の方々にも(療法士の主義・主張に関係なく)取り入れやすい内容だと思うので、是非一読してみていただきたい。
急性腰痛(ぎっくり腰)の激痛対処法とは?
脊柱管狭窄症のリハビリ(理学療法)ポイントを解説!
仙腸関節の痛みを治療しよう
おすすめ書籍
椎間板ヘルニア後遺症を含めた腰痛症改善に対するオススメ書籍として「腰の痛みナビ体操」を紹介しておく。
この記事は「脊柱管狭窄症」と題しているが、疾患名にとらわれない「反応を重視したエクササイズ」を紹介している。
著者はマッケンジー法とも造詣が深く、マッケンジー法をベースとした内容となっている(ロビンマッケンジー氏の著書の訳本『自分で治せる! 腰痛改善マニュアル』の翻訳も手がけている。
必ずしもこの書籍だけで全ての腰痛が改善するわけではないが、「腰痛持ちの患者」「腰痛症に携わる療法士」ともに最低限有しておきたい知識として是非一読してもらいたい内容となっている。
※一般書籍(専門書籍としての扱いではない。もちろん表現も平易)扱いなため値段が手ごろな点もオススメ。
気になる方はアマゾンレビューも参考にしてみてほしい(比較的高評価を得ている)。
マッケンジー法に関しては以下も参照