この記事では、高齢者の転倒によって生じやすい『大腿骨近位部骨折』を解説している。
目次
大腿骨近位部骨折とは
骨粗鬆症の高齢者が転倒すると、わずかな衝撃でも容易に骨折してしまう。
そして、高齢者の転倒によって骨折しやすい部位としては以下が挙げられる(国試でも取り上げられることのある情報として有名だ)。
- 手関節(橈骨遠位端骨折)
- 肩関関節(上腕骨近位端骨折)
- 股関節(大腿骨近位部骨折)
- 脊椎(椎体圧迫骨折)
つまり、大腿骨骨折とは「高齢者の転倒によって生じやすい骨折の一つ」ということになる。
でもって、この記事では大腿骨近位部骨折の代表例である「大腿骨頸部骨折」と」「大腿骨転子部骨折」にフォーカスを当てて解説していく。
ちなみに、橈骨遠位端骨折や椎体圧迫骨折に関しては以下を参照してみてほしい。
⇒『橈骨遠位端骨折を解説!「治療のクリニカルパス」や「合併症」も。。』
大腿骨の「近位部」ってどこ? 詳しく解説
大腿骨は骨の付け根の部分で湾曲しているため、高齢者で骨粗鬆症などがると折れやすく、寝たきりの原因にもなることから社会問題となっている。
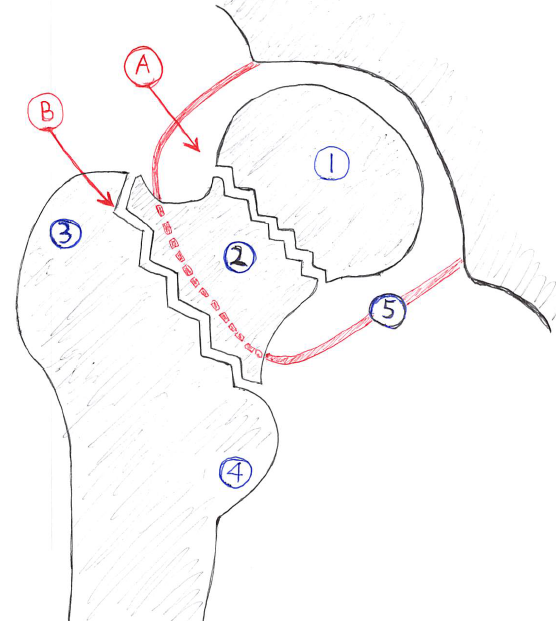 この骨折は折れた場所によって、関節内骨折(いわゆる大腿骨頚部骨折)と関節外骨折(転子部骨折)に大別される。
この骨折は折れた場所によって、関節内骨折(いわゆる大腿骨頚部骨折)と関節外骨折(転子部骨折)に大別される。
A:内側骨折(大腿骨頸部骨折)
B:外側骨折(大腿骨転子部骨折)
①大腿骨頭
②大腿骨頸
③大転子
④小転子
⑤関節包
内側骨折は痛みが比較的軽く、またコツ癒合が得られても後になって骨頭壊死(大腿骨頭の血流障害で骨頭がつぶれてしまうこと)を起こしてしまうことがある。
一方、外側骨折は痛みが強く内出血が多いので全身状態に影響が出る事が危惧される。
※ちなみに、大腿骨の「内側」と「外側」の境界線(つまり関節包がかぶっているかどうかの境目)では「(大腿骨頸部骨折の)基部骨折」と呼ばれることもある。

少し異なったイラスト・表現で、再度解説
先ほどと少し異なったイラスト・表現で、再度解説する。
※この解説も合わせて読むと、大腿骨の内側骨折と外側骨折について理解が深まると思う。
※先ほどのイラストには無い表現として「大腿骨転子下骨折」も記載している。
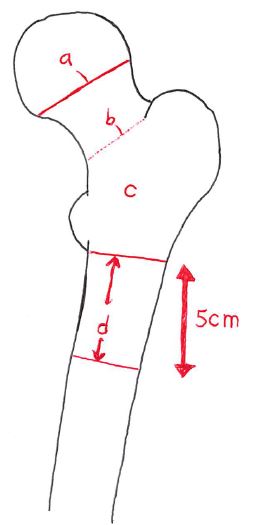
1)大腿骨内側骨折(=イラストa):
大腿骨頸部骨折(aの部分だけ)を指す。骨折と同時に血行が経たれ、回復の見込みがない。人工骨頭置換術が適応となる。
※骨盤臼蓋側に変形性股関節症などの異常がある場合、人工股関節全置換術(THR/THA)になることもある。
2)大腿骨外側骨折(=イラストb・c)
①(大腿骨頸部の)基部骨折(b)が含まれる。股関節(関節包の内と外の境目の骨折で転子部骨折の亜型)。
②転子部骨折(c)が含まれる。骨癒合の可能な部分の骨折である。
③転子下骨折(d)が含まれる。イラストの様に小転子から5cm以内の骨折を指す。
※それ以上の場合、骨幹部骨折である。
大腿骨内側(頸部)骨折が回復しにくい4つの理由
大腿骨内側(大腿骨頸部)骨折が回復しにくい理由として以下が挙げられる。
- 骨折部位にある骨頸部への内側・外側回旋動脈からの分枝血管が破損され、骨折部から先の骨頭部の栄養や酸素の補給が不足するため。
※以下は大腿骨頸部を栄養する主な動脈
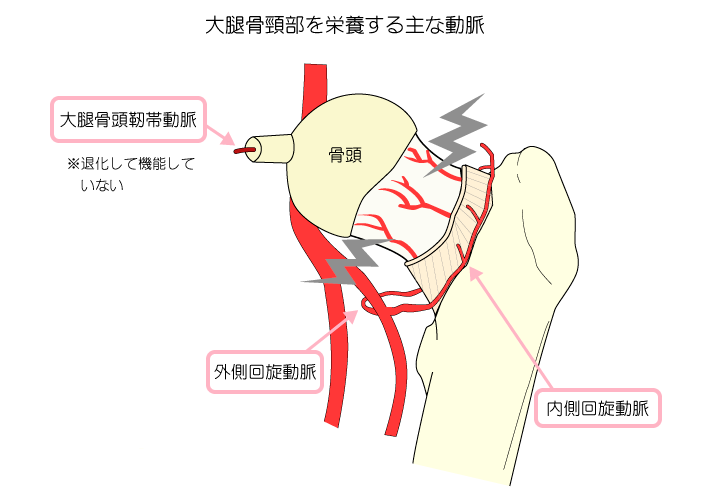
- 関節包内の骨折であり、修復に必要な骨膜がなく、仮骨形成が困難となため。
- 立位による体重の負荷時、骨折部両端の方向へと離解が作用するため。
- 高齢受傷者が多く、骨の再生能力が乏しく、骨粗素症を基礎にもつケースが多いため。
大腿骨近位部骨折の特徴
大腿骨近位部骨折(頸部骨折・転子部骨折など)は手術になるケースが多い。
仮に自然に骨折部が癒合することを期待して、長期間ベッド上で安静を保つことになると、高齢者の場合は廃用症候群を引き起こしてしまうからだ。
※せん妄や肺炎、心肺機能の低下といった合併症の頻度も高くなるため、生命の危険にさらされる可能性もある。
従って、全身状態が許すならばすぐに手術をして、廃用症候群を予防するとともに、リハビリテーションを開始することが望ましい。
大腿骨近位部骨折の原因
前述したように、大腿骨近位部骨折は「高齢者が転倒した際に起こす3大骨折」の一つに含まれており、原因は『転倒』である場合が多い。
転倒や転落後によって大腿骨近位部骨折が生じると、大腿の付け根の部分に痛みが出現し、立つことや歩くことが出来なくなり、下肢を動かすと痛がる。
ただし、ずれの小さい亀裂骨折(いわゆるヒビ)の時はつかまり立ちや伝い歩き程度なら可能な事があり注意を要す。
理学療法の実習中に「股関節を痛がってはいるが、何とか歩ける患者さん」の見学を何習慣化させてもらっていたのだが、途中で「実は骨折していた(ひびが入っていた)」ということが判明し、即手術になった例もある。
大腿骨近位部骨折の診断
大腿骨近位部骨折の診断は、診察所見とX線(レントゲン)写真によってなされる。
ただし、前述したように亀裂程度の場合、分かりにくい事がありMRI検査を行なうこともある。
※MRIは腫瘍の転移などによる病的骨折や骨盤の特発性骨折(骨粗鬆症などによる骨盤の亀裂骨折)との鑑別にも有用である。
骨折の程度を知ろう。Garden stageについて
大腿骨頸部骨折の代表的な分類として『ガーデンステージ(Garden stage)』というものがある。
これは、骨折の転移の程度(どのくらいずれているか)によりステージⅠ~Ⅳの4段階に分類したものである。
ちなみに、ステージⅠ・Ⅱを『非転位型』、ステージⅢ・Ⅳを『転位型』として、大きく2つに分けられるのが一般的である。
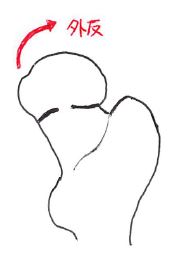
StageⅠ:不完全骨折
頸部の内側に骨性連続性が保たれている。
非転位型であり、手術としてはCHS、ガンマネイル、エンダーピンなどが適応となる。
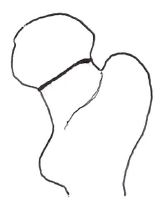
StageⅡ:転位の無い完全骨折⇒完全嵌合(かんごう)骨折
2つに折れた棒を再び圧迫し、かみ合させてくっつけたような状態。
軟部組織の連続性は残っている
非転位型であり、手術としてはCHS、ガンマネイル、エンダーピンなどが適応となる。
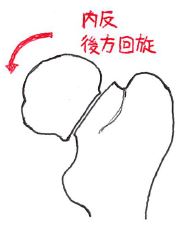
StageⅢ:完全骨折
軟部組織(ワイトブレヒト支帯)の連続性があり、その線維性支持により骨頭が後方に回転・転位したもの。
転位型であり、手術としては人工骨頭置換術が適応となる。
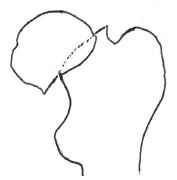
StageⅣ:完全骨折
軟部組織の連続性が全て断たれ、骨頭の回転転位もない。若年者の交通外傷などに多いとされる。
転位型であり、手術としては人工骨頭置換術が適応となる。
念のため、これは「大腿骨近位部骨折の分類」ではなく「大腿骨内側骨折(大腿骨頸部骨折)」の分類なので誤解なきよう。
大腿骨近位部骨折の手術まとめ
先ほど大腿骨頸部骨折に関して『ガーデンステージ(Garden stage)』という「骨折を非転位型(ステージⅠ・Ⅱ)・転位型(ステージⅢ・Ⅳ)の2種類に分類する考え」を記載した。
でもって、頸部骨折の「転位型」・「非転位型」に対する手術選択をザックリと解説していく。
非転位型の場合:
骨をくっつける手術(骨接合術)が選択されるケースが多い。
骨折した部分をくっつける(骨癒合)させるために、(固定材料を使って)しっかり固定する手術をするという考えだ。
早ければ術後1~2週間位から、遅くても2週間程度で部分的な荷重を開始する。
合併症などで臥床期間が長くならなければ、術後4~6週間程度で、全荷重を行えることがほとんどである。
転位型の場合:
人工骨頭に置き換える手術(人工骨頭置換術)が選択されるケースが多い。
※転位型の場合、骨折した部分をくっつける骨接合術は、解剖学的な理由から上手くいかないことが多いため。
骨頭部分を取出し、残った大腿骨の形を整え、特殊な加工がおこなわれて金属の柄が付いた、人工の骨頭を固定する。
人工骨頭置換術の場合は、骨接合術のようにに骨折した部分が癒合するまでリハビリを慎重に行う必要はない。
つまり、(術後の全身状態に問題が無ければ)術後1~2日でほとんどの方が端坐位に挑戦できるレベルになる。
更には、(痛みの程度に応じて)どんどん負荷をかけていくことも可能なため早期に歩行練習を行うことが(一般的には)可能である。
大腿骨外側骨折では「Evans分類」が有名
大腿骨近位部骨折の中でも、いわゆる「頸部骨折」以外のもの(頸基部骨折・転子部骨折・転子下骨折)は、まとめて『大腿骨外側骨折』と表現するのは前述したとおり。
でもって、大腿骨外側骨折にも、頸部骨折におけるガーデンステージと同様に分類方法があり、有名なのが『Evans分類』である。
この分類の詳細は割愛するが、Evans分類の何れのタイプであっても人工骨頭置換術は行われず、骨接合術が選択される。
※転子部骨折は、頸部骨折よりも骨癒合し易いため。
リハビリに関しては安定型(タイプⅠの一部)か不安定型(タイプⅠの一部+タイプⅡ)のいずれかでリハビリの開始、終了時期が遅めになったりする。
ただし、安定型・不安定型のいずれにおいても、(一般手金は)術後翌日から端坐位での運動、車いす移乗、平行棒内立位などを開始することは出来る。
でもって荷重に関しては、以下の通り。
安定型骨折:
比較的骨質も良好で、しっかりと骨接合術が行われた場合は、痛みに応じて荷重をかけて歩くことが出来る(荷重量を平行棒内歩行⇒歩行器⇒杖歩行と痛みに応じて増やしていき、術後5~6週間ほどで全荷重をかけて歩けるようになることが多い)。
また、そうでない場合もおおむね術後2~3週間で部分荷重を開始する。
状態が良くない場合はもう少し時間がかかる場合もあるが、術後1か月以上経過しても荷重を開始しないというのは稀である。
不安定型骨折:
荷重を増やしていく過程も慎重に行うことが多い。
なので最終的に全荷重を許す時期は、安定型骨折と比べて2~4週間程度遅くなることもある。
荷重・免荷に関しては以下でも記事にしているので合わせて観覧してみてほしい。
⇒『免荷(めんか)とは?部分免荷(部分荷重)や全荷重も含めて解説します!【NWB・PWB・FWBの意味】』
いずれにしても、高齢者は転倒しないことが最重要
加齢に伴い易骨折性(骨折しやすくなる)ため、転倒予防に力を入れて「骨折しないようにすること」は重要だ。
以下の記事では、転倒予防について総まとめ記事になるので、転倒予防の知識を一通りおさらいしてみてほしい。
⇒『バランストレー二ングを総まとめ!高齢者の転倒予防に効く!』
その他の関連記事としては以下もある。
⇒『骨粗鬆症(骨萎縮)と骨折』
⇒『大腿骨頸部骨折=骨粗鬆症+転倒(でもってヒッププロテクターは予防に有効?効果なし?)』
各術式を解説(大腿骨頸部骨折を中心に)
ずれがごく小さい時は、免荷や安静で2・3ヶ月骨癒合を待つこともあるが、高齢者の場合認知症や全身状態への影響が心配なため、多くの場合早めに手術し、出来るだけ早期に離床する事が目標になる。
手術は頚部骨折でずれが大きい場合は骨癒合が得られにくいので人工骨頭手術が選択される事が多いが、ずれの小さい頚部骨折と転子部骨折では専用のネジ釘で接合術が行われることもある。
でもって、ここから先は大腿骨頸部骨折にフォーカスして「ガーデン分類を参考にした手術選択・具体的な手術方法)を解説していく。
ガーデンの分類Ⅰ・Ⅱ(非転位型)なケース
以下は全てGarden分類Ⅰ・Ⅱ(非転位型)が適応であり、骨頭を温存する手術(骨接合術)になる。
①CHS
②γネイル
③PFNAP
④CCHS
・・・・・・など。
①CHS:
ガンマネイルに比べ出血量が少なく、全身状態の不安定なケースに適しており、骨頭部の転位を戻す操作が必要なときに術者の操作利便性がより高い。
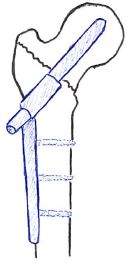
②ガンマネイル:
髄内に固定材が刺入されることにより、力学的に有利で、早期からの過重に適じている。

③PFNAP:
ガンマネイル式手術のラグスクリューに大きなねじ切りがあり、骨頭の回旋の防止効果を強化したもの。

④CCHS:
スクリューの先にねじ切りがあり、骨折部を引き寄せる効果のあるのが特徴。大きくなる。直訳すると中空の股関節用海綿骨ねじ(スクリュー)となる。
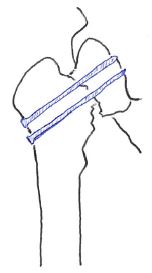
ガーデンの分類Ⅲ・Ⅳ(転位型)なケース
転位型な場合は人工骨頭置換術(あるいは人工関節置換術)が施行されることが多い。
以下のイラストは人工関節置換術だが、大腿骨頭のみ人工物に変え、関節窩(受け皿)は人工物にしない術式が「人工骨頭置換術」になる。
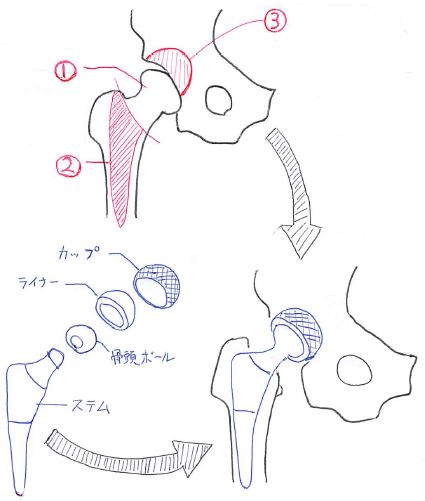
①大腿骨頭は頸部から切除する。
②ステムを埋め込む部分を削る
③置き換えるカップが形状に合わせて、寛骨臼内部の損傷のある関節軟骨や骨の表面を削る
大腿骨近位部骨折術後の注意点・ポイント
最後に、大腿骨近位部骨折術後の注意点・ポイントについて記載して終わりにする(ここまでの内容と重複する部分もある点は了承してもらいたい)。
注意点・ポイントは以下などが挙げられる。
- 術後の脱臼と静脈血栓(術側・局所の浮腫)を予防しなければならない。
- 下肢全体、特に術側の股関節周囲の筋力増強が重要になる。
- リハビリは、受傷前の生活レベルか、片T杖以上の歩行の獲得がゴールとなる。
- リハビリでは、在宅復帰後の転倒予防に対する新たなアプローチも必須である。
- 病院ごとのクリニカルパスにより、骨折の重症度や手術の形式別におおよそのプログラムが決められている。合併症や状況によってバリアンス(不一致)も発生するが、術後日数と内容を覚えておくと回復までのどの段階にいるのか、リスクはなにかなどの判断に役立ち、患者への一貫した対応につながる。
大腿骨頸部骨折の術後における対応3つ
骨接合術後で安定な場合:
疼痛自制内なら術後1日目から可能。2日目には端座位、車いす移乗(足底接地)可能。車いす移動練習開始。3日目から平行棒内歩行の開始。1週目~2週目にて全荷重へ進める。4~5週目を目処に退院を予定する。
骨接合術後で不安定な場合:
骨癒合の開始時期を待つ問の4~8週間を完全免荷とするが疼痛のない範囲で徐々に部分荷重が行われる。基本的に動作が完全免荷であること以外は、安定型のプログラムに準じて進行する。
人工骨頭置換術の場合:
前述の安定型骨折と同じく、術後2日目など早期からの荷重が可能で4週目~5週目の退院を目処に退院スケジュールを考えておく。注意しなければならないのは、手術の進入方法別によるリスク管理で、股関節前方から進入する「前方アプローチ」か、臀部から進入する「後方アプローチ」かによって脱臼肢位への注意点やADL指導の内容が異なる(例:後方アプローチであれば、股関節の屈曲・内転・内旋の複合動作に注意するなど)。
大腿骨外側骨折の術後における対応2つ
骨接合術後で安定な場合:
大腿骨頸部骨折で骨接合術後の安定な場合と同様に、疼痛自制内なら早期荷重可能。
術後1週目にて全荷重可能。3~4週目を目処に退院。
骨接合術後で不安定な場合:
免荷が3~4週間行われる。疼痛のない範囲で徐々に部分荷重が行われる場合もある。
基本的に動作が免荷であること以外は、安定型のプログラムと同様に進める。
骨接合術:
骨接合術とは骨頭を残した手術のことで、表3の器具を用いた手術のこと。
不安定の因子:
整復不良や術中の骨折、挿入したラグスクリュー位置・挿入の不良、感染などがある。オペレコード(手術記録)を確認し、不明点は執刀医に直に問い合わせる。
⇒『免荷(めんか)とは?部分免荷(部分荷重)や全荷重も含めて解説します!【NWB・PWB・FWBの意味】』
オススメ書籍
骨折のリハビリ(理学療法)をするにあたって、以下の書籍を一通りそろえておくと、非常に心強いと思う。
是非参考にしてみてほしい。
関連記事
以下の記事では、様々な部位の骨折をまとめているので、興味がある方は合わせて観覧してみてほしい。



