この記事では変形性関節症のリハビリ(理学療法)に関して、理学療法ガイドラインを参考に基礎知識を掲載していく。
この記事のターゲットは、どちらかというと「患者本人>リハビリ職種」なので、理学療法士・作業療法士で記事に物足りなさを感じた人はリンク先も合わせて観覧することでリハビリに取り入れてみてほしい。
目次
変形性膝関節症とは
変形性膝関節症は「変形性関節症(関節に変形をきたした状態)」の一つである。
ちなみに、膝以外の変形性関節症としては『変形性股関節症』や『変形性頸椎症・腰椎症』が有名であるが、肩(肩甲上腕関節)・肘(腕尺関節)・足(距腿関節)など関節であれば何処でも起こり得る。
変形性膝関節症が起こり易い人
変形性膝関節症は(他の関節症と同様に)加齢とともに誰にでも起こり得る。
ただし、(決定的な因果関係は無いものの)以下に挙げた人が変形性膝関節症を起こしやすいと言われている。
- 太ももの筋力が低下している人
- 肥満傾向の人
- O脚・X脚の人
- 高齢の女性
- スポーツ、身体運動で膝関節を駆使した人
- 半月板・靭帯の損傷・慢性関節・リウマチ、痛風等による関節炎の既往がある人
・・・・・・・・・・など
変形性膝関節症に対する標準的評価指標
理学療法診療ガイドラインに記載されている「変形性膝関節症に対する標準的な評価指標」としては以下が挙げられている。
・JKOM(Japanese Knee Osteoarthritis Measure)
※疾患特異的・患者立脚型変形性膝関節症患者機能評価尺度
※信頼性が高いが、あまり普及していない
・WOMAC(Western Ontario and McMaster Universities Osteoarthritis Index)
※信頼性が高く普及している。ただし日本語版がない。使用にはライセンスが必要。
・JOAスコア(Japan Orthopeadic Association Score)
※日本整形外科学会変形性膝関節症治療成績判定基準
※普及しているが、日本で開発された指標で国際比較できない。
この記事では、『膝の健康自己チェック』として、理学療法ハンドブックに掲載されている自己チェックリストを掲載しておく。
膝の健康自己チェック
ここでは、『文献:理学療法ハンドブック 健康寿命』より、膝の健康自己チェックを引用してみる。
自身の膝関節の状態に当てはまる項目がないかチェックしてみてほしい。
- ひざを曲げたりのばしたりしていると、ひざの中でゴリッゴリッ、コツコツ、ギュッギュッといった音がする
- 階段をおりているときに、不意にひざの力がカクンと抜けてしまう
- 和式トイレのあと、立ちあがるのが苦痛。正座も苦痛である
- ひざが完全にのびきらず、平らなところで足をのばしてもひざの裏が床にぴったりつかない
- 以前は「がにまた」ではなかったのに、「気をつけ」の姿勢をとると、両ひざのあいだがこぶし 1つ分離れる
- 正座がまるっきりできない
- 運動をし始めの時にはひざが痛むが、続けていると痛みが取れていることが多い
- ひざを曲げると、おさらの上が張った感じがして、少しひざが腫れている感じがする
- 片手で太ももからひざに向けてしごいて、片方の手でおさら部分を押すと、おさらがコツコツ浮いた感じがする
- 左右のひざのかたちが違う
- おさらが外側にずれているような感じがする
- ひざがガクガクするので、いつも不安定
チェック結果の解釈
上記チェックリストにおける結果の解釈は以下の通り。
- 1~3の症状:
半月板というひざの軟骨が断裂したときによくある症状。
- 4~7の症状:
変形性ひざ関節症と診断されることが多く、これは老化現象による症状。
- 8~10の症状:
ひざの中に水がたまっている可能性がある。変形性膝関節症や関節リウマチの典型的な症状。
- 11~12の症状:
膝の靱帯が切れている可能性があります。膝蓋骨亜脱臼やひざ不安定状態のときによく見られる。
チェックが多いほどに、(変形性膝関節症という疾患に関わらず)「膝の健康に問題が起こっている状態」ということになる。
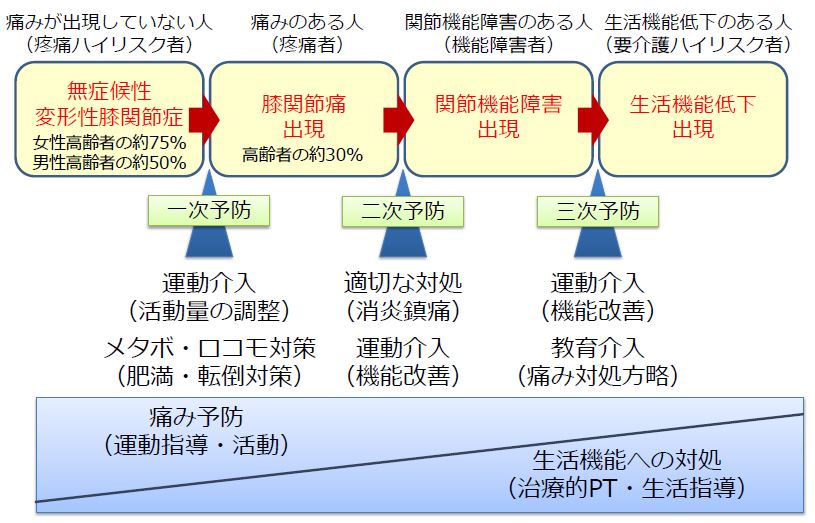
変形性膝関節症の病期別リハビリ(運動)の重要性
前述したチェックリストは「○○個以上の小目にチェックが入ったから、中等度の変形性膝関節症である」などといった解釈ではないようだ。
しかし、チェックが多いなら膝関節を労わるようにしてあげたほうが良いだろう。
ただし「労わる」というのは必ずしも安静を意味している訳ではない。
関連記事⇒『生活不活発病って何?徹底解説します!』
例えば安静は「痛みの感作」「脳の可塑的変化」「筋萎縮」など様々な弊害をもたらすため、病期・症状に合ったリハビリ(運動)が大切となる。
「膝関節の構造」と「変形性膝関節症による構造的変化」
変形性膝関節症を解説する前に、膝関節の構造について記載していく。
膝関節は「大腿骨」「膝蓋骨」「脛骨」の骨で形成され、関節には関節軟骨が存在していることで、膝の運動性や安定性が確保されている。
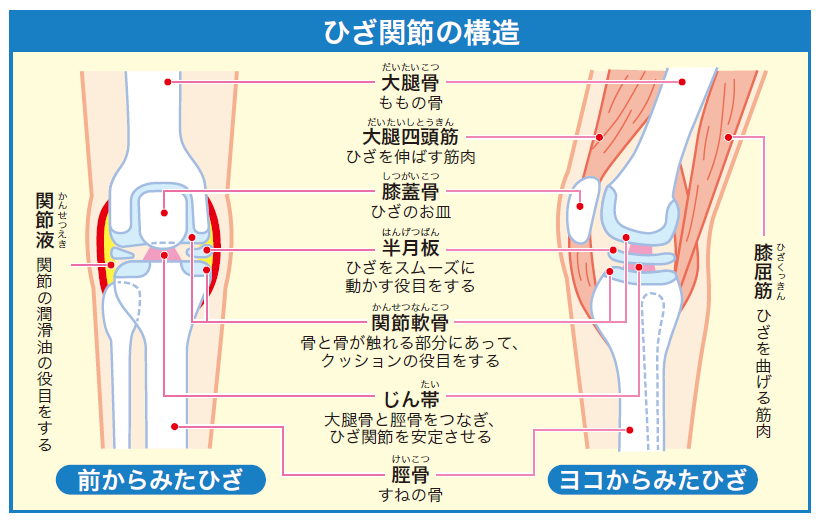
ただし、膝関節を構成するこれらの組織に障害が起こると、痛みや可動域制限などを引き起こすことになり、これが『変形性膝関節症』と呼ばれるものだとされている。
ちなみに、変形性膝関節症は原因の有無で以下の2つに分類される。
- 一次性変形性膝関節症(原疾患が無い)
- 二次性変形性膝関節症(原疾患がある)
でもって、変形性膝関節症は圧倒的に「一次性(原疾患が無い)」が多い。
これは、誰であっても加齢とともに身体に変化は起こり得るし、関節も例外ではないことを意味している(加齢とともに頚・腰・股・膝など誰にでも退行変性は起こり得る)。
また、上記に加えて生活習慣や体の使い方(肥満傾向・スポーツ習慣)によって徐々に(気づかない内に)変形性膝関節症が進行することもある。
また、年齢や男女比としては以下などと言われている。
- 40歳過ぎ
- 1:4で女性が多い
変形性膝関節症で生じる構造的変化
先ほど「関節を構成する組織に障害が起こり変形性膝関節症が起こる」と記載したが、もう少し具体的には以下の病理学的変化が生じるとされている。
軟骨変性
↓
・軟骨下骨の退行変性
・軟骨下骨の修復(増殖)性変化(骨棘形成)
でもって、病院でレントゲンを撮ると以下などが確認されることもある(重症度によって異なるが)
・骨棘の形成
・骨嚢包形成
・関節下骨の硬化像
・関節面の変形、欠損像
・・・など
変形性膝関節症は、例えば以下のイラストの様に緩徐に進行していく。
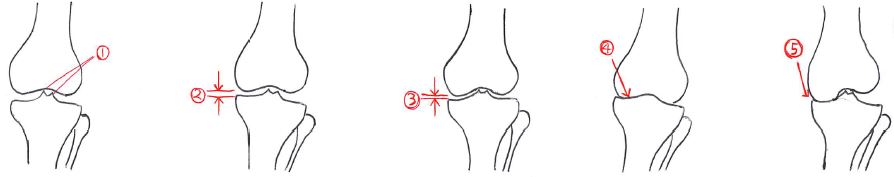
①骨棘の形成⇒②関節裂隙の狭小化(正常の1/2以上残存)⇒③関節裂隙の狭小化(正常の1/2以下)⇒④関節裂隙の消失⇒⑤1cm以上の骨の陥没
Kellgren & LawrenceのX線像分類
変形性膝関節症は、「Kellgren & LawrenceのX線像分類」がよく用いられており、グレード0~Ⅳまでの5段階で評価される。
| grade0 | 正常 |
|---|---|
| gradeⅠ | 骨硬化は認めるが、関節裂隙の狭小化はない |
| gradeⅡ | 関節裂隙の狭小化はあるが、1/2以上残存しているもの |
| gradeⅢ | 関節裂隙が1/2以下のもの |
| gradeⅣ | 関節裂隙が消失したもの |
変形性膝関節症の症状・X脚とO脚
変形性膝関節症の初期症状としては以下などが挙げられる。
- 膝関節のこわばり
- 長い正座やあぐらをかいた後の膝の伸び難さ。
- ROM制限としては正座が制限される。
- 陥頓症状(変性した半月板、増殖した滑膜ひだ、遊離体が関節間に挟まり、関節運動自体が行えなくなる)。
- 立ち上がり動作時の疼痛(起立すると疼痛消失)
- 歩行初期と長時間歩行による疼痛
- 階段や坂道の昇降時の疼痛
また、関節に水が溜まる場合(関節水腫)もある。
※関節水腫の評価テストには『膝蓋跳動テスト』がある
また、関節の変形とともに、膝の屈曲制限や伸展制限が出現してくるが、それ以外に内外反の変形が生じる場合もあり、これらの変形を内反膝(O脚)・外反膝(X脚)と呼んだりする。
以下は内反変形(O脚)・外反変形(エックス脚)を極端に示したイラストとなる。
※左イラストが内反変形(O脚)・右イラストが外反変形(X脚)となる。
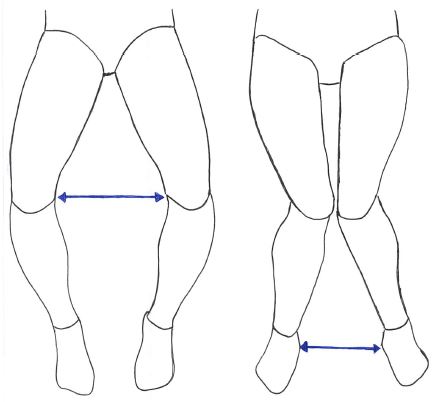
※変形性膝関節症は内反膝(O脚)が多いとされている。
※内反膝(O脚)は加齢とともに生じる(変形性膝関節症)場合もあるが、そもそもO脚気味であり、それが変形性膝関節症(例えば疼痛)に繋がることも有り得る(ニワトリが先か卵が先か)
※そもそも、内外反や画像所見の重症度と症状が必ずしも一致しない場合もある。これは、「変形は治らなくとも、症状は緩和できる可能性」を示している。
内・外反変形の評価としては、立位での膝外側角(femoro-tibial angle; FTA)などが用いられたりする。
内反変形(X脚)と外反変形(O脚)に関しては以下の記事も作成しているので興味がある方は参照してみてほしい。
関連記事⇒『外反膝・内反膝(X脚とO脚)やラスト現象を解説!』
あるいは変形により脚長差(一側下肢と反対側下肢の長さが異なる)が起こることもある。
関連記事⇒『形態測定って、どんな意味があるの?【BMI、上肢・下肢の長さ、周径など】』
変形性膝関節症のリハビリガイドライン(運動療法の重要性)
「変形性膝関節症に対するリハビリ」といっても無症候性(若干の変形が画像所見で確認できるが症状は無い状態)から「重度の変形・機能障害を有した状態」までピンきりなため、その病期対応したリハビリ介入が求められる。
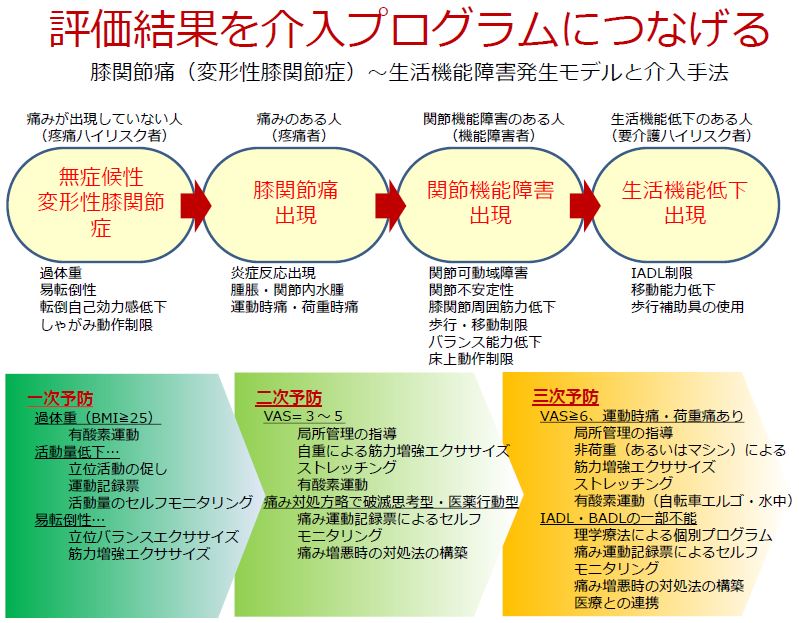
また、もう少し詳細なリハビリ(理学療法)に言及すると、そもそも「変形の程度」と「症状(痛みや可動域制限など)」は必ずしも一致していないこともあり、症状の改善には(変形の程度に関わらず)個別な対応が求められることも多い。
変形性膝関節症の理学療法ガイドライン(運動療法の重要性)
Uthamanらは2012年までに発表された下肢の変形性関節症(膝関節44、股関節2、混合14)を分析した結果、運動療法の効果は2002年の時点で十分な証拠が示されており、その後の報告で覆されていないことを報告している。
Uthman OA, van der Windt DA, Jordan JL, et al.: Exercise for lower limb osteoarthritis: systematic review incorporating trial sequential analysis and network meta-analysis. BMJ 347: f5555, 2013
また、メタ分析の結果、変形性膝関節症の機能の改善には陸上・水中に関わらず筋力増強、柔軟性改善・柔軟性改善、有酸素運度の複合が最も効果的であることが示されている。
理学療法診療ガイドライン推奨グレードは以下の通り。
- 運動療法:推奨グレードA・エビデンスレベル1
※推奨グレードは筋力増強A・有酸素運動A・ストレッチングやROMエクササイズC
※ストレッチング・ROMexは推奨グレードが低いらしい
- 物理療法:推奨グレードA・エビデンスレベル1
- 生活指導(患者指導):推奨グレードA・エビデンスレベル1
- 減量療法:推奨グレードA・エビデンスレベル1
運動療法(筋力増強・有酸素運動など)
運動療法は変形性膝関節症に対する主要な治療として挙げられており、推奨グレードも高い。
特に筋力増強・有酸素運動・協調性運動が推奨されている。
一方で、ストレッチングやROMエクササイズは推奨グレードが低いものの、リハビリ(理学療法)として行われる頻度は高い。
変形性膝関節症の運動療法として一番推奨されているのは複合運動であり、前述した筋力増強運動、有酸素運動、協調性運動が組み合わされた内容が効果的とされている。
※複合運動の準備としてストレッチングやROM運動が実施されることもある。
変形性膝関節症に対する筋力増強:
筋力増強運動はほとんどのガイドラインで推奨されている。
大腿四頭筋を中心といた下肢筋力増強運動は、筋トルクの増大、関節可動域の改善、運動機能の改善、歩行速度の増大、疼痛の軽減をもたらすとされている。
一方で、具体的な方法を推奨するまでには至っていない。
筋力増強訓練としては、後述する自主トレーニングも参照してみてほしい。
方法論としてOKC(open kinetic chain:開放性運動連鎖)、CKC(closed kinetic chain:閉鎖運動連鎖)、およびその中間的な(semi-CKC)運動方法があげられる。
大腿四頭筋運動には、通常下肢伸展挙上などのOKC運動による方法が用いられている。
CKC運動は関節内の異常な剪力を生じさせないために前十字靭帯損傷例などで広く用いられている方法であるが、疼痛や重度の筋力低下を有するOA(変形性関症:osteoarthritis)患者では、実施が困難な場合があり、指導する際に注意して行う必要がある。
中間的な方法としてsemi-CKC運動があり、非荷重下によるCKC運動や自転車こぎ運動などがこれに該当する。
保存的療法の場合、大腿四頭筋運動は除痛効果を有し、関節安定化による日常生活動作能力や移動能力の改善をもたらすと言われている。
大腿四頭筋運動による症状改善の理由:
黒澤は大腿四頭筋運動により早期に愁訴が改善することから、筋力増大によるバイオメカニクス的効果ではなく、大腿四頭筋運動が滑膜代謝、軟骨代謝、骨代謝、骨髄内血行動態・関節包の伸展性などに影響することを示唆している(エルゴメーターではなく、足こぎくんでもOK)。
※大腿四頭筋運動は、除痛や関節安定化効果のみでなく、歩行能力や身体活動および生活の質(QOL)を改善させることが報告されている。
ハムストリングスや下腿三頭筋は、歩行等の推進力を得るために重要な筋である股関節外内転筋も膝関節の側方安定化に寄与するとされている。
変形性関節症に対する有酸素運動:
変形性膝関節症に対する有酸素運動としては歩行運動・水中歩行・自転車エルゴメーターなどが挙げられる。
有酸素運動の効果としては、疼痛軽減・膝関節可動域の改善・重心動揺の軽減・身体機能の改善などが報告されている。
いずれにしても、疼痛が誘発しないよう負荷量を調節し、範囲で一定時間実施するのがポイントである。
ちなみに、水中運動・エルゴメーターには以下のようなメリットがある。
- 水中運動のメリット
・浮力作用による関節への荷重ストレス軽減(免荷出来る)
・水の粘性抵抗による筋力強化(抵抗運動になる)
・温水による温熱効果
・水中での全身運動による減量効果(減量に関しては後述する)
- 自転車エルゴメーター
・膝関節に作用する応用力ストレスが少ない。
・ROMおよび筋力強化が同時に行える。
・股・膝・足関節の運動連鎖促進
・体重減量(減量に関しては後述する)
物理療法
変形性膝関節症に対する物理療法は、理学療法診療ガイドラインでは「推奨グレード1・エビデンスレベル1」に位置づけられている。
ただし、ガイドライン間でエビデンスと推奨グレードに違いがあるので、「物理療法の作用」や「患者自身の機械的刺激に対する好み」も鑑みながら内容を選択する必要がある。
物理療法によって疼痛緩和、炎症の鎮静、軟部組織の柔軟性維持・筋スパズムの抑制などが期待できる。
また、物理療法と運動療法の併用は推奨グレードが高いため、運動療法の前処置として物理用療法が活用されることも多い。
変形性膝関節症に対する物理療法としては以下などが挙げられている。
- 温熱療法
- 水治療法
- 磁気刺激療法
- 干渉波治療
- 電気刺激療法
- レーザー治療
※変形性膝関節症は非炎症性疾患とされるが、炎症を有しており寒冷療法が適応される場合もある。
生活指導(患者教育)
変形性膝関節症に対する生活指導(患者教育)は、膝関節症の進行を遅らせ、症状を軽減させることが目的となる。
※理学療法診療ガイドラインでは「推奨グレード1・エビデンスレベル2」に位置づけられている。
- 基本的に高齢者では活動性の維持や向上を図るが、若年者では場合によって活動を制限する。
- 高齢者にとっては活動性の低下や寝たきりの原因となる疾患であり、活動性を高めるための指導が重要となる。
- McAlindonらは、高齢者のなかでも特に肥満者における激しい身体活動は、変形性膝関節症の重要な危険因子であるが、軽度および中等度の活動は危険を増大させないことを報告している。
- 若年者から中高年者では、特に女性で、スポーツなどの激しい身体活動を行ってきた人の変形性膝関節症の相対的危険度が高くなることが報告されている。
- 肥満や肥満傾向は変形性膝関節症の重要な危険因子であり、特に女性において重篤な変形性膝関節症へと導く危険因子であることが報告されている。Felsonらは、女性において10年間で体重指数(BMI)で2以上の体重減少が、変形性膝関節症の危険度のodds(相対危険度)比を0.46に減少させたことを報告している。
患者教育の具体例としては、運動指導・食事指導・疾患の説明・日常生活の注意点などが挙げられ、パンフレットを用いた方法も有効とされる。
なので、理学療法士協会が発行しているパンフレット『(PDF)理学療法ハンドブック 健康寿命』も活用しよう。
日常生活での注意点は、患者の状態によって以下などを指導する。
- 正座を避ける(あるいは長時間の正座を避ける)
- 杖を使用する(患肢に加わる負荷が30%前後減少する場合もある。杖の種類に関しては『リハビリで使われる杖の特徴・選び方・使い方・調整方法を紹介!』も参照)
- 速歩ではなく、一歩一歩穏やかに歩く。
- 肥満からの減量(減量療法に関しては後述する)
患者指導により以下などが期待出来るとされている。
- 運動機能改善
- 疼痛改善
- 運動時間の増加
- 膝屈曲角度の改善
- 日常生活活動量の改善
- 不定期受診回数の軽減
- 自己効力感の改善
・・・など
減量療法
変形性膝関節症に対する減量療法は「推奨グレードA・エビデンスレベル2」となる。
変形性膝関節症は加齢とともに生じやすくなるものの、体重過多や肥満によって関節編成に拍車がかかる可能性がある。
でもって、減量によって疼痛が軽減することも少なくない(一方で、理屈はわかっていても、なかなか減量が成功しない場合も多い)。
食事介入に加え、前述した有酸素運動(や筋力増強運動)も組み合わせると体重減量に効果的となる。
体重減量によって疼痛軽減以外に、身体機能、移動動作の改善も報告されている。
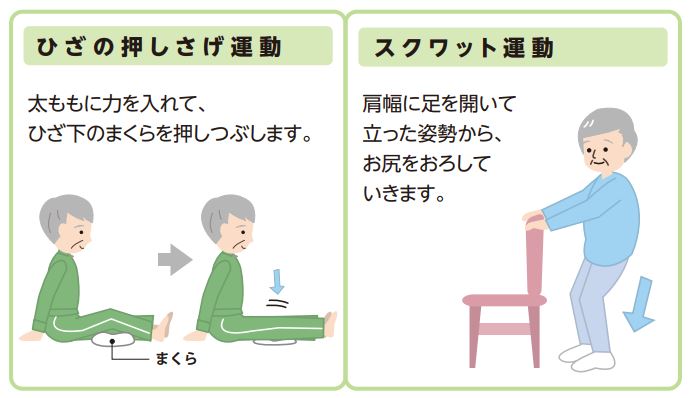
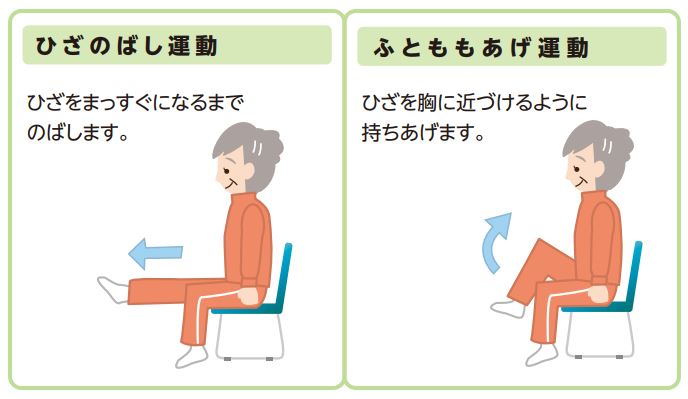
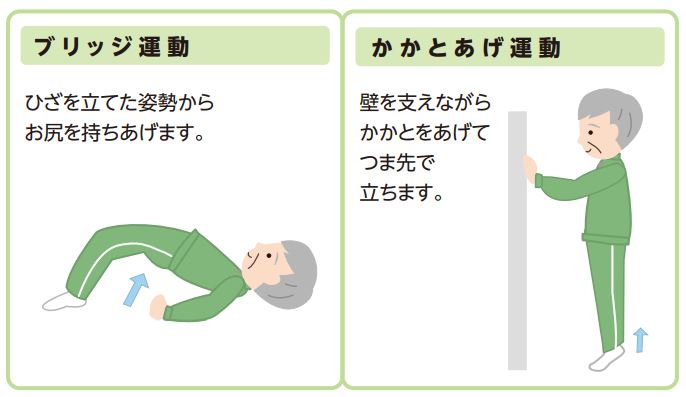
筋力トレーニングを自主トレに! 「理学療法ハンドブック 健康寿命」
『理学療法ハンドブック 健康寿命』に掲載されている運動を紹介するので自主トレーニングとして活用してみてほしい。
※これらの運動は(一次的予防というよりは)二次予防・三次予防で活用される。
※特に、生活機能が低下した要介護ハイリスク者(ロコモティブシンドローム・サルコぺニア・フレイルにも該当しそうなケース)には大切。
※ロコモティブシンドローム・サルコペニア共に進行することで様々な身体不調(変形性関節症などの運動器疾患含む)に派生するため、それを予防・改善するための運動と捉えることも出来るという事。
関連記事:
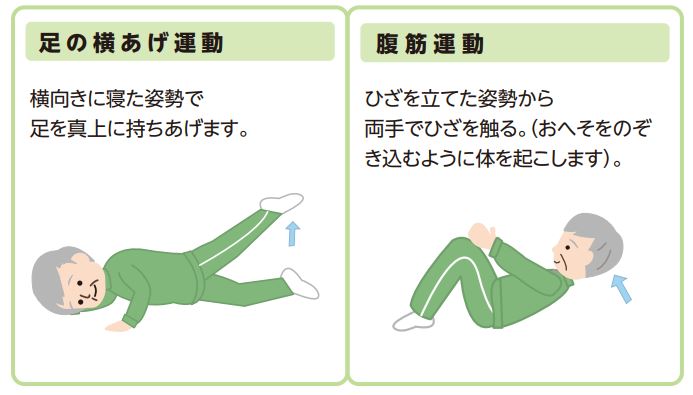
運動時のポイント
- 運動を1セット10~20回の回数で3~4セット実施する。
- 運動中に痛みや疲労感を感じた場合はすぐに中止する。
- 5秒間かけてゆっくりと行い、5秒間保持し、5秒間で元にもどす。
- 翌日に筋肉痛やだるさを感じた場合は運動量を減らすなど、自分にとって無理のないように調整する。
※ここで紹介された運動はあくまで一例だが、自主トレーニングは重要かつ簡便で、受け入れやすいぷrグラムを選択し、継続した実施を指導することが重要となる。
これらの運動に関する解説は以下の記事も参照してみてほしい。
⇒『変形性膝関節症に対する筋力トレーニング(運動)【理学療法ハンドブック 健康寿命を参考】』
変形性膝関節症に対するその他のリハビリ
ガイドラインで大きく取り上げられていないものの、一般的に取り上げられやすいリハビリ(理学療法・作業療法)や対処法については以下が挙げられ、これらによって変形性膝関節症が軽減されることもある。
・関節可動域運動やストレッチング
・装具療法
関節可動域運動や関節モビライゼーション
関節可動域制限のうち屈曲制限は和式生活を制限し、特に100°未満となると、椅子からの立ち上がり動作などの基本的動作へも影響する。
また、著しい伸展制限は歩行障害の原因となる。
ハムストリングスが緊張していると膝関節伸展の際、大腿四頭筋の余分な力が必要となり、その結果膝蓋大腿関節に加わる過度の負荷が疼痛の原因となる。
上記に関しては様々なアプローチ方法があるが、自主トレーニングとしては、以下などの「重力を除去した状態で、疼痛を回避しながらの関節運動」が挙げられる。
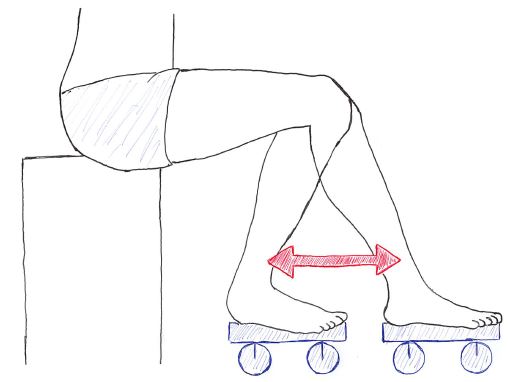
また、エンドフィールを確認し、ストレッチング・関節モビライゼーションが適応となる場合もある。
⇒『モビライゼーション(股・膝・足関節)の「方法」と「成功の秘訣」』
装具療法
膝装具は、関節安定化が得られるとともに、内反矯正力により歩行時の内転モーメントと内側コンパートメントへの負荷を減少させる。
※例えば、外側楔状足底板は、歩行時の側方動揺(lateral thrust)を改善させる。
なので、変形性膝関節症では試験的に、楔状型足底挿板の施行が検討される場合がある。
変形性膝関節症に対する処方の目的は以下の通り。
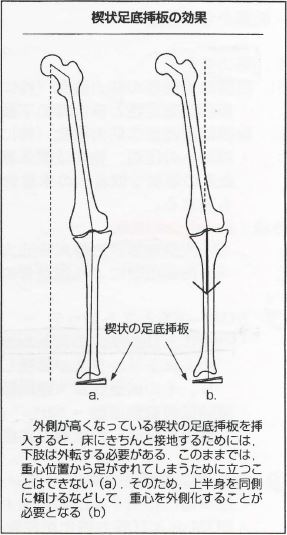
内側・外側型関節症には、各々以下の足底板の施行を検討する。
- 内側型膝関節症・・・・外側を高くした楔型足底挿板
- 外側型膝関節症・・・・内側を高くした楔型足底挿板
で、膝に対してダイレクトに「偏った関節接触圧分圧を改善する方法」として以下の様な手術用法もある。
⇒『高位脛骨骨切り術(変性系膝関節症に対する手術療法)を紹介するよ』
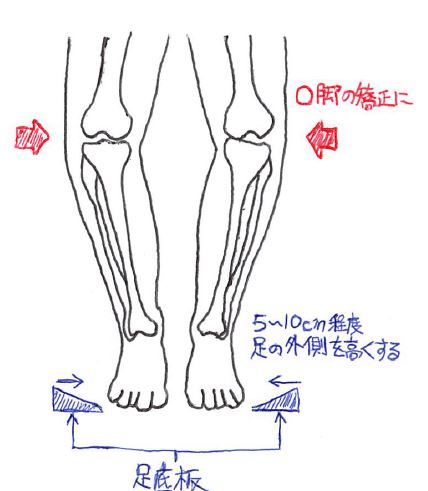
以下のイラストはO脚に対する足底板である。
足の外側が高くなっている足底板をつけると、体重が少し外側にかかるようになり、その結果、痛みが緩和する(膝内側にかかる負担を軽減させることが出来る)。
足底板には色々なタイプがあり、足に直接つける装着タイプと、靴の中に敷く中敷きタイプが一般的だ。
足底板は下肢の角度を矯正する装具ではないので、膝の変形が悪化した状態だと、十分に効果が表れたいと言われている。
そのため、初期~中期の患者さん向けの装具と言える。
膝サポーター
膝サポーターとしては、「支柱付き+クロスベルト」なサポーターが処方されることがあり、目的は以下の通り。
以下は市販されている膝ポーターの一例である。
①⇒一般的な膝用サポーター
②⇒膝蓋骨部をくりぬいたサポーター
③⇒支柱付きのサポーター
以下は、関節に装着して変形を矯正するブレース(強化プラスチック性が一般的)という補助具。手術が出来ない場合に用いることもある(市販ではなく、オーダーメードな装具として医師によって処方される)。
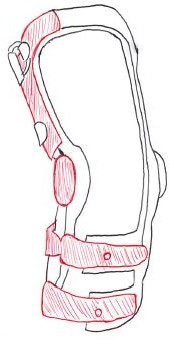
支柱のない軟性装具は、装着中の筋活動を活性化させたり固有受容感覚を一時的に強化させることが報告されている。
関節動揺性を主徴とする例では、支柱付き軟性装具で対応できる場合がある。
ただし、変形性膝関節症患者に対する膝装具やインソールに関しては、わずかに効果が認められるものの、継続的に使用されにくい傾向にあるとの報告もある。
変形性膝関節症に対する理学療法の補足
ここまで、ガイドラインで推奨されているリハビリや、その他一般的に取り上げられやすいリハビリに関して解説してきたが、それらの内容に関して書籍『運動療法学―障害別アプローチの理論と実際』には以下の様に記述されている。
変形性膝関節症に関しては、両下肢の筋力強化運動や有酸素運動(歩行や自転車エルゴメーターなど)を組み合わせた運動により短期的および運動機能の改善が認められている。
特に専門家により指導された12回以上の治療プログラムより高い効果が示されており、どのようにして継続的に運動療法を行うかが重要な課題である。
また、適切な運動療法の量や種類は不明確であり、患者個人の障害の評価に応じた個別対応の必要性が指摘されている。
膝蓋大腿関節の疼痛に対しても、運動療法が症状の軽減にある程度効果的であるとされている。
また、膝前面痛anterior knee painについては、局所に対するアプローチとともに、近位部(股関節周囲)や遠位部(足関節周囲)からのアプローチなども推奨されている。
変形性膝関節症に対する手術療法
変形性膝関節症が保存療法(手術をしない保存療法)で改善されない場合で、手術療法が適応になる場合がある。
そんな手術療法に関しては以下の記事も参照してみてほしい。
関連記事
⇒『変形性膝関節症に対する筋力トレーニング(運動)【理学療法ハンドブック 健康寿命を参考】』