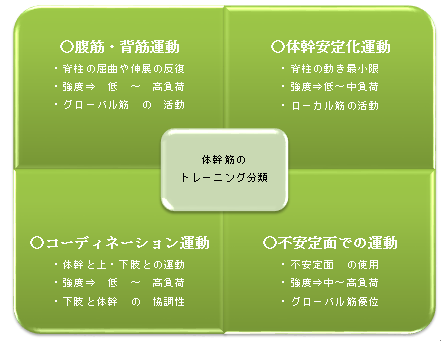
ここではリハビリ(理学療法・作業療法)でもフォーカスされやすい体幹のインナーマッスルについて、実際のトレーニングも含めて記載していく。
※ここから先のインナーマッスルという表現は、主に「体幹のインナーマッスル」を指している点には注意して頂きたい。
目次
リハビリ(理学療法)で大切なインナーマッスルとは
体幹のインナーマッスルとは以下の4つを指す場合が多い。
※インナーマッスルに対する用語として、アウターマッスルと言う用語がある。
これらインナーマッスルは、以下のように腹腔の頭・尾・腹・背側に位置しており、腹腔内圧を安定化させる働きがあると言われている。
- 腹横筋⇒腹側面~外側面
- 多裂筋⇒背側面
- 骨盤底筋群⇒尾側面
- 横隔膜⇒頭側面
腹腔内圧は常に陽圧であり、咳などの強制呼期や、排尿・排便時のみならず、腰椎の力学的な支持性の向上にも貢献するため、腹腔内圧を安定化させるインナーマッスルはリハビリ(理学療法・作業療法)においても重要な治療ターゲットとなり得る。
また、インナーマッスルにおける「腹腔内圧の安定化」とは、アウターマッスルと共に腹腔内圧を高めるだけではなく様々な機能を指す。
例えば、腹腔内圧の上昇に対して排尿・排便を防ぐには、腹横筋と骨盤底筋群は同時収縮するのに対して、排尿や排便の際は、腹腔内圧を上昇させつつ骨盤底筋群を弛緩させることが求められる。
その他のインナーマッスル
前述した4つ以外にも、以下などを含めてインナーマッスルと表現されることがある。
- 腰方形筋(内部線維)
- 大腰筋(深部線維)
- 内腹斜筋(後部線維)
そして、これらも含めたインナーマッスルはローカルマッスルとも呼ばれている。
ローカルマッスルと言う用語は、Bergmarkが解剖学的特徴から考えたとされており、グローバルマッスルとともに以下の様に使い分けされている。
- ローカルマッスル⇒深層に存在し、起始あるいは停止が椎骨にあるもの。
- グローバルマッスル⇒浅層に位置し、起始あるいは停止が椎骨にないもの。
インナーマッスルとコアマッスル
インナーマッスル・ローカルマッスルという用語以外に、コアマッスルと言う表現もある。
体幹のインナーマッスルは、コアマッスルとも呼ばれることがあるが、このコア(core)という用語は、物体の中心部分を表現する際に用いるため、身体で表現する場合も同様に「身体の中心部分」という意味での用い方が正しいと思われる。
ただし、実際にはリハビリ(理学療法・作業療法)の分野で使用されるコアという用語は統一されておらず、以下の様に使用される場合が多い。
広義なコア⇒体幹全体
狭義なコア⇒骨盤周辺
リチャード・H・ ドミンゲスは、そ の著書 『Total Body Training (1982年)』で「コア(core)」という表現を提唱した。
「身体の中心部の筋に対して私たちが付けた名称である(中略)頭部、頸部、肋骨、脊柱、骨盤をコントロールしている筋がそれである」とし、コアの動作への関与についても「動的に安定していればパフォーマンスは効率的になり、エクササイズも経済的かつ安全に行うことができる」と述べている。
~理学療法 26巻10号 より引用~
インナーマッスルと運動機能
ここから先は、インナーマッスルと運動機能にフォーカスを当てて記載していく。
例えば重量物の挙上など、脊椎に伸展モーメントが加わる際には、そのモーメントに比例して不随意的に腹腔内圧の上昇がみられる。
また、「腹腔内圧の安定化」という意味において、インナーマッスルは常に収縮の微調整が求められる。
例えば、歩行などの身体活動では、腹横筋や骨盤底筋群の収縮により下部体幹の安定を高めつつ、横隔膜は収縮と弛緩を繰り返して円滑な呼吸が反復される。
つまりは、腹腔内圧が安定化されるためには、呼吸による横隔膜の収縮・弛緩に合わせて、腹横筋や骨盤底筋群の収縮も(不随意に)微調整されている(さすがに、常に一定という訳ではないが)。
以下の図は、横隔膜・腹筋群ともに「常に(吸気時も呼時にも)筋群はそれぞれ収縮しているが、そのトーヌスは逆になっている」といえる。~カラー版 カパンジー機能解剖学 III より画像引用~
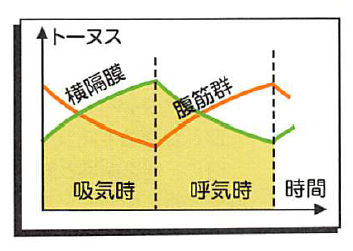
吸気時:
⇒横隔膜の緊張↑
⇒腹筋群の緊張↓
呼気時:
⇒横隔膜の緊張↓
⇒腹筋群の緊張↑
※ポイントは、吸気・呼気において(弛緩せず)常にどちらも一定の筋緊張を維持しているということ。
※「腹筋群」は必ずしもインナーマッスルを指していないが、「腹腔内圧の安定化」をイメージしてもらいやすいのではないだろうか?
また、体幹の動きをアウターマッスルだけで制御するのではなく、インナーマッスル(脊柱の各分節を繋いでいるローカルマッスル:多裂筋・横突間筋・棘間筋など)も共調して働くことで、以下のように機械的ストレスが分散されやすいと考えられている。
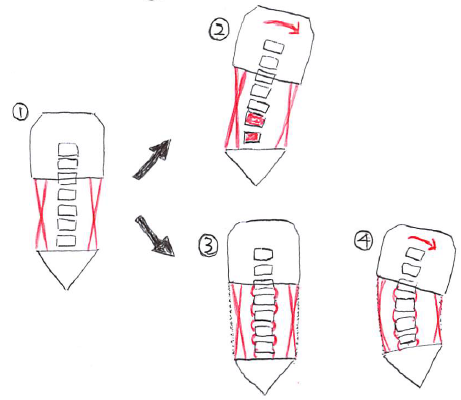
①⇒グローバルマッスルのみのモデル。
②⇒グローバルマッスルのみでは、体幹の動き(この場合は側屈)で特定の分節に機械的ストレスが集中してしまう場合がある。
③⇒グローバルマッスルとローカルマッスルのモデル。
④⇒ローカルマッスルも共調して働くことで、体幹の動きによって特定の分節のみに機械的ストレスが集中してしまうのを防ぐ。
ただし、このモデルが機能するのは「身体への負担を最小限にするようなボディーメカニクスを習得している」ということが前提条件となる。
これが習得されていなければ、結局は体を痛めてしまう。
例えば、重たい荷物を持ち上げる際に、誤った持ち上げ方をしていては、ローカルマッスルがどーとかは関係なく体を痛める可能性がある。
以下は、ローカルマッスルが機能しているかどうかで、体幹の前屈動作時の回転中心が異なっていることを示したイラストとなる。
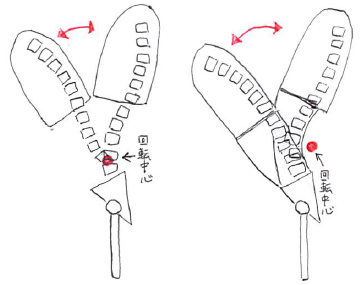
左図は、ローカルマッスルが機能しておらず、回転中心が下位腰椎椎間関節に位置している。
※つまり、この分節に機械的ストレスが集中しやすい。
※下位腰椎の過剰運動性に繋がりやすい。
※あるいは、下位腰椎の過剰運動性や疼痛によってローカルマッスルの機能不全が生じた結果な可能性もある。
右図は、ローカルマッスルが機能しており、回転中心が左図より背側に位置している。※しなやかに脊柱が可動出来ている。
※過剰運動性によって生じる特定部位へのストレス集中を抑制できる。
ここでは、過剰運動性も交えて解説したが、過少運動性によっても「特定の分節へストレスが集中する」という事は起こり得る。
例えば、L3/4、L4/5の過少運動性の結果、L5/S1が過剰に動かざるを得ず、それが疼痛に繋がってしまうこともある。
その場合は、(関節モビライゼーションなどで)「L3/4、L4/5の過少運動性」を改善させることで、関節的に「L5/S1が過剰運動性」が改善されることもある。
もちろん、痛みはローカルマッスルの機能不全を招くので、関節モビライゼーションによって各分節の可動性を正常化させるのと併せて、ローカルマッスルを賦活させるためのリハビリ(理学療法)も実施していくのが望ましい。
予測的姿勢制御
先ほど、「重量物の挙上など、脊椎に伸展モーメントが加わる際には、そのモーメントに比例して不随意的に腹腔内圧の上昇がみられる」と記載した。
そして、「腹腔内圧の上昇に必要なインナーマッスルが動作に先行して、あるいは同時に収縮すること」は重量挙げなどの特殊な環境下だけではなくく、日常における様々な活動において不可欠な反応となる。
例えば、立位にて上肢を前方に拳上する前にも腹横筋活動や腹腔内圧の上昇が知られている。
あるいは、重たい扉を(肘を伸ばして)プッシュして開けようとした際に、この動作に先行して体幹を安定させておかないと、「重たい扉は開かず、体幹が後方へのけ反る」ということになってしまう。
※ちょっと極論だがインナーマッスルを含めた体幹の重要性がイメージして頂けるのではないだろうか?
この様に「随意運動(運動)を開始する前に姿勢の変化を予測し、事前に姿勢制御のフィードフォーワード機構が発現すること」を『予測的姿勢制御』と呼ぶ。
※予測的姿勢制御は、専門用語で『先行随伴性姿勢調節(anticipatory posturaladjustments:APA)』とも呼ばれる。
※あるいは、運動学における 『姿勢保持機構』に、予測的姿勢制御も含まれる。
脊柱に安定した運動を行わせるためには、ローカル筋がまず働いて脊柱の安定性を高めてからグローバル筋を使った動きを出すことが望ましい。
体幹筋研究の第一人者であるHodgesらによる有名な研究のなかに、この筋活動タイミングに関する研究がある。
被験者に上肢の挙上を行わせ、その際の三角筋と体幹筋群の活動開始時間を解析したところ、三角筋が活動を開始する前に同側の腹横筋の活動が開始していた。
これは、上肢の挙上によって、体幹には上肢重量と体幹からの距離に相当する回転モーメントが作用し体幹の動揺を生じてしまうことを避けるために、あらかじめ腹横筋を収縮させ、脊柱の安定性を確保したうえで上肢を挙上させる合目的的な筋活動であると考えられる。
このように何らかの外乱が生じる前にローカル筋があらかじめ働く反応は『フィードフォワード機能』と呼ばれ、錐体外路性の神経系によって調整される。
同様の筋活動はさまざまな運動において確認されていて、たとえばジャンプ動作を行う際には足が地面から離れる数十ミリ秒前に、休幹筋が深部から働き始め離地の瞬間には休幹が安定していることが確認された。
しかしこのようなフィードフォワード機能は正しく機能する者と、していない者との個人差が存在する。
Hodgesらは腰痛を有する者にはこの機能が低下しているものが多く、その改善によって腰痛が軽減したことを報告している。
~『書籍:腰痛の病態別運動療法
』より引用~
フィードフォワードに関しては以下の記事でも解説しているので、興味がある方は参照してみてほしい。
フィードバックとフィードフォワード(+違い)
ただし、この記事のテーマであるインナーマッスルにフォーカスを当てて記載しているが、予測的姿勢制御(姿勢保持機構)は必ずしもインナーマッスルの作用だけを指していない。
例えば、『書籍:基礎運動学』には「姿勢保持機構と意図的運動」と題して『立位で一側上肢を挙上した際の筋収縮順序』が以下のように記載されている。
右肩関節屈曲運動時の収縮順序
1.右大腿二頭筋(足底筋群も働いている)→これで姿勢を固定
2.右三角筋
3.左大腿二頭筋
4.(上肢の挙上という)反応
つまり、立位にて肩を屈曲する際に、同側のハムストリングスが三角筋よりも先に収縮していることを筋電図が示していると言える
何が言いたいかと言うと、この姿勢保持機構(予測性姿勢制御を含む)は動作に先行して起こる、コア(インナーマッスル)も含めた様々な部位の筋収縮を指している。
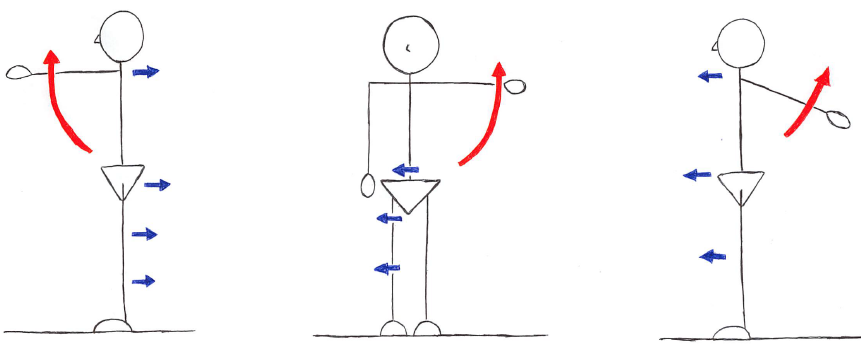
インナーマッスルの機能不全
インナーマッスルの機能を考えると、逆説的に以下の様な機能不全が生じる可能性が考えられる。
- 動作が不安定となる
- 直接的に痛みが誘発される(脊柱の安定性低下により腰痛など)
- 間接的に痛みが誘発される(脊柱のアライメントが崩れることによる、四肢の痛みなど)
- 便失禁や尿失禁
・・・・・・などなど
インナーマッスル機能不全による腰痛
ここでは、インナーマッスルの機能不全によって起こる腰痛について記載してみる。
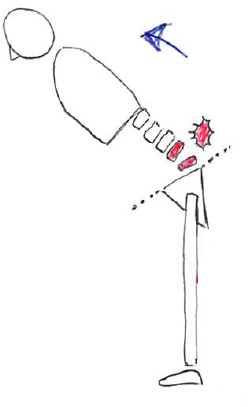
このイラストは、体幹前屈時に下位腰椎が過剰に動くことにより、その部分にストレスが集中してしまう。
(反復動作などにより腰痛が出現しやすい)
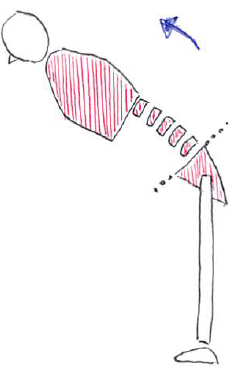
このイラストは、体幹前屈時にインナーマッスルが動作に協調して活動しており、脊柱に加わるストレスが分散される。
(一つの分節のみにストレスが生じにくく、腰痛が出現しにくい)
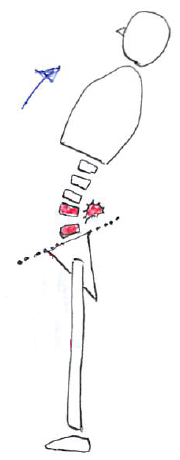
このイラストは、体幹後屈時に下位腰椎が過剰に動くことにより、その部分にストレスが集中してしまう。
(反復動作などにより腰痛が出現しやすい)
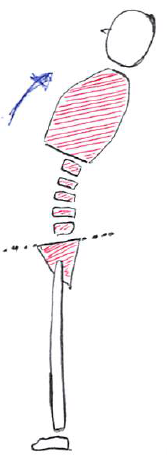
このイラストは、体幹後屈時にインナーマッスルが動作に協調して活動しており、脊柱に加わるストレスが分散される。
(一つの分節のみにストレスが生じにくく、腰痛が出現しにくい)
インナーマッスルのリハビリ(理学療法)
インナーマッスルのリハビリトレーニングは様々な内容が存在する。
※個人的には、健常者であれば、ピラティスコンセプトがおススメできる。
そんな中で、ここではリハビリ内容の詳細ではなく、リハビリを実施していくにあたっての概略を大まかに解説していく。
インナーマッスルの段階的リハビリ
基本的には、インナーマッスルとアウターマッスルが同調して働くことが重要であるが、インナーマッスルの機能障害を起こしている場合は、まずは、インナーマッスルだけを選択的に働かせていくことから始める。
そして、インナーマッスルの収縮が学習できた後に、徐々に難易度を挙げて、インナーマッスルとアウターマッスルを同調したトレーニングに進んでいくこととなる。
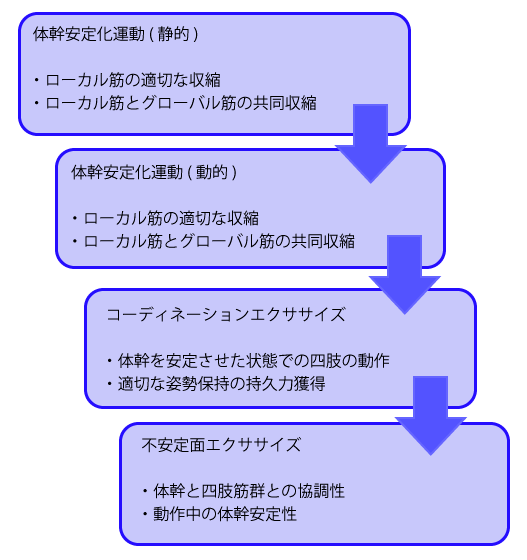
また、『運動発達の段階』で運動療法を段階的に考えていっても良い
- レベル1:
運動性(Mobility)
- レベル2:
安定性(Stability)
- レベル3:
制御された運動性(Controlled mobility)
安定性のもとでの運動性(Mobility on top of stability)
- レベル4:
技術(Skill)・協調的な運動
「インナーとアウターマッスル」を分けてのトレーニングというわけではないが、臨床ではこちらの考えで運動療法を展開することも多い。
※そして、時と場合によって前述した「インナーマッスの選択的収縮、そして段階的リハビリ」の考えを選択するといった感じ。
『運動の発達段階に沿ったリハビリ(理学療法)』で考えた場合、まずはレベル2の「安定性」を獲得し、その次の段階として「制御された運動/安定性のもとでの運動性」を段階的に獲得していくようなトレーニングが望ましい。
例えば、「立位姿勢を保持することが可能」というのは「レベル2の安定性を獲得している」ということになり、「立位姿勢のままキャッチボールが出来る」というのは、「レベル3の安定性のもとでの運動性を獲得している」ということになる。
そして、「レベル2(ここでは立位保持)」を獲得せずして「レベル3(ここでは立位でのキャッチボール)」の獲得を目指すのは段階的ではないという事になる。
※ちなみに、レベル2よりもレベル3のほうが全てにおいて難易度が高いという訳ではない。
※例えば、「座位でのリーチング動作(レベル3)」より「立位保持(レベル2)」のほうが対象者にとって難易度が高いなど。
ここでは、「姿勢と動作」という点で分かりやすく記載したが、インナーマッスルのトレーニングでも同様に、以下の様に段階的にトレーニングしていく。
- インナーマッスルを一定に緊張させた状態を作り出すトレーニング
- インナーマッスルを一定に緊張させて、外部から軽微な外乱を受けても安定性を維持できる。
- インナーマッスルを一定に緊張させた状態で、動作を行う。
ブリッジ運動によるインナーマッスル強化
例えばブリッジ運動を以下の様に段階的に指導していくなどはインナーマッスルの強化手法として用いられる。
- ドローインを利用したインナーマッスル(腹横筋)のトレーニング(レベル2)
- ドローインした状態で、骨盤後傾(腹筋群の収縮)⇒骨盤ニュートラルをゆっくりと反復(レベル3)
- ドローインした状態で、軽微な外乱刺激を膝に加えて、膝が動揺しないようキープしてもらう(レベル2)
- ドローイン・骨盤後傾をキープ(腹横筋・その他の腹筋群の収縮)した状態で、殿部を拳上(多裂筋などのインナーマッスルも含めた背筋も収縮させつつのブリッジ運動)をしてもらう(レベル3)。
※ドローインの詳細な解説は以下も参照
腹筋収縮をした状態でのブリッジ運動は「安定した状態での可動」という意味で重要となる。
※上記を指導せずに患者にブリッジ運動を行わせると、腹緊収縮弱く、腰椎の伸展も伴っている場合が多い。
ブリッジ運動の目的にもよるが、「インナーマッスルで安定性を高めた上での運動性獲得」が目的であれば、「腹筋群・背筋群を同時収縮しながらのブリッジ運動」が求められる。
※骨盤後傾はハムストリングスの収縮も強調されることも、ブリッジ運動の安定性に関与する。
フックライングをリハビリ(理学療法)に活用しよう
以下の動画は、『ドローインした状態で、軽微な外乱刺激を膝に加えて、膝が動揺しないようキープしてもらう(レベル2)』の一例で、PNFのフックライング(Hook Lying)という手法となる。
フックライングは、安定性を獲得するための初期段階として、なおかつ高齢者・入院患者さんにも適用しやすいリハビリ(理学療法)として凡庸性が高い。
※5分10秒からフックライングが始まるので、そこからの解説を以下に示す。
まずは、療法士が対象者の右側に歩行姿位で立つ
(療法士のつま先の向きをグルーブと合わせた状態で押したり・引いたりの抵抗を加えると、抵抗方向がぶれにくい)
関連記事⇒『徒手療法に歩行肢位を活用しよう』
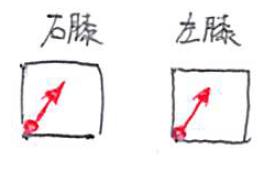
①両膝に対して左頭側方向へ抵抗
②右膝への抵抗はキープしつつ、
左膝への抵抗はゆっくり解除し、
右尾側方向への抵抗に切り替える
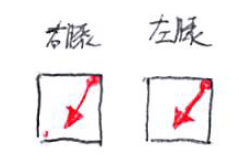
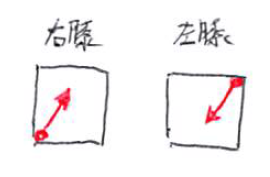
③左膝への抵抗はキープしつつ、
右膝への抵抗はゆっくり解除し、
右尾側方向への抵抗に切り替える。
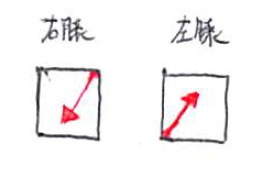
④右膝への抵抗はキープしつつ、
左膝への抵抗はゆっくり解除し、
右頭側への抵抗に切り替える。
- 反対側(対象者の左側)に位置して、同様に実施することで、動画とは真逆な抵抗を加えること可能
- 具体的には、「膝を止めておいて」と対象者に伝えた上で、膝に対して対角線上のグルーブ(1時⇔7時の方向、11時⇔5時の方向)へジンワリとした軽微な外乱を加えて、それに抗してもらう(静止性収縮)
- 一方向だけではなく、常に何処かへ抵抗を加えつつも、外乱方向を変えていく。
- 重要なのは、両膝に抵抗を加え、一側の抵抗を解除する際も、反対側への抵抗はキープしておくという点にある(両側の抵抗を一度に解除しない。)
- つねに、いずれかの部位の刺激が加わることで、インナーマッスルの収取が抜けてしまうのを防ぐことができる。
- 骨盤は前後傾ニュートラル(腹筋・背筋同時収縮)を常に維持。
- 膝を止めておくという事は、前述した「予測的姿勢制御」が働いていることを指す。
※支持基底面が広いので、難易度としては低め。ただし、抵抗量を増やしたり、テンポ良く(素早く)刺激を加えると、等尺性収縮ではなくなる(等張性収縮を若干と伴うレベル)となり、難易度が上がる。
- ただし、安定性を高める初期段階として用いるため、基本的には難易度は低めに設定する。
ゆっくりとした僅かな外乱刺激で構わない。
- 私たちであっても「1ミリも膝を動かさずにいること」は不可能であり、対象者が「膝は動いていない」と言い張るなら閉眼してもらうことで深部感覚に意識がいきやすくなり、静止性収縮が出来ていないことが理解しやすい(ゆっくりとした軽微な抵抗であったとしても、その抵抗を解除した際は、特につられて動きやすい)。
- フックライングは、対角上のグルーブで「静止性収縮の刺激」を加えているので、下肢の各PNFパターンの途中での等尺性収縮でもある。
これは、リズミックスタビライゼーションに該当する。
また、次の段階として、テンポ良く刺激を加えたり、強めの刺激に抗してもらうなど「等張性収縮を許すレベルの刺激」を加えることも可能。
これはスタビライジングリバーサルに該当する。
この場合は、股関節をグラつきすくするために、抵抗の方向を(頭・尾側ではなく)左右へ強調させる必要がある(ただし、PNFパターンとは関係なくなる)
関連記事⇒『PNFテクニック(拮抗筋テクニック)を解説』
- まずは、職場の同僚、家族、学生同士などでフックライングがどんなものかを体験してみてほしい(ドローインなど深く考えずとも体験は出来るものと思われる)。
ここまで様々な筋の収縮様式を記載してきたが、これらの整理がしたい方は、以下の記事を参考にしてみてほしい。
筋の収縮様式(求心性/遠心性/静止性/等尺性/等張性収縮)
臥位以外でも、同様なリハビリ(理学療法)が可能
ちなみに座位・立位姿勢でも、フックライングと同様なに対角線上の刺激を加えることでインナーマッスルのトレーニング(安定性向上のトレーニング)が可能である。
以下は、四つ這いでの安定性向上トレーニングとなる(静止性収縮なのでレベル2)。
※等張性収縮を許す強度・テンポであるならレベル3。
動画の後半は、インナーマッスルを賦活させ体幹を安定させた状態で、下肢を動かすトレーニングを実施している(レベル3)。
端坐位・立位でも同様に
端坐位や立位でも同様な手法で外乱刺激を加えることが出来る。
これらは、高齢者にでも活用しやすい。
以下は端坐位にて外乱刺激を加えたイラスト。
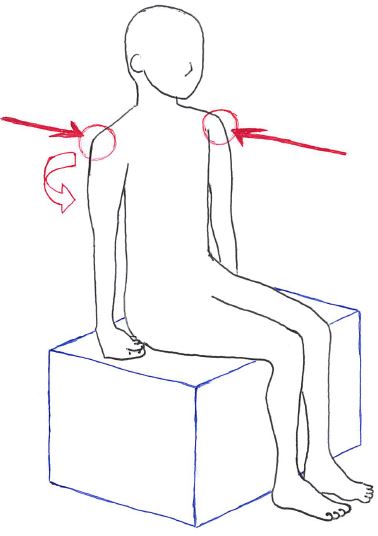
抵抗部位は肩や骨盤が挙げられる。
等尺性収縮を拮抗する方向に交互に抵抗を加える保持させる。
上肢・下肢だけではなく体幹を固定する筋同時収縮によって安定性を向上させる。患者に関節を動かさずに姿勢を保つように指示しながら、セラピストは様々な方向(対角方向)への(患者が耐えられる程度の)を加える。
2~3秒間かけてジンワリとした抵抗を加えればリズミックスビライゼーション(フィードバック)となり、素早く抵抗を加えながら急速な抵抗の変換を繰り返すとスタビライジングリバーサル(フィードフォワード)になる。
その他で、インナーマッスルを段階的に鍛えるためのヒント
ここまで記載してきた内容と重複する内容も多いが、インナーマッスルを段階的に鍛えるためのヒントが以下となる。
まずは静的なエクササイズから始める
まずは静的なエクササイズから以下の順に難易度を挙げていく。
- 中間位での静的収縮
- 他の肢位での静的収縮
- 後に中間位付近で動的な訓練
- 様々なスピードでの動的な訓練
例えば、側臥位にて脊柱椎間関節の分節的な回旋を利用した多裂筋の等尺性収縮は、PIRとしも活用できる一方で、①のエクササイズとしても活用できる。
そして、求心性収縮⇒遠心性収縮といった様々な様式で多裂筋に収縮を加えていくのは③のエクササイズと言える。
関連記事⇒『筋の収縮様式にはいろんな種類があるよ』
あるいは、PNFのリズミックスタビリゼーションが①なのに対して、スタビライゼーションリバーサルに類似したエクササイズは(拡大解釈して「等張性収縮を許す」という意味で)③のエクササイズと言えなくもない。
関連記事⇒『PNFテクニック(拮抗筋テクニック)を解説』
抵抗は等尺性から始める
- 最初は等尺性
- インナーマッスルは等尺性・アウターマッスルは動的に
「インナーマッスルは等尺性(っというか一定の筋緊張を保持した状態)でアウターマッスルを動的に働かせる」というのは、はピラティスがイメージしやすいかもしれない。
※例えば、背臥位・下肢屈曲位(要は膝を立てる)でドローイン(お腹をへっこめる)を保持した状態での骨盤後傾運動
※例えば、片脚立位にて、ドローインのまま自然な呼吸をしつつ、片脚立位を保持し軸を安定させたまま、体幹をゆっくり回旋させ、再び中間位に戻る(呼吸は動く際に吐く)。
※あるいはバランスボール上でインナーマッスルを安定させつつ、四肢を動かすといった感じ。
肢位を変えてのエクササイズ
以下の肢位は必ずしも難易度順ではない。
- 臥位でのエクササイズ
- 四つ這いでのエクササイズ(そこから対側上下肢拳上など)
- 座位でのエクササイズ(バランスボール上で座位)
- 立位でのエクササイズ
- バランスボードなど不整地でのエクササイズ
支持基底面を変化してのエクササイズ
例えば立位でのエクササイズであれば以下の通り。
- ワイドベースでのエクササイズ
- 足を閉じてのエクササイズ
- タンデム立位
あるいはステッピング立位(足を前後に開いた状態でのエクササイズ
(関連記事⇒タンデム姿位をリハビリ・理学療法に活用しよう!)
- 片脚立位でのエクササイズ
高齢者でも出来るコアトレーニングを紹介
ここまで述べてきた様々なアイデアを複合的に活用すれば、様々なバリエーションのコアトレーニングが可能となる。
そして、バリエーションを工夫することで、高齢者も含めた「その人に最適なコアトレーニング」を見つけること出来る。
例えば、以下のコアトレーニングは「ヤンダコンセプト」の講習会の中で教えてもらった数あるエクササイズの一つ(多少、自分でも使いやすいようにアレンジしてしまってはいるが)で、凡庸性も高く、バリエーションも豊富である。
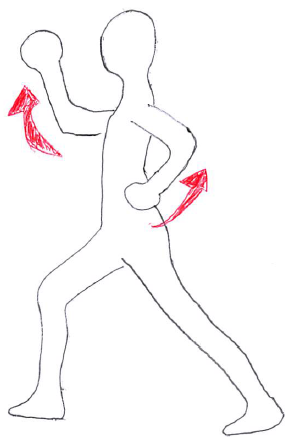
①ステッピング立位(前後に足を開いた立位)で
②背筋を正した状態(骨盤もニュートラル)で
③ドローインをキープしつつ(これで多裂筋・腹横筋・骨盤底筋・横隔膜のトーンを一定に保つ)
④ゆっくりと、(走っているイメージで)体幹の回旋も伴いながら大きく腕を振ってもらう。
これは、「インナーマッスルでスタビリティーを確保した状態での、アウターマッスルを活動させての上肢・体幹のモビリティー改善」あるいは「インナーマッスルとアウターマッスルの協調性改善」を目的としたエクササイズとなる。
高齢者であっても、この程度の難易度であれば遂行できる人は多いので、ぜひ実施してみてほしい。
以下のように、高齢者のレベルに合わせてバリエーションを変えることも出来る。
- ダイナミックに動かす(体幹捻転・上肢の振り)とともに、スピードもアップさせる。
※高齢者は速筋が萎縮しやすいため、それらの筋群(インナーのみならずアウターマッスルも含む。急激な外力への対処は、インナーよりもアウターマッスルが重要とする意見も多い)を賦活することも転倒予防に有効とされている。
※あるいは急な外力への対応が難しくなるため、スピードをあえて重視して(このエクササイズでは自身の体幹捻転・上肢の振りによる)瞬間的な重心移動に対処できるだけの姿勢制御能力の獲得も図れる。
※ただし、スピードを重視するのは、十分にコアが活動できるようにしてから。スピード重視で、フォームがグチャグチャ(アウターマッスル優位で、インナーマッスルが働いていない)では、このエクササイズの目的から外れてしまう。
- 閉眼で実施
インナー(コア)マッスルのトレーニング効果を持続させるために
インナー(コア)マッスルのトレーニング効果を持続させるためには、以下の点が重要となってくる。
- 姿勢指導・生活習慣の改善と組み合わせる。
姿勢指導や生活習慣は重要で、せっかくトレーニングした効果も、日常生活にもコア(インナーマッスル)を意識するかしないかで大きく変わってくる。
最終的には無意識下での効果持続が望ましいが、特にトレーニング初期においては、これらを意識することは重要となる。
- 1つの筋だけを再教育するのではなく、全体的に再教育する
ハイレベルなインナーマッスルのトレーニング
ここでは病院・施設でのリハビリ(理学療法)でも活用出来そうな低負荷なトレーニングを中心に記載してきた。
しかし一方で、一般の健常者からは「こんな低負荷なトレーニングでは物足りない」といった意見も聞こえてきそうではある。
ただ、インナーマッスルを選択的に収縮するに当たっては高負荷は必要ない。
そして、インナーマッスルとアウターマッスルを協調させた高負荷なトレーニングが知りたい方は、以下にバランスボールを用いたトレーニングを掲載しているので参考にしてみてほしい。
バランスボールでインナーマッスルを鍛えよう(難易度高め・・)
この記事では、比較的難易度の低いインナーマッスルのトレーニングを紹介してきたが、リンク先の記事は、バランスボールを使った難易度の高いトレーニングを紹介している。
ある程度のレベルに達して以降は、バランスボールはインナーマッスルとアウターマッスルを協調して鍛えるための有用なトレーニングツールとなり得る。
※リハビリ(理学療法)として用いるかは別として。
また、ここで紹介した、『運動発達の段階』を考慮したリハビリ(理学療法)として、レベル2の「安定性」、その次の段階としてレベル3での「制御された運動/安定性のもとでの運動性」に関しても、バランスボールトレーニングを通すと理解しやすい点もあるのではと感じる。
インナーマッスルのリハビリ(理学療法)関連記事
この記事では体幹のインナーマッスルを全体的に賦活させることにフォーカスを当てて記載してきたが、以下は個別のインナーマッスルにフォーカスした記事である。
これらを合わせて観覧すれば、インナーマッスルへの理解がグッと高まると思うので是非参考にしてみてほしい。
多裂筋を知らずして『コア』は語れない
腹横筋のトレーニングを紹介
骨盤底筋群が尿失禁(尿もれ)予防に重要な件
腸腰筋(大腰筋・腸骨筋)の作用は色々あるよ
また、インナーマッスルはバランストレーニングであると同時に、転倒予防に活用出来るツールである。
以下には、転倒予防に重要な情報をまとめてあるので、こちらもリハビリ(理学療法)の参考にしてみてほしい。
永久保存版!バランス運動(トレーニング)の総まとめ
知らなきゃ損!バランス評価テストのカットオフ値まとめ