この記事は『線維筋痛症』に関してのブログ記事となる。
線維筋痛症は、外来でのリハビリ(理学療法・作業療法)指示は出ない印象を受ける。
一方で、入院や介護分野(訪問リハビリや通所リハビリ)では関わる場面があるかもしれない。
個人的には、訪問リハビリで一度だけ線維筋痛症(と思われる)利用者さんに関わったことがあるので、その際の「個人的な体験」も含めてブログに記載している。
目次
線維筋痛症とは
線維筋痛症(FM:fibromyalgia)は、線維筋痛症候群などとも呼ばれる。
でもって、線維筋痛症候群とは以下の通り。
全身性の筋・関節痛、疲労感、睡眠障害、頭痛、うつ病など様々な不定症状を現す慢性の症候群をさす。
明確な検査異常はなく、原因は不明。
症状はリウマチや膠原病のそれに似るが、圧痛があることなどから診断される。
以前は結合組織炎と呼ばれた。
※以前、芸能人であるレディーガガさんが線維筋痛症を患ったとしてメディアで大々的に取り上げられたりしたこともある。
線維筋痛症の主症状は「耐え難い全身の痛み」である
重複するが、線維筋痛症は全身に生じる激しい痛みが特徴である。
※痛みが出現する臓器は、筋肉・関節・内臓など多岐に渡る。
「痛みの程度」は非常に強いとされており、例えば以下などの表現をする人もいる。
- 骨が割けるような痛み
- 電気が走るような痛み
- 血管にガラスが通っているような痛み
※これらの表現は、どの部位(あるいは組織)に強い痛みを感じているかによっても全く異なってくる。
また、激痛をうかがわせる表現としては以下なども挙げられる。
- 爪切りをするだけで激痛が走る
- 24時間常に痛みが続き、睡眠もままならない
- 風が肌に当たっただけで耐え難い痛みが出る
※これは「インフルエンザなどのウィルス感染時の筋肉痛の様な痛み」をイメージすると分かり易いかもしれない。
この様に「耐え難い全身の痛み」が線維筋痛症の症状なのだが、
しかも、それが「安静時(何もせずにじっとしている)」でも起こるというから質が悪い。
また、激痛に加えて以下などの合併症・随伴症状が高頻度で起こるとされている。
- 抑うつや不安症状
- 全身の疲労(慢性疲労症候群)
- 睡眠障害
- 過敏性腸症候群
- 膀胱炎
- 顎関節症
- 頭痛
- こわばりや腫れ
- 感覚障害
・・・・・・・・・など。
特に「抑うつや不安症状」は線維性筋痛症の90%以上に認められると言われている。
※確かに、耐え難い痛みに24時間さらされ続けていれば、抑うつ傾向になっても何ら不思議ではない。
線維筋痛症は進行性の疾患ではない
例えばALS(筋萎縮性側索硬化症)などは進行性の疾患であり、経過とともに症状が悪化していく。
一方で、線維筋痛症は進行性の疾患ではない。
※厳密には、ある程度進行した時点で症状の悪化が止まり、それ以降は進行しないという意味。
つまりは「どんどん悪化して最終的には死に至る」という類の疾患ではない。
※ただし耐え難い痛みに我慢できなかったり、抑うつ傾向などの影響で自殺してしまうことはあるとされる(線維筋痛症は、アナウンサーの自殺で一時期有名になった疾患でもある)。
※「ある程度進行した時点で悪化が止まる」と前述したが、どの程度で止まるかは個人差があり、ある程度活動できるレベルな人もいれば、寝たきり状態におちいる人もいる。
・・・話を「線維筋痛症は進行性の疾患ではない」という点に戻す。
「進行性の疾患ではない」という事は「日々、症状が変化する」という事を意味する。
※症状(痛み以外の合併症・随伴症状も含む)は(その時々の)精神状態、気候、環境などによって変化する。
ここでいう「変化」とは以下を指す。
- 症状の程度が変化する
(悪化したり寛解したり)
- 症状自体が変化する
(頭痛の訴えが手足の痺れに変化し、手足の痺れが臀部の痺れに移動し、痺れが気にならないほどの痛みが急に襲ってくるなど)
線維性筋痛症の発症部位
線維性筋痛症は「全身性の痛み」が特徴であると前述した。
なので、発症部位は「全身」なのだが、特に以下に好発すると言われている。
・頚部
・肩
・背部
・殿部
また、四肢にも起こるのだが、特に左右差はなく『両側性』に生じると言われている。
線維筋痛症が発症する前触れはあるのか?
線維筋痛症は「急に全身が痛くなった」といった急性発症は稀だとされている。
それよりも、例えば「何だか肩がこる」程度の初期症状から始まり、それが徐々に全身へ派生していくといった経過を辿ることが多い。
なので「前触れがあるのか」という問いに関しては、「明らかな受傷機転はない(前触れがない)ことの方が多い」と表現できる。
線維性筋痛症の原因
線維性筋痛症の原因としては、以下などが関係あるかもしれないと言われている。
| 身体的要因 | 精神的要因(ストレス) |
|---|---|
|
・過去の事故 ・外傷 ・手術 ・出産 ・・・など |
・人間関係 ・仕事 ・離婚 ・介護など |
確かに、何らかの要因が引き金になって起こるという事はあるかもしれないが、これらのエビデンスは乏しい。
私たちも、何らかの身体的要因や精神的要因で体調を崩すことがあると思うが、それらで全ての人が線維筋痛症になる訳ではない。
結局のところ、原因は不明という事の様だ。
線維筋痛症の研究で明らかになっていることもある
先ほど、線維性筋痛症の原因は不明であると記載したが、そんな中でも研究で明らかになっていることもある。
それは以下の2つである。
- 人間の脊髄には痛みを抑える機能が備わっているが、その機能が低下している。
- 脳内の痛みを伝える物質(グルタミン酸など)が線維筋痛症では通常より多い。
人間の脊髄には痛みを抑える機能が備わっているが、その機能が低下している
脊髄は痛みを抹消から中枢へ伝える働きがあるが、それとは逆に中枢から末梢に向かって痛みを抑え込む機能も備わっている。でもって、その機能が低下してしまうと、痛みを感じやすい状態になる。
ちなみに、脊髄における痛みを抑える機能は専門用語で『下降性疼痛抑制系』とも呼ばれ、セロトニン系とノルアドレナリン系に大別され脊髄後角に作用する。
でもって、線維筋痛症の原因として『セロトニン欠乏説』というものが昔から言われている。
※セロトニンと疼痛の因果関係は以下を参考にしてもらいたい。
⇒『セロトニンを徹底解説!』
脳内の痛みを伝える物質(グルタミン酸など)が線維筋痛症では通常より多い
脳内の痛みを伝える物質(グルタミン酸など)が線維筋痛症では通常より多いのは、
『fMRI(ファンクショナルMRI)』によって、痛みを感じる脳領域が非常に活性化されていることから確認できる。
重複するが、線維性筋痛症では「痛み反応における広範囲な脳領域で、活動増加が認められること」が報告されている。
Gracelyらは、線維性筋痛症の痛み反応における脳活動を記録したところ、広範囲な領域で活動増加を認めることを報告した。
なかでも、抑うつに関係するのは、痛みの予期に反応する内側前頭前野、小脳、痛みの注意に反応する前帯状回、背外側前頭前野、痛みの情動に反応する扁桃体と直接的に連結する前障(claustrum)であると報告している。
さらに、線維性筋痛症と抑うつ症を合併している者は、痛みみ刺激に対して扁桃体、島皮質の活動が増大していることが明らかにされている。
いずれにしても、線維性筋痛症の持続的な痛みには、痛みの内側経路に関連する脳領域に活動の変化が起こっていることが明らかになっている。
~『文献:ペインリハビリテーション
』より引用~
従って、末梢組織のみならず中枢性感作が起こっている可能性は高い。
更には、長期に渡って痛みに晒され続けて、ストレスを感じ続けると脳の可塑的変化も起こってしまうため、抑うつ傾向、不眠といった様々な不定愁訴が起こっても不思議ではない。
関連記事
⇒『認知行動療法で注目?「慢性腰痛症とDLPFC」を理学療法士が徹底検証!』
線維筋痛症の発症率と性差
ここからは、線維筋痛症に関する「発症率」と「性差」について記載していく。
線維筋痛症の発症率
線維筋痛症の発症率は以下の通り。
- 欧米で人口の約3.3%(IASP、2003)
- 日本でも1.7%、患者数は約200万人(厚生労働省、2007)
ちなみに、この『200万人』という数字は2017年現在においては、比較的古い情報ではあるものの、レディーガガさんの連日の報道で線維筋痛症を紹介する際に、どの報道機関も一列に使っていた数字なので現在もそう変わっていないと思われる。
でもって、日本人で1.7%が線維筋痛症というのは、決して稀な疾患ではないということを意味している。
線維筋痛症も痛みの程度はピンきりなため、もしかすると私たちが携わっている運動器疾患(と思い込んでいるもの)の内の数%は実は線維筋痛症な可能性があったりするのかもしれない。
※まぁ、全身の痛みが特徴なので、分かり易いと言えなくもないが。。。
線維筋痛症の性差・年齢
線維筋痛症の性差・年齢は以下の通り(IASP,2003)。
- 線維筋痛症は40~50代の女性に多い
- 男性の約3~4倍の高い発症比率(男性1.6%・女性4.9%)
女性に多いことから、女性ホルモンが何らかの影響を及ぼしているのでは?などとも言われている(エビデンスレベルは低いが)。
また、40代~50代の女性に多く、尚且つ線維筋痛症の診断は非常に難しい(後述する)ため、更年期障害と誤って診断されることも少なくない。
線維筋痛症の診断
線維筋痛症の診断は非常に難しい。
っというのも、通常のCTやMRI、血液検査では発見できない(異常所見が見つからない)からだ。
なので『関節リウマチ』・『自律神経失調症』・『更年期障害』などと間違われやすい。
あるいは、ストレス、心因性(気のせい)、仮病などと誤解されることすらあるという。
確かに、疼痛に関する知識が乏しい人からすれば「風が肌にあたっただけで痛い」などと言われても「本当かな?」と思っても無理はないのではと感じる。
でもって、線維筋痛症の診断を下すためには、除外診断(同じ症状を訴える可能性のある疾患を検査で消去していく)によって、全ての疾患が否定されて初めて診断がつく。
診断基準も一応あるよ
線維筋痛症の診断については、アメリカリウマチ学会(ACR: American College of Rheumatology)によって1990年に診断基準が発表されており、
全身の18箇所の圧痛点を4㎏の圧迫を加えた時に患者が痛いと感じる部位が11か所以上認められること
と定義されている。
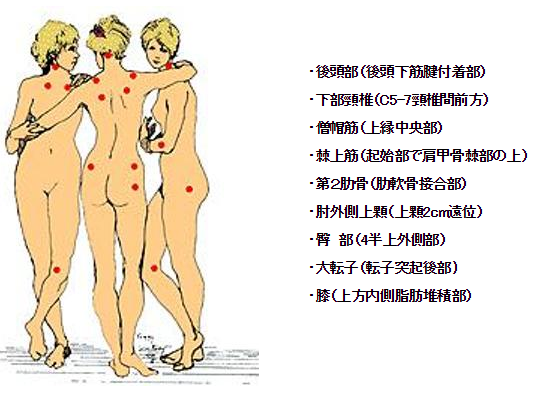
※画像引用:http://www.rheuma-net.or.jp/rheuma/rm120/kouza/senikintsu-2.html
しかし、この基準は線維筋痛症というカテゴリーに分類するだけで、線維筋痛症の病因や診断という点では曖昧とされている。
線維筋痛症は、前述したように画像所見や血液検査では異常が見つからないため、これらの診断基準に、理学的検査、質問票や心理検査などを同時に用いた総合的な診断(や前述した除外診断)が必要になる。
※ちなみに、2010年にはACRにより新診断基準(予備診断基準)が20年ぶりに発表されており、この新しい診断基準が日本人でも使えるかの検討が現在行われている。
線維性筋痛症の治療(リハビリ・理学療法・作業療法)
「線維筋痛症診療ガイドライン 2017」より、線維性筋痛症の治療(リハビリも含む)を記載していく。
このガイドラインを観覧してもらえばわかるように、線維筋痛症の治療としては以下などが推奨されている。
・薬物療法
・運動療法
・認知行動療法
・・・・・・・など
線維筋痛症に対する薬物療法に関して
薬物療法としては、以下などが取り上げられている。
・・・・・など。
※ちなみに、鎮痛薬として世界で最も売れている『NSAIDs(非ステロイド性炎症薬)』が推奨されていない点はポイントと言える。
※これは、線維筋痛症が『侵害受容性疼痛』ではないことを意味している。
一方で、中枢性感作については指摘されており、神経障害性疼痛の要素が強い疾患であることがうかがえる。
中枢性感作(central sensitization):
変形性関節症による痛みは侵害受容性疼痛と考えらえがちであるが、痛みの期間が長くなれば中枢性過敏が起こり、それにより新たな痛みつまり、後述するように神経障害性疼痛が付加される。
変形性関節症の痛みの程度とレントゲン上の変形の程度はしばしば不一致であるが、その一因は中枢性感作による新 たな痛みの発生である。
肩痛における中枢性感作の系システマティックレビューによると、末梢の機序もあるが、中枢神経系の感作が肩痛の一部の患者では役割を果たしており、当然ながら、慢性頸部痛や慢性腰痛症においても中枢性感作が関与している。
慢性頸部痛や慢性腰痛症から CWP を経由して線維筋痛症が発症するのであるから、当然である。 線維筋痛症患者の脳画像解析では脳内異常の部位は研究により異なっており、現時点では一定し た所見は得られていない。
いくつかの部位の局所の灰白質の容積が減少することも知られており、辺縁系のドパミン遊離ニューロン活性の低下説や中枢神経系のドパミンの機能不全が線維筋痛症の病態生理学に役割をはたすという説も唱えられている。
中枢性感作症候群(central sensitivity syndrome):
中枢性感作によって起こる疾患群を 中枢性感作症候群という。
持続痛が特徴である疾患が多い。
中枢性感作症候群の含まれ る疾患は、共通して前述のごとく生涯の早期における逆境が危険因子である。
線維筋痛症はその代表的疾患である。
中枢性感作症候群にどの疾患が含まれるのかは一定の見解はないが、線維筋痛症の不全型、部分症状、前段階と見なすことも可能と既述した筋緊張型頭痛、口腔 顔面痛、舌痛症、筋性顎関節症、頚肩腕症候群、肩こりを含む特発性頸部痛、特発性慢 性腰痛症、外陰部痛、特発性肛門痛、骨盤痛症候群などは中枢性過敏症候群に含まれ る。
その他に、片頭痛、むずむず脚症候群、慢性疲労症候群、過敏性腸症候群、機能性 胃腸症も中枢性感作症候群に含まれる。
間質性膀胱炎や過活動膀胱、月経困難症、更年期障害の一因は中枢性感作と推定されているため、それらの一部も中枢性感作症候群に 含まれると推定される。
うつ病、不安障害、PTSD は脳の機能異常(あるいは脳の過 敏)が原因であるため、中枢性感作症候群に含める場合がある。
線維筋痛症にうつ病や不安障害が多い理由は、共に脳の何らかの異常が原因と推定されており、障害された部位が精神 を司る部位であれば精神障害(うつ病や不安障害)となり、障害された部位が痛みを司る部位であれば痛み(線維筋痛症)となるからであるという考え方もある。
~『文献:線維筋痛症診療ガイドライン 2017 P22~23』より引用~
でもって薬剤の中では、神経障害性疼痛の緩和薬である『プレガバリン(前述した抗てんかん薬に該当)』が強く推奨されている。
わが国の線維筋痛症に対するプレガバリンの有効性はどうか:
エビデンス:
強(効果の推定値に強く確信がある)
推奨:
行うことを強く推奨する
推奨文:
線維筋痛症の薬物療法におけるプレガバリンは、海外でもわが国でも短期、長期の二重盲検試験(RCT)の報告があり、ヨーロッパリウマチ学会 2008/2016 の recommendations、さらに Cochrane Database Systematic Review2016 でも強い推奨度となっている。
解説:
線維筋痛症の薬物療法におけるプレガバリンは、海外でもわが国でも短期、長期の二重盲検比較試験(RCT)の報告が複数ある。
したがって、ヨーロッパリウマチ学会 2008/2016 の recommendations、さらに Cochrane Database Systematic Rev.iew2016 でも強い推奨度となっている。
プレガバリンの 300~600mg/日は忍容性もあり、線維筋痛症の疼痛を含めた随伴症状に改善効果があり、抗うつ薬SNRIであるミルナシプラン、デュロキセンチンとの劣勢はないとされている。
さらに、線維筋痛症の QOL 、 ADL の改善につながるとされている。
~「線維筋痛症診療ガイドライン 2017 P61」より引用~
プレガバリンに関しては、以下の記事でも言及しているので合わせて観覧してみてほしい。
カルシウムイオンチャネルブロッカー(神経障害性疼痛の第一選択薬)
線維筋痛症に対するリハビリ(運動療法)に関して
線維筋痛症に対する運動療法に関しては肯定的な意見が記載されている。
ただし、線維筋痛症の痛みの程度は個人差が激しいと思われ、画一的な運動を提供すると症状を悪化させる可能性がある。
当然のことながら、寝たきりに近い人もおり、それらの人には積極的な運動療法は困難である。
※瞑想運動などは適応となるかもしれないが。
運動療法(段階的有酸素運動)は線維筋痛症に有効か:
エビデンス:
強(効果の推定値に強く確信がある)
推奨:
行うことを強く推奨する
推奨文:
運動療法は線維筋痛症の FIQ、疼痛、圧痛点数、疲労が改善した。
水中トレーニング も同様に改善する。
運動の種類、水中と陸上の運動の間には明らかな差がない。
運動療法は強いエビデンスで、その効果が確認されているが、運動の種類、方法については一定の見解は得られていないので標準化は困難である。
リハビリテーションは線維筋痛症に有効か:
エビデンス:
弱(効果の推定値に対する確信は限定的である)
推奨:
行うことを弱く推奨する(提案する)
線維筋痛症に対する認知行動療法に関して
線維筋痛症に対する認知行動療法は、肯定的となっている。
認知行動療法 (CBT)は線維筋痛症に有効か:
エビデンス:
強(効果の推定値に強く確信がある)
推奨:
行うことを強く推奨する
~「線維筋痛症診療ガイドライン 2017 P126-127』より引用~
1.オペラント療法:
患者自身の日常活動を中心に、家族の協力に基づき、痛み回避行動の軽減を目指し、薬の使用を減らす。
関連記事⇒『痛みに対する認知行動療法(オペラント行動療法と認知療法)』
2.標準的な認知行動療法:
標準 的なCBTの線維筋痛症への適用では、症状日誌(痛みなどの症状についての考え、感情、行動を記録)を用い、活動、スキルの取得、訓練を通して、患者自身がより有効な症状への 対処方法を求めるようにする。
問題解決、自己管理、コーピングのスキルに重点を置く。
関連記事⇒『痛み評価テスト(VASなどの疼痛スケール)の臨床活用法』
3.自己管理教育プログラム:
このプログラムでは、患者に線維筋痛症についての正確な情報を与え、痛み管理と日常生活の改善に役立つ認知行動的スキルの取得を促し、モデリングを通して患者の認知、行動、感情的変化を目指す。
4.アクセプタンスをベースとした 認知行動療法:
アク セプタンス・コミットメントセラピー (ACT: Acceptance and Commitment Therapy)は、アクセプタンスの技法(マインドフルネス瞑想トレーニング)を用いて、患者が自分の考え、感情、痛みの感覚を区別することができるように訓練を行うことである。
そして患者が、近視眼的に感情、こだわり思考、痛みにとらわれることなく、より重要な 事柄に意識を集中させて行動できるようにすることを目的とする。
欧米の研究及び臨床の現場では、CBTは線維筋痛症の治療にとってめざましい効果をもたらすまでにはいたっていないが、患者の症状軽減、日常生活の QOL向上、自己管理の促進にとって、弊害は比較的少なく、むしろ利点が多いという考え方が主流となってきてい る。
認知行動療法に関しては、以下のサイトで分かり易く解説しているので合わせて観覧してもらえば理解が深まると思う。
(HP)認知行動療法とは?痛みに対するリハビリ(理学療法・作業療法)への応用
線維筋痛症かなと思っている方、線維筋痛症に悩んでいる方へ
線維筋痛症かなと思っている方、原因不明の痛みに悩んでいる方が、このブログを読んでいる可能性もあるので、病院を探す際のヒントとなるサイトを掲載しておく。
線維筋痛症の受診先を探している方は以下をチェックしてみてほしい。
外部リンク:日本線維筋痛症学会 診療ネットワーク 参加医療機関マップ
また、この記事では線維筋痛症に対してポジティブな情報はあまり提供できていないが、以下のサイトではもっと多面的な情報を入手できるので、ぜひ観覧してみてほしい。
外部リンク:線維筋痛症友の会
上記は線維筋痛症を有している人達にとっては有名なサイトである。
ここでは、線維筋痛症に向き合うにあたってポジティブな情報も多く入手できると思う。
私が出会った「線維筋痛症を患った利用者さん」
ここからは、個人的なエピソードを記載していく。
冒頭で「訪問リハビリで一度だけ線維筋痛症(と思われる)利用者さんと遭遇したことがある」と記載した。
でもって「線維筋痛症(と思われる)」と表現したのは、医師から線維筋痛症と診断されたわけではないからだ。
医師からは「原因不明の痛み」と判断されていた。
なので「線維筋痛症(と思われる)」という表現にしたが、ここから先は線維筋痛症という表現に統一してエピソードも記載していく。
線維筋痛症を有した利用者との出会い
私がこの利用者さん(以降はAさんと表現)と出会ったのは、理学療法士になって2年目の事だった。
その頃の私は、訪問リハビリの依頼が来たら「改善できそうな疾患・症状かを精査せず、医師の指示(あるいは情報提供書)さえもらえるのであれば、誰であろうと受け入れる」というスタンスを取っていた。
そんな頃に出会ったのがAさん(女性)だ。
ケアマネからは以下の様な依頼を受けた。
「今まで作業療法士がリハビリをしていたが拒否が起こり中止になった。新たなセラピストを希望しているので、探している。引き受けてくれないだろうか?」
なぜ線維筋痛症と思ったか?
かなり昔の事なのでAさんの現病歴・既往歴は忘れたが、ケアマネにもらった情報提供表には運動器に関する記載は無く、内科的にもありきたりな病名が並んでいただけだったと思う。
ただし「全身に痛みがあるから積極的な事は出来きないと思う」という情報はケアマネから受けていた。
その際私は、「全身性の疼痛」に関して、「複数の運動器機能障害が混在しているのかな?」あるいは「関節リウマチなのかな?」程度にしか思っていなかった。
しかし、実際に対面した際のAさんの症状は、上記に挙げたものとは明らかに異なり、当時の私の想像を絶するものだった。
Aさんの四肢に、私の手が軽く触れただけで痛むのだ(四肢の一部ではなく全て)。
擦る(さする)など行為はもってのほかで、痺れなどの異常感覚や頭痛も有しており、かなり神経質な印象も受けた。
痛みには日差があり、調子が良い際は(触れることが可能で)四肢を把持して自動介助にて関節を動かせることもあった。
その際の関節可動最終域でのエンドフィールは『無抵抗性エンドフィール』であり、関節可動域途中で痛みが出現するため中断するといった感じだった。
Aさんは、食事以外は常に臥床して過ごしていた。
でもって、リハビリの目標は以下であった。
Aさんの布団は、布団の重みで痛みが増悪しないよう非常に軽かった。
また、下腿より遠位は布団すら当たらないように、ドーム状の素材に下肢を通して寝ていた。
「光が強いと痛みが出る」とのことで、部屋の光量は必要最小限であり、調子が悪い際は部屋のカーテンが閉めきられ薄暗いことも多かった。
上記の様な状態であったため、前述した線維筋痛症の診断基準(アメリカリウマチ学会による診断基準)に当てはまるかを評価せずとも(全身の18箇所の圧痛点や、4㎏の圧迫を評価せずとも)、痛みの質が一般とは全く異なり、『アロディニア』を呈していることも明らかであったため、
(医師に診断されてはいないが)線維筋痛症ではないかと考えた。
『アロディニア』というのは、触覚刺激すらも痛みとして知覚してしまう状態を指し、線維筋痛症や複合性局所疼痛症候群(CRPS)などで認められる痛みである。
この用語に関しては、以下の記事でも解説しているので興味がある方は観覧し診てほしい。
アロディニアは痛覚過敏と異なることを理解しよう
線維筋痛症に対するリハビリ(理学療法・作業療法)
私はAさんと直接対面するまでは「リハビリによって疼痛の緩和は図れるし、目標も少しずつ達成していける」と考えていた。
しかし、触られることで激痛が出現する時もあり、目標である座位保持などのリハビリをするモチベーションも生まれにくかった。
なので、訪問リハビリ開始早々から「一般的なリハビリは難しそうだな」と考えざるを得なかった。
先ほど『線維筋痛症のリハビリ(理学療法・作業療法)』の項目で、「運動・リハビリテーションのエビデンス・推奨グレード」を紹介したが、
このAさんには全く役に立つ情報ではなかったのが残念である。
でもってAさんのエピソードから、皆さんにも「線維筋痛症と一言でいわれるものであっても、症状の程度は千差万別である」っという点は理解してもらえるのではと思う。
また、エビデンスレベル・推奨グレード共に高かった『認知行動療法』の一環として為される『痛み日記』に関しても、Aさんの場合は「気分・天気・温度・湿度・相手の態度・音・光・・・・などなど」で容易に痛みが変化し過ぎて、適応ではなかった(認知行動療法の概念自体は多少応用できたと感じるが)。
関連記事
Aさんのリハビリに話を戻すと、
「従来の理学療法が難しい」と感じたことから、私が担当する直前まで実施していた『作業療法』に着目して、何か出来ないかと考えた。
※他者に触られることで痛みが出現する一方で、不思議なことに(筆圧は非常に弱いが)色鉛筆を使えたり、ハサミを時間をかけながら使用することは可能であった。
でもって、塗り絵をしたり、切り絵をしたりといった作業療法を通じて、目標の達成を図った(宿題としてもお願いすることで、疼痛を忘れて熱中できる時間も増やすよう試みた)。
すると思ったよりも受け入れが良く、調子の良い際は座位で作業をしてくれたり(調子が悪い際は出来ない、あるいは寝たまま実施したり)、訪問すると「先生、宿題に熱中して、ここまで作業を終わらせたよ」などと満足そうに話してくれることもあった。
ただし、(ここだけ切り取って読むと)上手くリハビリが進んだように受け取られるかもしれないが、実際には痛みの変動が日によって激しく、作業自体を全く受け付けてもらえないことがあったり、少しでも作業の内容が気に入らなければ却下されたり、(何らかの事情でイライラしていると)理不尽な罵声を浴びさせられたりと非常に難渋したのを覚えている。
が、紆余曲折在りながらも、日常にリハビリも取り入れながら生活が出来ていた。
同居人の存在
Aさん(女性)には男性の『同居人』がいた(以降はBさんと表現)。
Bさんは非常に温厚な性格の方で、Aさんの痛みが辛くヒステリーを起こしてしまったり理不尽な言動がみられる際も、黙って受け流すことが出来る人であった。
寝たきり状態なAさんの生活を考えた場合に、Bさんは切っても切り離せないほど重要な存在である。
Bさんは、どんな時でもAさんの味方だった(私が理不尽に責められている際も、Aさんの味方をする姿は多少残念ではあったが・・・)。
線維筋痛症は抑うつ傾向になり易いため、身の回りのお世話をしてくれるという意味だけでなく、Bさんの存在は『精神的な支え』にもなっていたことは言うまでもない。
線維筋痛症の薬物療法、医師との連携
先ほどから「線維筋痛症」と連呼しているが、Aさんは線維筋痛症と診断されたわけではなく、私が勝手にそう判断していただけである。
でもって、『線維筋痛症の痛み表現』として「骨が割けるような痛み」「電気が走るような痛み」「血管にガラスが通っているような痛み」と表現する人もいると前述したが、Aさんは「ジャンジャン」という表現を多用していた。
- 「今日はすごいジャンジャンする」
- 「痛みがジャンジャンして耐えられない」
- 「ジャンジャンが治まらない」
こんな感じで痛みを表現しており、その際の疼痛(安静時痛)は表層(深部痛・内臓痛などではなく)なことが多かった。
これらの痛みに関しては、もちろん主治医も知っており、報告書(昔は毎月、主治医に報告書を作成する必要があった)を送っており現状は認識していたはずだが、処方する薬剤にプレガバリン(前述した薬物療法で、推奨グレード・エビデンスレベルの高い薬剤)は投与されておらず、一般的な鎮痛薬、精神安定剤などが処方されているのみだった。
※副作用を考慮するなど、医師なりに考えた上での処方であった可能性も十分あるが、とにかくプレガバリンなど神経障害性疼痛に有効だと思われる薬剤は処方されていなかった。
理学療法士は自ら診断をしてはいけないし、線維筋痛症の可能性にまで言及することはおこがましいので、そういった内容を報告書に記載することは避けた(遠まわしに線維筋痛症をにおわせるようなことは記載した)が、もう少し医師と密に連携出来ていたら良かったかもしれない。
訪問リハビリ終了の時
訪問リハビリを開始する際に、以下の様な目標を設定したと前述した。
しかし、体調に日差があったため「(従来のリハビリのように)右肩上がりに座位時間が増える」といったことは無かった。
また、作業・趣味に関しても(飽き性だったこともあってか)挑戦したいものが色々と変化し、それらの準備もセラピストに依存したものだった。
つまり、『この目標設定にしている限り、リハビリが卒業できる兆しが見えなかった』のである。
でもって、リハビリ時における作業への臨み方にも、徐々に変化がみられてきた。
- 「○○(作業)がしたい」というので準備して持参すると途中までは実施するのだが、その作品が完成しないうちに、別のことがしたいと言い出す。
- 「外の空気が吸いたい」というので外出の準備をしていたら、「今日はジャンジャンしてそれどころではない」と急遽中止になり、その後も同様な訴えが続き、最終的には外出計画そのものが頓挫する。
- 疼痛によって可能な作業が限定されてしまう中で、こちらが知恵を絞って何か良い案をすると「それは良い!」前向きな姿勢を見せることも多々あったが、実行段階になったらそれどころではないと、挑戦する前からさじを投げる。
繰り返しになるが、
「○○をしてみたい」「これなら挑戦できそう」などと前向きな発言があるため準備して訪問に臨むのだが、
いざ作業をしようとなると「今日はジャンジャンするから無理」であったり「さっきまでケアマネが電話越しに大声でしゃべりかけてきて頭痛がひどくなったから無理」などと消極的になることが増えてきた。
念のため記載するが、Aさんに認知症は無く、会話内容も「普段」は理路整然としていた。
※痛みが酷くイライラしてヒステリーを起こしてしまうと、全く会話がかみ合わなかったりすることもあったが。
でもって、これら私への対応は「このセラピストは、私が我儘を言っても耐えてくれるのか、誠実に向き合おうとしてくれているのか」を吟味している(試している)のではと感じることもあった。
※陳腐なたとえになるが「恋人にわざとワガママや理不尽な行動をとってみて、その対応を観察し、自分への愛を確かめる」といった思考パターンに似たものを感じた。
紆余曲折があったが、この時既にAさんの訪問リハビリを開始して2年が過ぎていた。
これだけ長期間に渡って関わっていると、「私のためにリハビリを思案してくれて当たり前」という感情も芽生えているのではとも感じた。
※人間は「その環境」に良くも悪くも慣れてくる。
※最初は感激したり、前向きになれる出来事であったとしても、それが続くと慣れが生じ、当たり前になり、物足りなくなる事もある。
また、かなり特殊な痛みを有していたこともあってか
「私の意見には傾聴してもらうのが当たり前。セラピストは無理を聞いてくれるのが当たり前。なぜなら私はこんなにも痛みが強く辛いのだから」
といったニュアンスの言動も多くみられるようになっていた。
でもって私自身も終わりの見えないリハビリや、リハビリの内容自体に(サービスが開始されて半年経過した時点くらいから既に)「これがリハビリと言えるのか?」といった疑問が湧いてきていた。
なので、これらを踏まえた自分の想いを(カンファレンス以外の場面でコッソリと)ケアマネに伝え、訪問リハビリを終了する運びとなった。
Aさんは、まさか訪問リハビリの終了を切り出されるとは思っていなかったらしく、終了すると決めてから、実際にAさんが終了を納得してするまでには一定の期間を要した。
が、最終的には「セラピストとの思い出として、最後に最高の作品を作ろう」と切り絵アートを意欲的に取り組んでくれ、円満に終了することが出来た。
ズルズルとリハビリを継続するよりも、目標を達成するための期間を定めることの重要性も、この件から学ぶことの出来たも要素の一つである。
後日談
Aさんの訪問リハビリが終了して半年くらい経過した際、ケアマネより「Aさんが、訪問リハビリを再開したいと言っている」との連絡がきた。
どうやらリハビリを終了した後に、「別の事業所に訪問リハビリを依頼し、途中で辞める」というのを2度繰り返したようである。
かなり悩んだが、最終的には丁重にお断りした。
理由は、私が訪問リハビリを実施した2年半の間に、結局Aさんに何が残せていたかと振り返った時に「何も残せていないじゃないか」と感じたからだ。
疼痛の緩和(痛みへの執着心の緩和も含む)が達成できたわけでもなく、
座位保持時間が延長されるような活動性向上が達成されたわけでもなく、
今後の人生を送っていくうえで主体的に取り組み続けていくような趣味が見つかったわけでもなかった。
でもって、再チャレンジしたら、Aさんに何らかの貢献が出来るとも思えなかった。
Aさんとの関わりを通して、以下などを思い知らされたが、良い経験をさせてもらったとも思っている。
- 痛み治療の難しさ
- 主体的になってもらうことの難しさ
- 人と接することの難しさ(どんな接し方が正しかったのか、いまだに分からない)。
- リハビリ(理学療法・作業療法)って何だ?これってリハビリなのか?自分が行っていることは正しいのか?っといった判断の難しさ。
線維筋痛症診療で必要な医療者の態度・姿勢は何か:
エビデンス:
中(効果の推定値に中等度の確信がある)
推奨:
行うことを強く推奨する
推奨文:
コクランレビュー、既存のガイドラインがなく、定性的システマティックレビューか らの推奨文である。
線維筋痛症における患者医師関係では双方の困難が指摘されており、信頼関係の構築 が特に重要。
コミュニケーション教育プログラム等、特定の介入で患者医師コミュニケーションが改善するか否かは、評価が一定しない。
信頼関係を損ねないためには、患者の苦痛自体まで否定しない共感的態度・姿勢が重要である。
同時に、どちらか一方のみ が主導的にならない関係もポイントである。
患者の内的要因への言及には、慎重さが求められる。
解説(一部抜粋):
線維筋痛症患者・医師に特有の課題と現状 ・線維筋痛症患者の経験に関する質的研究の多くで、医師との関係困難が報告されている。
患者の経験に関するメタ統合によると、患者は医師から信用されていない、人格を疑われている、軽視されている、関心を持たれていないと感じている 。
医師側に悪意はなくとも、ミスコミュニケーションが患者の自尊心を傷つけるなど、深刻な結果を引き起こす恐れがある。
また医師は異常がないと伝えたつもりでも、診断までの経緯から、気のせい、精神的な要因にされていると誤解されることもある 。
こうした文脈から、患者の内面的要因(性格、気持ちの持ち方等)に言及する際には、慎重さが求められる。
同様に医師側も 線維筋痛症患者の診療を困難と感じている。
本邦リウマチ学会医への調査では FMの診療困難度は海外に比して非常に高く、患者受け入れへの抵抗感へは、知識や治療できる自信がないことが強く関連した 。
またそもそも医師は線維筋痛症を重要な疾患と考えていないというノルウェーの報告もある。
以上の背景より、患者医師間の信頼構築が特に重要である
~『線維筋痛症診療ガイドライン 2017 P133』より引用~
あとがき
2017年の5月、通所リハビリに通っている利用者さんと、近所の公園で歩行練習をしていた。
その日は気温もあたたかく、日差しがとても気持ちが良かった。
ふと遠くを見ると、女性の乗った車椅子を見覚えのある男性が押して、2人で花の観賞を楽しんでいた。
男性はBさんだった。
っとなると車椅子に座っている女性はAさんだろう。
風に当たって体の節々が痛むのを防ぐためだろうか、ダウンジャケットに手袋と完全防備な状態であった。
帽子を深くかぶりサングラス・マスクをした風貌なため、表情をうかがい知ることは出来ない。
しかし、時おり車椅子から前のめりになって花を鑑賞している姿から、花見を楽しんでいるように見受けられた。
そういえば花が大好きな人だったな。
ベランダに花を植える(Aさんには指示をするという『役割(ICFにおける参加)』を持ってもらい、私とBさんで花を植える)と、凄く喜んでいたのを思い出す。
ネットから「花の画像」を沢山印刷し、切り抜いたものを、自身で画用紙に貼り付けてもらい、オリジナルな「切り絵アート」を完成させたこともあった。
今思えば、私のつたない作業療法の発想につき合ってもらえ感謝である。。
失敗に終わった作業療法も多かったが、この「切り絵アート」だけは、ずっと部屋へ飾っていてくれていた。
2人の姿を遠目で見ながら、試行錯誤をしながらでも前を向いて生きている(っと私が自分本位に解釈しただけなのだが)な姿をみて、何とも言えない感情が沸き起こったのを覚えている。
その感情を言語化するのは難しいが、私はその光景をポジティブにとらえていたので、決して悪い感情ではなかった。
最後に、近畿大学医学部教授で、日本ペインクリニック学会の理事の『森本 昌宏 医師』がTVで発言していた内容を引用して終わりにする。
「根治」というのが何だということにもなると思うのですけども、
基本はやっぱり、若干の痛みはあります。
これは、ものの考えようで、どんな人間だって「どっか痛い」っていうのはあるわけですから。
それをどれくらい工夫できるか、気にしないで済むかというのが治療目標だと思います。
参考文献
参考にした主な文献は以下の通り。
・理学療法大辞典
・ペインリハビリテーション
・線維筋痛症診療ガイドライン 2017
関連記事
リハビリ(理学療法・作業療法)に成功した例は印象に残り易いが、それと同様あるいはそれ以上に難渋したり悩みぬいて実施したリハビリ(理学療法・作業療法)も(それが結果として成功したか・失敗したかに関わらず)印象に残り易いものである。
でもってAさんのリハビリは、私の中での印象に残った症例ベスト1であるのは間違いないと思う。
かなりの長文だったが、お付き合い頂いた方に感謝申し上げる。
訪問リハビリに関する記事は以下なども作成しているので、時間があれば、是非こちらも観覧してみてほしい。
訪問リハビリの不安や悩みシェアします!
また、線維筋痛症をはじめとする『痛み』には様々なものが存在する。
そんな『痛み』に関して、一般の方でも分かり易く解説された動画を含んだ記事としては以下がある。
この記事(+動画)を観覧してもらうと、痛みへの理解がグッと深まると思う。
認知行動療法に活用!「読書療法」と「動画(ドイツ子供痛みセンター作)」で分かる痛みの対処法
線維筋痛症はアロディニアであったり「耐え難い痛み」が特徴なのだが、同様な特徴を持った症候群としてCRPS(複合性局所疼痛症候群)なるものも存在する。
一番の違いは、全身性の痛みか、局所性の痛みかの違い(なのでAさんはCRPSではなく線維筋痛症の可能性が高い)なのだが、そんなCRPSについて詳しく解説した記事が以下になる。
CRPS(複合性局所疼痛症候群)を解説(RSD・カウザルギーと違いは?)
その他の難治性疼痛として以下の記事も作成しており、こちらもオススメ。