この記事では、高齢者に起こり易い『椎体の圧迫骨折(胸椎圧迫骨折・腰椎圧迫骨折)について解説していく。
目次
脊椎圧迫骨折(胸椎・腰椎の圧迫骨折)とは
通常、骨は加齢とともに脆くなる。
でもって、骨脆弱化により骨強度が低下すると、転倒や急な体の動作により、脊椎が圧縮され、椎体のひび、骨折を生じる。
背骨は椎骨が積み重なって構成されているのだが、弱くなった骨が重みに耐えきれず、つぶれてしまうのだ。
そして、脊椎の椎体にひび、骨折が生じることが『椎体の圧迫骨折』である。
※特に胸腰移行部に起こり易いとされており、圧迫骨折が起こった部位によって「胸椎圧迫骨折」や「腰椎圧迫骨折」などと表現される。
高齢者の圧迫骨折は、2つに分類される。
若年者でも脊椎の圧迫骨折は起こり得るが、高齢者(特に女性)で骨が脆くなるほどに起こり易くなる。
「ある程度以上に骨がもろくなった状態」を骨粗鬆症と呼ぶのだが、骨粗鬆症を伴っている人の脊椎圧迫骨折は、大きく以下の2つに分けられる。
- 転倒などをきっかけに急に激しい痛みが出て、圧迫骨折と診断されるタイプ
要は、一気に椎体が骨折したタイプ。
この際の圧迫骨折は胸腰移行部で起こり易いと言われている。
- 徐々に椎体がつぶれていって変形するタイプ
これを『骨折』と表現するかどうかは議論が分かれるが、分かり易い分類だと思ったので紹介しておく。
この場合は、特に骨折に伴う痛みはなく、本人は骨折が起きたことに気づいていないこともある。
でもって、慢性的な腰痛が起きて病院受診をして初めて気づくケースもある。
一方で、「背部痛の原因が椎体圧迫骨折ではない場合」においても、「画像所見で楔状の椎体が発見でき、尚且つ患者が訴えている部位と一致している場合」は安易に「脊椎圧迫骨折」と診断名を付けられる場合もある。
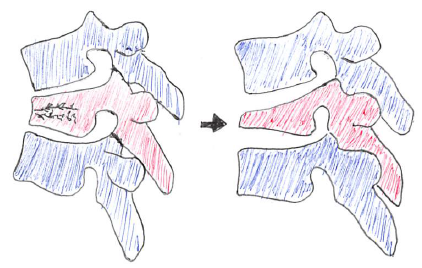
イラスト左:
上下の椎体に圧迫され、潰れるように骨折している。
(一気に椎体が骨折したタイプ)
イラスト右:
矢印の部分が楔状に変形してしまう。
(徐々に圧迫骨折っというか変形が起こったタイプ)
圧迫骨折の診断および、急性or慢性かの判断
圧迫骨折の診断は以下の様な問診・理学検査がなされ、最終的にはX線検査で確認していく。
- 問診
・どこが、いつから痛くなったか?
・何かきっかけはあたのか?
・どういうときに痛むか?
・痛みのある部位で脊椎棘突起を軽くたたいて痛みが出現するか
(押して痛みが出るか)
でもって前述したように、最終的にはレントゲンで脊椎の圧迫骨折を確認する。
ただし、骨粗鬆症のある人にX線検査をすると「新たに起こった骨折」ばかりでなく「陳旧性の圧迫骨折(徐々に楔状に変形したものも含む)も発見され、どれが痛みの原因になっているか、はっきりしないことが少なくない。
そういう場合には、MRI検査を行うと、最近起こった骨折か、陳旧性の骨折かが判別できる。
圧迫骨折の原因や症状
ここからは『椎体の圧迫骨折』について、原因や症状を記載していく。
圧迫骨折の原因
圧迫骨折の原因となる受傷機転には以下などが挙げられる。
・尻もちをついた
・重いものを持った
・体をねじった
・・・・などなど。
※ただし、高齢者であれば思い当たる原因がないというケースも少なくない。
でもって、圧迫骨折を起こす(内在的な)一番の原因は骨の脆弱化(骨粗鬆症)である。
もし骨が丈夫なら、尻もちをついても、重いものを持っても、体をねじっても圧迫骨折は起こらない。
※ましてや、思い当たる節が無いのに圧迫骨折が起こることなどありえない。
でもって、特に女性はホルモンのバランスが大きく変化する閉経後に骨粗鬆症になる割合が高まるため、圧迫骨折も起こしやすい。
もちろん、男性も加齢に伴いある程度は骨粗鬆症になる。
ヘビースモーカー、アルコール依存症、運動不足、その他にも摂食障害(拒食症など)後や、体重が増えず極度に痩せている場合は、骨粗鬆症になるリスクが高い(つまりは椎体の圧迫骨折を起こすリスクも高い)。
また、特定の疾患に対する治療でステロイド剤を使用すると、薬剤性の骨粗鬆症を生じることがある(例えば関節リウマチなど)。
骨粗鬆症に関しては以下の記事でも解説しているので、興味がある方は参照してみてほしい。
骨粗鬆症(骨萎縮)と骨折:廃用症候群シリーズ
圧迫骨折の症状
症状は、胸部・腰部(圧迫骨折した部分の周囲)の背部痛である。
先ほど、「高齢者であれば思い当たる原因がなくとも圧迫骨折している場合がある」と記載した。
しかし、そうであったとしても「あるときから腰や背中にはっきりした痛みが起こる」のが特徴である。
圧迫骨折における手術療法と保存療法に分けられる。
脊椎圧迫骨折は特別な治療を受けなくとも数週間で自然に治癒する場合が多い。
なので圧迫骨折は、保存療法(手術をしない治療法)が選択される場合が多い。
ただし、手術療法が選択肢に入る場合もあり、まずは手術療法を紹介しておく。
※手術療法を選択するかは、手術適応な圧迫骨折かどうかだけでなく、病院の設備・技量の問題もあったりする。
圧迫骨折の手術療法
椎体が大きくつぶれたり偽関節が生じたりすると、保存療法を行っても強い痛みが改善しないことがある。
また、つぶれた骨が変形して神経を圧迫し、下肢に麻痺などが起きてくることもある。
※膀胱直腸障害(排便・排尿感覚が分からなくなる)などが起こる可能性もある。
でもって、この様な場合には、手術を行うこともある。
※つぶれて脊柱管内に飛び出した骨のかけらを取り除いたり、神経を圧迫している骨の位置を調整し金具で留めたり、骨を移植したりして固定する(手術方法は、背中側から手術をする「後方法」が多く行われる)。
※しかし、さらに骨粗鬆症が進行すると再建した状態が保てなくなることがあり、広範囲の固定をすれば背骨を曲げられないことによる動作の制限が生じてしまうリスクもある。
でもって近年は、『後方術』とは異なる術式が実施されることが増えてきている。
具体的には、以下のイラストの様に椎体内に骨用のセメントを注入して椎体の形を整えるという小手術である。
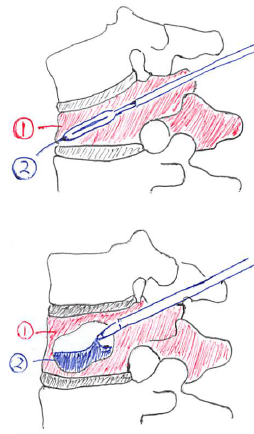
手順1:椎体にバルーンを入れて膨らませる。
①⇒圧迫骨折した椎体
②⇒バルーン(しぼんだ状態)
手順2:セメントを入れて固める。
①⇒圧迫骨折した椎体
(バルーンを膨らませたことによって空洞がでいている)
②⇒空洞にセメントを流し込む
注入したセメントはすぐに固まって、骨以上の強度になる。
患者の体の負担が最も軽い手術法といえる。
ただし、(当然のことながら)骨折した直後の「急性圧迫骨折」が適応であり、適するのは偽関節などによる痛みが主体の場合となる(下肢症状などが出現している場合は別の術式が用いられることも有り得る)。
圧迫骨折の経過
痛みは体を動かすと特に強くなり、起き上がったり、寝返りを打ったりできなくなることもある。
なので、痛みを伴う間は活動が制限され、日常生活に支障をきたすのだが、
脊椎圧迫骨折は特別な治療を受けなくとも数週間で自然に治癒する場合が多い。
※程度にもよるが、完治するまで6~8週間かかったりする。
ただし、つぶれた椎体が元通りになっている訳ではなく、「つぶれた椎体はが、そのまま骨癒合し、それに伴って痛みも軽くなる」という解釈が正しい。
つまり、(骨癒合して痛みは治まっても「楔状変形」が残存してしまった場合)脊椎変形に伴う姿勢異常が永続的に残ってしまう場合もある。
先ほど掲載したスライドだが、左イラストの「ひび割れ」の部分が骨癒合(治癒)し、右イラストの状態になると思ってほしい。

そうなってくると、例えば前屈姿勢+骨粗鬆症で『他の椎体も徐々に楔状変形を起こす』であったり、慢性的な腰や背中の痛みを招いたり、歩きにくくなったりといった悪循環に陥ることもある。
また、前屈姿勢が内臓の圧迫に繋がって、逆流性食道炎を起こしたり、心臓や肺の働きが低下したりすることもあり得る。
※ちなみに、先ほど紹介した「骨セメントを注入する術式」であれば「潰れた椎体を再度膨らませる」ので楔状変形を起こさずに済む(ただ、患者が高齢であったりで、保存療法で経過観察する場合の方が多い)。
余談だが、つぶれた椎体が固まらず、偽関節になって、強い痛みが続くこともある。
椎体圧迫骨折における偽関節について:
骨折によって椎体に割れ目ができ、動くたびに口を開いたり閉じたりするようになるものをイメージしてほしい。
体動の度に、骨折部分(割れ目)が動くので、頑固な強い痛みの原因となる。
当然、骨癒合するまでの間も、「偽関節な状態」をイメージして、椎体へのストレスを(可能な限り)低減する工夫は大切となる。
ちなみに、圧迫骨折受傷によって安静を強いられた結果『廃用症候群(生活不活発病)』が起こり、二次的な機能障害も生じてしまう可能性があるため注意が必要となる。
廃用症候群(生活不活発病)については以下でまとめているため、合わせて観覧してみてほしい。
生活不活発病って何?廃用症候群と違うの? 徹底解説します!
圧迫骨折の保存療法(リハビリなど)
最後に、椎体圧迫骨折の保存療法についてリハビリも含めて掲載して終わりにする。
圧迫骨折の初期
医師は、以下を行う。
- 鎮痛薬を処方
- 予後は比較的良好なケースが多い点を説明する。
- 日常常生活の改善点や安静治療を勧める。
- 胸椎の胸椎圧迫骨折の場合は、椅子に座った状態や半横臥位で寝ることを勧める。
1週間全介助の後,2週目はベッドアップ30~60°・3週目はベッドアップ60°から端坐位、4週目になってコルセットをつけて起立歩行訓練を行い、約1カ月をめどに退院を図ることが推奨されている。
外来で治療を行う場合には、痛みが軽減するまで約1~2週間の安静を患者に指示し、その後装具を装着して徐々に離床を図る。
安静に関しては、寝たり起きたりの動作が椎体の骨癒合を阻害するという観点から、臥床せずに半坐位でいることも勧められている。
・・・・中略・・・・
通常、約1カ月で痛みはほぼ職減し,約3カ月で骨癒合が得られる。
~『運動器の痛みを和らげる』より引用~
圧迫骨折初期のリハビリ(理学療法)に関して:
脊椎の安定性を高め、姿勢を正し、筋力の強化や可動域の増大を図るエクササイズを行う。
ただし、圧迫骨折を起こした脊椎を刺激するような運動は控える。
※解剖学的な理屈としては「体幹前屈は椎体を圧迫する方向」であるが、急性期はどの方向に動かしても痛みを伴う場合が多い。
また、仮に伸展方向への運動が可能であったとしても、急性期における伸展方向への刺激は椎体の骨癒合を阻害するであったり、偽関節につながる可能性がある点には留意する。
以下は、ギプス固定に関する記述だが、急性期の伸展刺激への注意点としても活用できる情報だと感じる(~『痛みを和らげる』より引用~)。
ギプス固定を行うと骨折部の疼痛が軽減するため、体位変換が可能となる。
固定体位については、骨粗鬆症性椎体骨折では伸展位にすると椎体骨折部が離開して、矯正の損失や骨癒合遷延の可能性があり矯正はしない。
体幹ギプス固定後、硬性コルセット装着に変更する。
体幹装具の種類については、種々の硬性コルセットや半硬性コルセット、軟性コルセットがあり,固定力では硬性コルセットが勝る。
特に胸腰椎移行部の骨折は不安定で、偽関節に移行する可能性が高いため、十分な固定が必要となる。
体幹ギプス固定、硬性コルセット装着は合わせて約2~3カ月行い、必要があれば軟性コルセット装着を追加する。
従って、患部に負担が加わらないよう以下などを実施し廃用症候群を予防することが重要となる。
ベッドサイドにおける臥位での筋力増強練習:
患部を刺激しなければ、例えば下肢の運動療法は比較的可能な場合が多い(高齢者であっても)。
※『SLR運動』は腹圧がかかったりで疼痛が誘発される場合があるので上記リストからは外しておいた。
歩行練習:
臥位から立位までは疼痛が強い場合が多い一方で、立位になれさえすれば歩行練習などは可能な場合も多い。
なので椎体に負担がかからないよう、以下などの工夫をしながらの歩行練習は廃用症候群予防としても有用となる。
- 平行棒内歩行(上肢での支持量を調節することで、疼痛を予防しながらの歩行が可能)。
- 肘掛け・キャスター付き歩行器を使用した歩行練習(脊柱ニュートラルをキープしつつ、歩行器に前腕を預けてもたれ掛りながら歩行ができる)。
また、良い姿勢やリラクゼーション法の指導、コルセットの着用や日常生活の改善点を指示する。
圧迫骨折が完治するのには6~8週間かかるため、痛みのない範囲でできる限り活動
を維持する。
後述するが、圧迫骨折の中期以降(骨癒合が進み、疼痛もある程度緩和された時期)からは伸展運動なども取り入れ、背筋群をトレーニングすることは有用である。
圧迫骨折の中期
『圧迫骨折の中期』は、「骨折後1か月以上経過し、疼痛ある程度改善した時期」を指す。
- この時期からは、トレッドミルを使用したトレーニングや、屋外での有酸素運動を開始する。
- (可能な環境であれば)水中での簡単な運動を開始する。
圧迫骨折中期のリハビリ(理学療法)に関して:
医師の指示の下、着用していたコルセットを外した際は、低負荷なコアトレーニングを実施する。
関連記事⇒『インナーマッスル(コアマッスル)の段階的トレーニング』
また、ハーフスクワットや、椅子からの立ち座りを利用した機能的なコアトレーニングも痛みのない範囲で実施していく。
関連記事⇒『高齢者のスクワットを解説! リハビリ職種(理学・作業療法士)必見』
また、「体幹前屈は椎体を圧迫する方向」であり、逆の理屈としては「体幹伸展は椎体圧迫を低減する方向」ということになるため体幹伸展筋群のトレーニングも有用となる(ただし、あくまで痛みに応じて)。
以下は「椎体と体幹伸展筋群」を洗濯ばさみに例えたイラストになる。
※指を閉じる(脊柱起立筋群を収縮する)ことで洗濯ばさみが開く(椎体圧迫が低減される)。
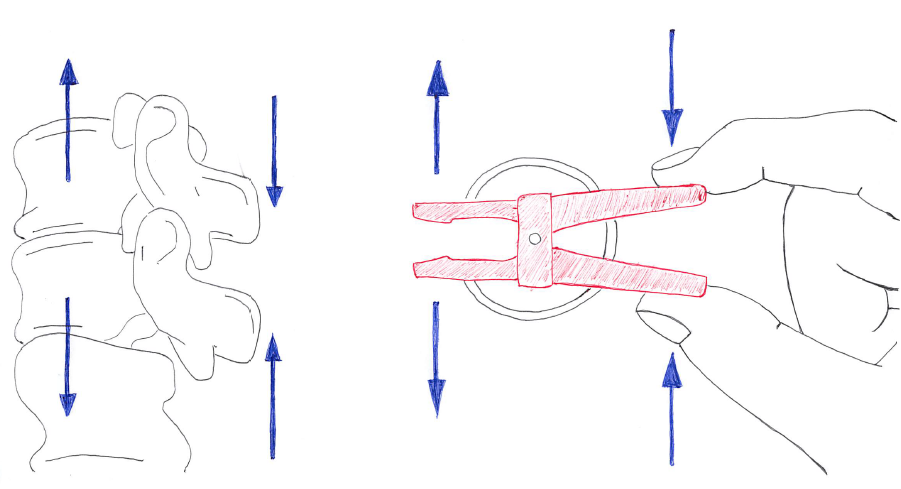
なので、痛みに応じて体幹伸展筋群のトレーニングを追加してみるという考えもある。
以下はセラバンドを平行棒に引っ掛けて体幹伸展トレーニングをしている。
これにより、体幹屈曲を予防しつつ、体幹伸展筋群を鍛えることが出来る(あくまで一例)。
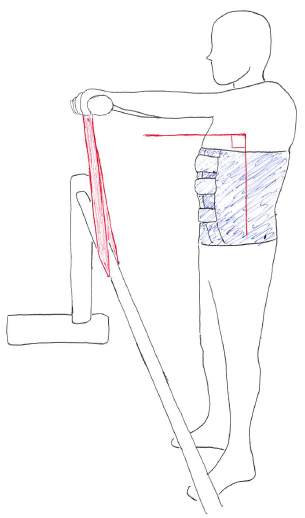
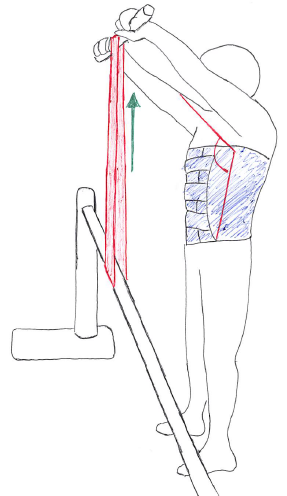
また、必要に応じてマッサージなどの徒手療法を行い、痛みの緩和を図る。
痛みが改善しない場合や症状が悪化している場合は、整形外科を再診する。
圧迫骨折の後期
痛みが緩和され、関節の動きが改善されてきた場合は、以下が可能となる。
- 歩く速度を上げる、傾斜をつけたウオーキングをすることで、日々の有酸素運動の負
荷を上げる。
- 脊椎周辺の筋群の体幹安定化運動および腰を支えるその他の筋群の積極的な強化を開始する。
痛みが改善しない場合や症状が悪化している場合は、整形外科を再診する。
高齢者が発症しやすい4大骨折
この記事では「高齢者が発症しやすい4大骨折(脊椎圧迫骨折、上腕骨近位端骨折、大腿骨頸部骨折、橈骨遠位端骨折)」の一つである脊椎圧迫骨折を解説したが、その他の骨折に関しては以下の記事で解説しているので合わせて観覧してみてほしい。
⇒『大腿骨近位部の骨折って何だ?原因・予防法・各手術方法も解説』
⇒『橈骨遠位端骨折(コーレス骨折など)を解説!『治療のクリニカルパス』や『合併症』も。。』
⇒『上腕骨近位端骨折を解説!』
オススメ書籍
骨折のリハビリ(理学療法)をするにあたって、以下の書籍を一通りそろえておくと、非常に心強いと思う。
是非参考にしてみてほしい。
関連記事
以下の記事では、様々な部位の骨折をまとめているので、興味がある方は合わせて観覧してみてほしい。



