この記事は脳卒中(片麻痺)の特徴・予防・評価・治療(リハビリ/理学療法/作業療法)のまとめ記事である。
興味のある項目があれば、リンク先でさらに詳しい情報に触れてもらいたい。
脳卒中とは
脳卒中は、脳内の血流が急激に途絶え、脳の神経細胞がダメージを受ける病気である。
脳卒中は大きく以下の2つに大別される。
・脳の血管がつまる(=脳梗塞)
・脳の血管が破れて出血する(=脳出血・くも膜下出血)
更に、脳梗塞は以下の3つに細分類される。
・アテローム血栓性脳梗塞
・心原性脳梗塞
・ラクナ梗塞
でもって、これらをイラストにまとめたものが以下になる。
(画像引用:パンフレット 理学療法ハンドブック 健康寿命)
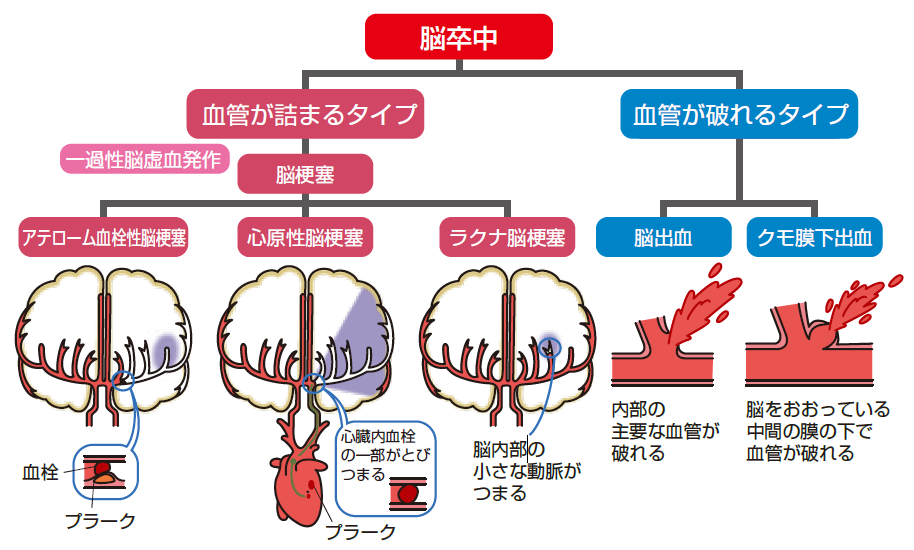
※ちなみに、上記の『一過性脳虚血発作』は「虚血性脳血管障害のなかで24時間以内(多くは15分以内)に神経症状が消失するもの」と定義されている(脳梗塞には分類されない)。
脳卒中で起こる多様な症状(随伴症状)
脳卒中になると脳が受持つ多種多様な心身機能の障害が出現する可能性があり、イメージとしては以下な感じ(画像引用:パンフレット 理学療法ハンドブック 健康寿命)。

ここから先は、脳卒中で生じる多様な症状の一部として、以下に関して掘り下げて紹介していく。
※でもって、更に掘り下げた内容に関しては、リンク先の記事も合わせて観覧してみてほしい。
・半身の運動麻痺(片麻痺)
・感覚障害(異常感覚も含む)
・高次脳機能障害(失語・失行・失認)
・その他の症状(二次的な障害)について紹介
半身の運動麻痺(片麻痺)
脳卒中では、半身を動かそうと思っても動かせない『運動麻痺』が生じる。
脳卒中で運動麻痺が発生する頻度は80%と言われている。
脳卒中により右または左半身に麻痒が出現すると『片麻麻痺(hemiplegia)』、麻痺が軽度なときは『不全片麻痺(hemiparesis)』、脳損傷の部位により『単麻痺(monoplegia)』や『四肢麻痺(quadriplegia)』も出現する。
でもって、「麻痺」と聞くと「弛緩性麻痺(まったく動かせない、ブラブラな状態」をイメージしがちだが、ここで表現される運動麻痺は『自分で随意的に動かせない状態』を指す。
関連記事⇒『随意運動と不随意運動(+違い)』
なので弛緩性麻痺だけでなく、身体の一部が自分の意志とは関係なく強張って動かせない(痙性麻痺)や、指先が滑らかに動かしにくいといった軽度なものまで、「脳卒中の運動麻痺」と言っても幅は広い。
※脳卒中の発作直後はショック状態に陥るため筋緊の低下した弛緩性麻痺となり、その後徐々に筋緊張が亢進し早ければ48時間程度で痙性(痙縮)が出現する。
運動麻痺は経過とともに徐々に回復していき(教科書的には)6か月程度でプラトー(頭打ちになる)と言われている。
分かり易く記載すれば以下な感じ(あくまで一例)。
- 発症後は弛緩性麻痺(手足がブラブラ)
↓
- 徐々に筋緊張が高まり、痙性麻痺に(手足の緊張が高まりすぎてカチカチに)
↓
- 少しつず、自分の意志で動かせるようになる(随意運動が可能になる)。
↓
- どこまで回復するかは個人で異なる。
これら運動麻痺の回復過程を調べる評価(どの程度の運動麻痺なのか、どの程度に運動麻痺が回復してきているかを調べる評価)としては以下の2つが有名である。
※リハビリ職種(理学療法士・作業療法士の間では有名)
⇒『ブルンストロームステージ(脳卒中片麻痺の回復過程)と評価方法まとめ』
⇒『上田式片麻痺機能テスト(12段階片麻痺機能法)ーブルンストロームテストの進化形』
これらを観覧することで、運動麻痺の回復過程も何となく理解できると思うので、ぜひ一度観覧してみて欲しい。
また、脳卒中片麻痺で生じる不随意運動(自分の意志とは無関係に起こってしまう運動)としては『連合反応』と『共同運動』が有名だ。
これらに関しては、以下の記事で解説している。
⇒『共同運動 と 連合反応 を解説(脳卒中片麻痺の専門用語)』
姿勢調節機能の障害
座位・立位・歩行などの肢位を正しく調節することが出来ず、麻痺側や後方に傾き正常な抗重力位を保持することが困難になり、それが異常姿勢の原因にもなる。
姿勢調節に関与するものに姿勢反射(postural reflex)があり、これは「姿勢の反射性調節にかかわっている機能」と定義されている。
感覚障害(異常感覚も含む)
麻痺側に以下などの感覚障害が認められることがある。
- 表在感覚の低下(感覚鈍麻・消失)
- 深部感覚の低下(位置感・運動感などの低下)
関連記事⇒『感覚検査(触覚・痛覚・運動覚・位置覚など)を解説』
表在感覚に感しては、アロディニアを含む異常感覚(ピリピリ、ジンジンなどの感覚も含む)が生じることもあり、有名なのは以下など。
- 視床痛:
視床痛は、小さな病巣でも引き起こされる麻痺側の半身から、ときに頭部顔面にまで及ぶ、ビリビリとした、あるいは締めつけられるような異常な痛みである。
脳卒中回復期になって初めて起こることがあるため、患者は脳卒中再発と誤解することがあり、十分な病状説明が必要となる。
薬物療法として、抗うつ薬や抗てんかん薬で疼痛が軽減されることもある。
難治例では安静臥床傾向が出現するため、認知行動療法が適応となることもある。
視床痛に関しては以下の記事でも深堀しているので参考にしてみてほしい。
- 肩手症候群:
脳卒中後などに起こる上肢の複合性局所疼痛症候群(CRPS)は肩手症候群ともいわれ、手指の症状に加え肩関節痛を伴う。
手指はしばしばソーセージ様に腫脹し、光沢を帯び、次第に拘縮する。麻痺の重度な肩関節亜脱臼例に多いが、麻痺が軽くても過度の関節可動域訓練などで誘発されることもあるので注意を要する。
肩手症候群に関しては以下の記事で深堀しているので参考にしてみてほしい。
高次脳機能障害(失語・失行・失認など)
狭義には以下が高次脳機能障害の中核的症状とされている。
- 失語(apasia)
- 失行(apraxia)
- 失語(agnosia)
ただし、高次脳機能とは『ヒトが社会生活を行ううえで不可欠な、言語・認知・記憶・学習・行為などの脳機能』を指すため、高次脳機能障害を広義に捉えた場合は以下なども該当する。
- 注意障害
- 記憶障害
- 遂行機能障害
- 感情や行動の障害
・・・・など。
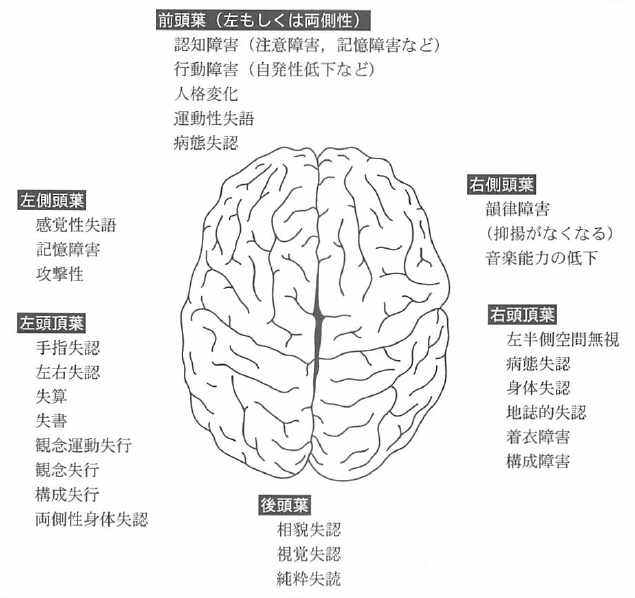
これら高次脳機能障害についての記事一覧は以下になるので是非観覧してみてほしい。
関連記事⇒『高次脳機能障害を総まとめ!!』
意識障害
感覚・認知・注意・思考・判断・記憶見当識などが一過性または持続的に障害され、その機能が低下した状態を指す。
意識障害と予後との関係は高い相関関係があり、入院時における意識レベルが重度であれば予後は好ましくない。
⇒『ジャパンコーマスケール-意識障害の意味・評価法・原因を考える』
その他の症状について(二次的な障害も含めて)紹介
その他の症状として、二次的な障害も含めれば以下などが挙げられる。
構音障害(dysarthria)や嚥下障害(dysphagia):
構音障害や脳幹病変や両側病変でよくみられるが、急性期には片側病変でも高頻度にみられる。
失調症は脳幹病変や小脳病変のほか視床病変でもみられる。
パーキンソニズム:
多発性脳血管障害例では、パーキンソニズムを呈し、立位・歩行時のバランスが不良となるものがある。
関連記事⇒『「パーキンソニズム」と「パーキンソン症候群」(+違い)』
排尿障害と排便障害:
排尿障害は、頻尿や失禁を中心とした蓄尿障害を呈する場合が多いが、脳幹病変では残尿や尿閉など排尿困難を示すものもある。
頻尿は睡眠障害の原因となり、日中の眠気がリハの阻害因子となり得る。
排便障害では、便秘が高率にみられる。
関連記事⇒『尿失禁(尿もれ)などの排尿障害』・『排便障害の基礎知識』
非麻輝側の機能は、能力低下に影響するため重要である。
非麻痺側の筋力低下は、廃用の影響、もしくは非交叉性遠心路の障害などが原因と考えられる。
ザックリとした非麻痺側機能の評価としては、非麻痺側の握力と大腿四頭筋力を評価するとよい。
握力の評価は定量的に評価可能であり、全身の筋力と相関しているため有用である。
大腿四頭筋の萎縮は観察しやすく、長期臥床による廃用を鋭敏に反映している。
片麻廊患者の麻痺側の肩の痛みは頻度の高い合併症である。
多くは肩関節周囲炎で、可動域制限を伴う。麻痺側の手背部、前腕部の発赤・浮腫を伴う場合は肩手症候群の可能性を考える。
肩手症候群は脳血管疾患発症後2~3カ月してから起こりやすい。
また、麻痺肢の肩関節亜脱臼も疼痛の原因となり得る。
・亜脱臼(⇒脱臼は?反復性亜脱臼・先天性股関節脱臼を含めて解説)
・過用・誤用症候群(⇒過用症候群・誤用症候群とは(+例・違い))
・廃用症候群(⇒廃用症候群を総まとめ!リハビリで必須な知識を復習しよう)
特に廃用症候群の予防は有用だ。
活動性が低いほどに廃用症候群が起こり、障害されていない機能(残存機能)すらも低下させてしまう可能性がある。
従って、残存機能を低下を予防する上でも、早期リハビリテーションは重要となってくる。
脳卒中の予防法
脳卒中の評価法や治療法を記載する前に『脳卒中の予防法』を記載しておく。
脳卒中の治療も重要であるが、予防できるに越したことは無い。
脳卒中になって、前述した「多様な症状」が100%全て完治するとは考えにくく、脳卒中発症が平均寿命・健康寿命に与える影響は大きい。
なので、脳卒中を予防は重要で、予防のためには「脳卒中の危険因子」を把握しておく必要がある。
そんな「脳卒中の危険因子」は以下の通り。
治せる危険因子(疾患):
・高血圧
・心臓病
・糖尿病
・脂質異常症
治せる危険因子(生活習慣):
・喫煙
・多量の飲酒
避けることが出来ない危険因子:
・年齢
・遺伝的素因
ここで注目したいのは、『治せる(あるいは予防できる)危険因子』が多いことだ。
上記の様に脳卒中は、高血圧・糖尿病・脂質異常症・心臓病などの病気や、生活習慣の乱れ(かたよった食事・運動不足・ストレス・喫煙・過度の飲酒といったと関係が深い。
※病気であれば病気を十分に治療・管理することが予防につながる。
※「規則正しい生活」は脳卒中のみならず、糖尿病・認知症・加齢による虚弱・転倒による骨折など『健康寿命』の延長を阻害する様々な要因を予防する上でも重要となる。
特に食事に関しては塩分摂取を控えるなど、高血圧に配慮したメニューが重要となる。
※高血圧の状態が続けば血管の壁は厚みを増して、動脈硬化となり、血管はつまったり破れたりしやすくなるため
『健康寿命』に関しては、運動の重要性も含めて以下の記事でも解説しているため、合わせて観覧することをお勧めする。
一般の方向けに、もっと容易に脳卒中(タイトルは脳梗塞)の発症を早期発見できる指標を記事にした内容は以下になるので、早期発見のためにも合わせて観覧し、覚えておいてほしい。
⇒『FASTって何だ?脳梗塞の徴候を見逃すな!早期発見が重要な件(一過性脳虚血発作も解説)』
脳卒中は早期発見・早期治療が重要
脳卒中は発症後2時間以内に治療を開始すれば良好な回復が期待できるとされている。
なので、身体の変化・異常に注意、疑いがあれば一刻も早く医療機関へ受診しよう。
具体的な変化・異常に関しては以下などが挙げられる。
- 片方の手足や顔半分のマヒ・しびれが起こる(手足のみ、顔のみの場合もある)。
- ロレツが回らない、言葉が出ない、他人の言うことが理解できない。
- 片方の目が見えない、物が二つに見える、見ているものの半分が欠ける
- 経験したことのない激しい頭痛がする。
- 力はあるのに、立てない、歩けない、フラフラする。
これらの中には、必ずしも脳卒中だけに起こる症状も含まれるが(特に高齢者)、症状が起こったら、ためらわずに119番、救急車を呼ぼう。
早期に発見し、早期に的確な治療ができれば回復の可能性が高くなる。
脳卒中片麻痺によって生じる陽性徴候まとめ
『中枢性の麻痺(運動麻痺・感覚麻痺)』は脳、脊髄の障害の「陰性徴候」として現れる。
一方で、随伴する「陽性徴候」としては以下などが挙げられる。
・共同運動・連合反応
・姿勢反射の異常
・筋トーヌスの異常(痙性など)
先ほどと重複する項目も含まれる点には注意してほしい。
共同運動・連合反応
共同運動は、単一の運動を他の運動と独立して行うことができずに、常に同じパターンの中でしかできない状態をいう。
連合運動は、連合反応ともいわれ、異なった肢間で起こる反応をいう。
例として健側上肢の運動が対側上下肢や同側下肢の運動として起こるなどが挙げられる。
脳卒中の初期などにみられやすい現象であり、とくに下肢に起こる対側性連合反応はレミスト反応(現象)といわれる。
姿勢反射の異常
姿勢反射の異常としては、例えば以下などが挙げられる。
・対称性緊張性頚反射(STNR)
・非対称性緊張性頚反射(ATNR)
・緊張性迷路反射(TLR)
姿勢反射自体に関しては以下の記事でも解説している。
筋トーヌスの異常(痙縮など)+評価方法
筋トーヌスの異常に関して、痙縮や固縮などの動画も含めて以下で解説している。
また一般的な評価方法も羅列しているので興味がある方はチェックしてみてほしい。
⇒『筋緊張とは?筋トーヌステスト(筋緊張検査)も含めた評価を紹介』
また、姿勢筋緊張に関しては(浅い内容ではあるが)以下の記事も作成している。
脳卒中片麻痺の評価テストまとめ
片麻痺の評価の代表的なものを以下にまとめている。
興味がある評価テストがあればアクセスしてみてほしい。
⇒『ブルンストロームステージ(脳卒中片麻痺の回復過程)と評価方法まとめ』
その他で、よく用いられる評価テスト
以下は、その他でよく用いられる評価テストのまとめ一覧である。
※特に脳卒中に限った評価テストではない。
⇒『立ち直り反応(反射)・平衡反応の違い{バランス検査/評価}』
⇒『10m歩行テストの目的/方法(やり方)/基準値(カットオフ値)/歩行率を解説!』
⇒『FIM(機能的自立度評価表)の項目・点数をガッツリ網羅!これさえ読めば安心です。』
⇒『バーサルインデックス(Barthelの判定基準!これさえ読めば安心です』
脳卒中片麻痺に関連した雑記
脳卒中片麻痺に関連した雑記としては以下を作成しているので、興味がある方は観覧してみてほしい。
⇒『ファシリテーションテクニック(神経生理学的アプローチ)とは?ボバースのエビデンスも含めて紹介するよ』
⇒『歩行リハビリで「CPG(セントラルパターンジェネレーター)」を賦活せよ!』